Sinus pilonidal
| Maladie | |
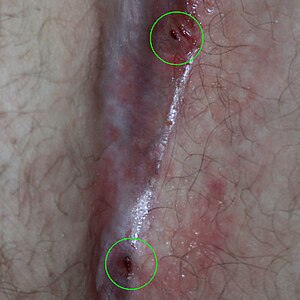 Deux sinus pilonidaux | |
| Caractéristiques | |
|---|---|
| Signes | Écoulement, Tuméfaction, Masse, Pertuis, Cellulite bactérienne |
| Symptômes |
Douleur, Écoulement, Température corporelle élevée |
| Diagnostic différentiel |
Folliculite bactérienne, Ostéomyélite, Tuberculose, Maladies inflammatoires intestinales, Néoplasie, Actinomycose, Syphilis, Fistule anale, Abcès périanal, Hydradénite suppurée, ... [+] |
| Informations | |
| Autres noms | Kyste pilonidal |
| Wikidata ID | Q35040424 |
| Spécialité | Chirurgie générale |
|
| |
Le sinus pilonidal tire son nom du latin pilus qui signifie «cheveux» et nidus qui signifie «nid». Le nom de «maladie pilonidale» a été attribué à R.M. Hodges en 1880. La maladie a été décrite pour la première fois en 1833 par O.H. Mayo. Une autre référence précoce de la maladie, avec une description de la gestion, suivie peu après par A.W. Anderson, en 1847. De nombreux soldats américains ont reçu un diagnostic de maladie pilonidale pendant les guerres et a été appelée «maladie de Jeep». [1]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
L'incidence de la maladie pilonidale est estimée à 26 cas par 100 000 personnes. Les hommes sont 2,2 fois plus atteints que les femmes.[2] On estime que la maladie pilonidale affecte environ 70000 personnes aux États-Unis chaque année.[3][1]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Tôt après sa description, de nombreux cliniciens considéraient la maladie comme d'origine congénitale, étant dérivée des vestiges de la trompe médullaire, de la traction dermoïde, de l'inclusion dermoïde ou des glandes lisses.[4] Actuellement, la maladie pilonidale est considérée comme une maladie acquise. Patey et coll. a proposé l'hypothèse de la maladie pilonidale étant une maladie acquise., suggérant que la maladie pilonidale résulte de l'aspiration des cheveux des tissus mous environnants et de la peau, conduisant finalement à une réaction inflammatoire et à la formation d'un granulome à corps étranger.[5] Cette proposition de maladie pilonidale étant une maladie acquise , la réaction infectieuse et à corps étranger a été corroborée par King à peu près à la même époque.[6][1]
Karydakis a simplifié la description du processus étiologique en citant trois facteurs principaux: le cheveu ou le corps étranger, une force provoquant le dépôt de cheveux dans les sinus et la vulnérabilité de la peau.[7][1]
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
La physiopathologie du sinus pilonidal n'est pas totalement comprise, mais différentes théories pourraient expliquer son origine.
La théorie la plus répandue est qu'il s'agit d'une maladie acquise. Une folliculite qui se complique en abcès aigu et qui persiste à long terme sans être traité peut former un sinus. Au niveau du pli interfessier, l'humidité accrue, la pression et les frictions répétées sont des facteurs qui empêchent l'expulsion du poil et qui favorisent la croissance d
La présence de poil dans les tissus mous environnants et la peau conduit finalement à une réaction inflammatoire et à la formation d'un granulome à corps étranger.[5]
· Théorie acquise (+ populaire) :
o Folliculite → abcès aigu → chronique → sinus
o Facteurs en rapport avec le pli interfessier
(profondeur, friction…)
o En patho : réaction à corps étranger donc granulation
· Dégénérescence maligne (cancer épidermoïde)
o Après plusieurs années d’évolution (20 ans)
o Tumeurs agressives et localement invasives
o Tx = excision large en bloc +/- radio-chimio
La physiopathologie est pour la plupart inconnue; on pense que l'étiologie est liée aux follicules pileux piégés (comme indiqué ci-dessus) .[1]
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Les facteurs de risque sont les suivants:[1]
- le sexe masculin
- les antécédents familiaux
- le surpoids ou l'obésité
- une traumatisme local
- une irritation du pli interfessier
- la sédentarité
- l'hirsutisme
- la sudation augmentée
- une mauvaise hygiène.
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Les symptômes à rechercher au questionnaire sont:
- la douleur locale
- un écoulement intermittent
- la fièvre.
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
À l'examen rectal, nous pouvons noter:
- un pertuis au niveau du pli interfessier pouvant contenir du poil
- une masse indiquant la présence d'un abcès
- de la rougeur et chaleur (cellulite)
- un écoulement.
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Les imageries et les analyses de laboratoire ne sont habituellement pas requises pour le diagnostic du sinus pilonidal. Certains examens peuvent aider à la prise en charge:[1]
- l'échographie permet déterminer l'étendue du sinus pilonidal.[8]
- l'imagerie par résonance magnétique (IRM) peut aider au diagnostic en présence de maladie inflammatoire intestinale, de fistule anale, de septicémie ou de néoplasie.[9][10]
- l'injection de bleu de méthylène permet de visualiser le sinus et d'orienter le traitement chirurgical.[1]
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
La maladie pilonidale est un diagnostic clinique basé sur l'examen physique dont l'examen anorectal ainsi que l'évaluation des symptômes et des facteurs de risque.[3] Les résultats de l'examen physique incluent un pertuis au niveau du plis interfessier supérieur qui peut être associé à des sinus suivant un trajet céphalique ou latéral. En cas de lésion suspicieuse, une biopsie peut être réalisée pour écarter une néoplasie. Souvent, la présence d'abcès et d'œdème peut masquer le sinus et donc retarder la prise en charge.
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Le diagnostic du sinus pilonidal est surtout clinique et se base sur l'histoire et la présentation clinique. Le sinus pilonidal peut être classé en cinq type:
- Type I : Asymptomatique
- Type II : Abcès pilonidal aigu
- Type III : Maladie symptomatique limitée à la zone naviculaire
- Type IV : Maladie extensive au-delà de la zone naviculaire
- Type V : Maladie récidivante après chirurgie
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Les autres diagnostics à écarter sont les suivants:[1][11][12][13][14]
- le furoncle
- la folliculite bactérienne
- l'abcès périanal
- l'hydradénite suppurée
- la tuberculose
- l'actinomycose
- la syphilis
- la fistule anale
- l'ostéomyélite du sacrum se drainant par un sinus
- les maladies inflammatoires intestinales
- une néoplasie
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Le traitement peut être divisé en deux grandes catégories - non opératoire vs opératoire, et il existe souvent une combinaison des deux.
Les changements de mode de vie et les facteurs de risque modifiables doivent être pris en compte et incorporés dans l'algorithme de traitement.[1]
Abcès aigu
La prise en charge de l'abcès aigu est l'incision et le drainage (réalisé en salle d’opération si volumineux):
- Faire une incision cruciforme latérale (1cm latéral au midline)
- Enlever tous les poils présents
Si le sinus est facilement visible, il est recommandé de faire une canulation et ouverture. Un traitement définitif en aigu mènerait à une résection trop importante.
Le drainage est efficace chez 60% des patients, alors que jusqu'à 40% auront une récidive.[15]
Antibiothérapie
L'utilisation d'antibiotiques est controversée. Elle pourrait être indiquée dans certaines situations:
- l'immunosuppression
- le diabète
- une cellulite importante
L'érythromycine et le métronidazole sont les principaux antibiotiques utilisés.[15]
Maladie pilonidale chronique
Chez les patients asymptomatiques ou peu symptomatiques, le traitement est conservateur est inclue le rasage (5 cm de la ligne médiane), une bonne hygiène et une incision limitée pour permettre le drainage. L'application de 1 à 3 mL phénol cristallisé dans le sinus permettrait de prévenir les récidives et présente un taux de guérison de 65 à 100%.[16]
Le débridement et le curetage après l'incision et le drainage sont primordiaux pour prévenir les récidives. Les facteurs augmentant le risque de récidive sont:
- un infection
- la persistance poils.
Traitement chirurgical
Un traitement chirurgical est indiqué en cas de:
- douleur chronique
- abcès récidivant
- drainage chronique
Le choix de la technique chirurgicale dépend de l’extension de la maladie et des comorbidités du patient entre autre.
La maladie pilonidale est largement considérée comme une maladie chirurgicale, en particulier dans les cas aigus avec infection secondaire et abcès. Une infection ou un abcès nécessite une incision et un drainage. Le traitement définitif est retardé la plupart du temps en cas d'infection aiguë ou d'abcès jusqu'à ce que l'infection ait été traitée. Il existe de nombreuses options pour le traitement chirurgical des kystes pilonidaux et des sinus pilonidaux. Le traitement chirurgical doit être personnalisé en fonction du patient.
En raison du rôle des poils dans la pathogenèse de la maladie pilonidale, l'épilation et l'épilation peuvent être utilisées comme traitement primaire ou d'appoint, en l'absence d'abcès.[3] L'épilation peut prendre la forme d'un rasage, d'une épilation à la cire, d'un laser ou de crèmes. [1]
Une étude menée dans un centre médical de l'armée a révélé que la thérapie conservatrice sous la forme de rasage hebdomadaire d'une bande de 5 cm de l'anus au rectum, combinée à une éducation à l'hygiène, entraînait une diminution des opérations et un statut de travail presque normal.[17] Dans le traitement des maladies chroniques. maladie pilonidale, Solla et al. ont trouvé de bons résultats lorsque les techniques opératoires étaient combinées avec le rasage de la peau une fois par semaine ou toutes les deux semaines; Il a été conseillé aux patients de garder la fente fessière exempte de poils pendant trois à six mois.[18] Malgré la justification de l'épilation, il existe des preuves que l'épilation peut en fait augmenter le taux de récidive pilonidale à long terme après la chirurgie.[19][1]
L'épilation au laser a été utilisée dans la maladie pilonidale avec des résultats mitigés. Oram et coll. ont évalué 60 patients traités par thérapie au laser en complément de la chirurgie et ont trouvé un taux de récidive global de 13,3% et ont conclu que l'épilation au laser après la chirurgie diminuait la récidive à long terme avec un suivi moyen de 4,8 ans. [20] Conroy et al. ont évalué 14 patients qui ont subi un traitement d'appoint au laser et ont signalé celui des 12 patients qui ont terminé le traitement complet, et aucun n'a développé de récidive.[21] Ils recommandent que l'épilation au laser soit systématiquement proposée à tous les patients souffrant de maladie pilonidale. D'autres études ont corroboré l'efficacité et l'innocuité de l'épilation au laser, qui nécessite de multiples traitements.[22][23][24][25][26] La douleur était l'effet secondaire le plus fréquent et peut être observée dans jusqu'à 40% des patients évaluant l'épilation au laser. études et ont constaté que le taux de récidive après l'épilation au laser variait de 0 à 28%. Cependant, parmi les cinq études comparatives, il y avait une diminution du taux de récidive associée à l'épilation au laser.[27] Les auteurs de l'étude notent l'hétérogénéité des études et mettent en garde contre leur généralisabilité. L'épilation au laser nécessite souvent plusieurs traitements, peut être limitée par le coût et peut nécessiter une anesthésie locale ou topique. Certains produits d'épilation peuvent être irritants pour la muqueuse anale ou provoquer des éruptions cutanées.[1]
Maurice et Greenwood ont proposé le phénol, un agent sclérosant, comme traitement de la maladie pilonidale en 1964.[28] Il a été utilisé sous forme liquide et cristallisée. Il a été utilisé comme traitement primaire non opératoire, ainsi que comme complément au traitement chirurgical. Dogru et coll. trouvé le succès en utilisant le phénol comme traitement ambulatoire. Ils ont rapporté un taux de réussite de 95,1%, et ont diminué les taux de récidive et le temps de travail perdu; ils proposent le phénol comme traitement de première intention viable.[29] Les patients de l'étude ont été rasés tout au long du traitement et la majorité a nécessité plusieurs applications de phénol. Kaymakcioglu et coll. ont rapporté un taux de récidive de 8,3% en utilisant 80% de phénol sur une étude de 143 patients; le volume du tractus sinusal et le nombre d'orifices sinusaux étaient des facteurs de risque affectant la récidive.[30] Une étude contrôlée randomisée de 140 patients comparait l'injection de phénol à l'excision et à la cicatrisation ouverte n'a trouvé aucune différence significative dans le taux de récidive. avec un temps réduit pour terminer la cicatrisation de la plaie, moins de temps de procédure opératoire, un temps réduit pour reprendre les activités quotidiennes; et les scores de douleur visuels analogiques et l'utilisation d'analgésiques étaient tous deux diminués avec le phénol, par rapport à l'excision et à la cicatrisation ouverte.[31] Ceci a été corroboré par un autre essai randomisé plus récent et plus petit de 100 patients. Pronk et coll. a comparé l'excision radicale avec l'application de phénol et a trouvé un retour plus court aux activités normales, moins de douleur et une épithélialisation complète de la plaie plus fréquente associée au phénol; ils ont également noté un risque accru d'infection du site opératoire avec excision radicale.[32] Dag et al. ont rapporté un retour précoce au travail avec l'utilisation de phénol et de faibles taux de récidive et de complications, notant un taux de réussite global de 67% avec un seul patient ayant une récidive; le délai moyen pour terminer la guérison était de 16 jours et le temps d'arrêt du travail de 0 jour. Il y avait un risque plus élevé d'échec du traitement avec des antécédents de drainage d'abcès et plus de trois ouvertures sinusales.[33] Dans l'ensemble, l'administration de phénol est relativement bon marché, peut être réalisée en ambulatoire et a du succès soit en tant que traitement primaire non opératoire, soit en complément d'options chirurgicales . Les patients peuvent avoir besoin de plusieurs traitements au phénol.[1]
Des produits de fibrine et de thrombine ont également été utilisés pour le traitement de la maladie pilonidale, soit en tant que traitement primaire, soit en complément des techniques chirurgicales. Greenberg et coll. proposé d'utiliser de la colle de fibrine en plus de l'excision chirurgicale, en utilisant la colle de fibrine pour oblitérer l'espace mort; 30 patients ont été traités de cette façon, et il y avait quatre patients avec drainage purulent temporaire avec une moyenne de 11 jours pour retourner au travail / activités normales.[34] Une méthode similaire a été employée par Seleem et al., Qui ont rapporté une guérison primaire dans 24 / 25 (96%) des patients dans les deux semaines.[35] Patti et al. ont rapporté une guérison moyenne de 25,8 jours, avec un retour moyen au travail de 5,3 jours lors de l'utilisation de colle de fibrine avec une excision chirurgicale minimale.[36] Des études contrôlées randomisées ont étudié l'utilisation de la colle de fibrine. Lors de la comparaison entre le lambeau de Limberg standard et le lambeau de Limberg avec de la colle de fibrine, il a été constaté que l'ajout de colle de fibrine était associé à une diminution du volume de drainage et à une diminution de la durée du séjour à l'hôpital.[37] Une étude de revue a déterminé que l'efficacité de la colle de fibrine, seule comme monothérapie ou comme adjuvant chirurgical, était incertaine.[38] L'utilisation de colle de fibrine semble avoir une grande satisfaction des patients, et jusqu'à 82% recommanderaient la colle de fibrine pour le traitement de la maladie pilonidale.[39][1]
Une autre option non chirurgicale qui a été proposée est le plasma riche en plaquettes (PRP). Le plasma riche en plaquettes est dérivé de sang autologue qui est centrifugé et contient une concentration élevée de plaquettes et de facteurs de croissance; il a été utilisé dans de nombreuses surspécialités pour ses propriétés de cicatrisation et ses facteurs régénératifs proposés.[40] Une étude de Sevinc et al. évalué les résultats à long terme d'une approche mini-invasive pour traiter la maladie pilonidale avec PRP; leur étude a évalué 138 patients avec un suivi médian de 60,2 mois. Ils ont rapporté un taux de réussite de 97,1% après le premier mois avec un taux de récidive de 8,2% à 60,2 mois; le temps de cicatrisation moyen était de 13,3 jours, avec 82,6% de cicatrisation complète après une seule application.[41] Les méthodes employées par Sevinc et al. comprenait la préparation de PRP à partir de 40 cc de sang du patient, et une fois la forme de gel obtenue, la procédure était réalisée sous anesthésie locale en ambulatoire. Il n'y a pas eu de complications liées à l'utilisation du PRP au cours de leur étude. Il y a eu une méta-analyse évaluant le PRP pour le traitement de la maladie pilonidale qui comprenait quatre études et un pool de 484 patients, qui a révélé que le temps de guérison était de 36% inférieur au temps de guérison du groupe témoin qui a été calculé à 27,1 jours en dans le groupe PRP versus 43 jours dans le bras témoin.[42] Ils ont également signalé une diminution du retour au travail de 24,99 jours dans le groupe de traitement versus 34,82 jours dans le groupe témoin.[42][1]
Un essai clinique prospectif randomisé en Turquie a évalué les avantages de l'oxygène hyperbare d'appoint, en particulier en ce qui concerne la maladie pilonidale. Ils ont rapporté un temps d'épithélisation complète significativement plus court dans la maladie pilonidale excisée chirurgicalement, autorisé à guérir par intention secondaire, 50 jours contre 83 jours. [43][1]
La maladie pilonidale est largement considérée comme une maladie chirurgicale, malgré les nombreuses approches non opératoires. Le pilier de la maladie pilonidale aiguë, ou abcès, est similaire à tout abcès et nécessite une incision et un drainage (I&D). Une première étude portant sur une simple incision et un drainage a rapporté un retour immédiat au travail, 58% des patients guérissant dans les dix semaines; 21% des patients ont développé une récidive, mais le taux de guérison global était de 76% à 18 mois.[44] La procédure d'incision et de drainage avant la chirurgie définitive a été associée à des taux de récidive à long terme plus faibles. Dans une étude de 583 patients sur 20 ans, Doll et al. a rapporté un taux de récidive de 16% dans le groupe I&D par rapport à une récidive de 34% dans le groupe de traitement ouvert primaire, et a conclu qu'un I&D précédent a un meilleur résultat qu'un traitement chirurgical primaire; Le moment optimal entre l'I & D et la chirurgie n'a pas été déterminé.[45] Souvent, une procédure d'incision et de drainage utilisera un pansement, mais dans une étude portant sur 100 patients pédiatriques subissant une I & D d'abcès sous-cutanés, il n'y avait aucune différence dans les taux de récidive de ces abcès. avec emballage par opposition à pas d'emballage, et l'inconfort et la gêne liés à l'emballage de la plaie ont été évités.[46][1]
Les options chirurgicales pour le traitement de la maladie pilonidale sont nombreuses et peuvent inclure la «cueillette des fosses», le curetage, l'aspiration, l'ouverture du toit ou l'excision chirurgicale. Les défauts peuvent être fermés principalement, avec des lambeaux ou des greffons, ou autorisés à guérir par intention secondaire. Un autre outil utilisé pour la guérison de la maladie pilonidale traitée chirurgicalement est la thérapie des plaies par pression négative. Une étude contrôlée randomisée de 49 patients comparant les pansements à pression négative par rapport à la guérison par intention secondaire a trouvé peu de différence. [47][1]
Au début des années 1980, Bascom a décrit une technique, une procédure de lifting des fentes, pour enlever les follicules pileux parallèlement à, mais sur le côté, de la fente natale en utilisant une anesthésie locale.[48][49] Les 50 premiers patients avaient en moyenne une invalidité d'un jour et un temps de guérison. sans handicap en moyenne trois semaines; il y a eu une récidive de quatre patients qui ont guéri en moyenne en deux semaines.[48] L'étude de suivi de 161 patients a rapporté que 94% des patients ont guéri à 0-6 mois, et 71% sont restés guéris à 5-9 ans.[49] Plus Récemment, 31 patients atteints de maladie pilonidale réfractaire ont été évalués, et il a été rapporté que 28 patients ont guéri après une seule procédure, sans récidive. [50] Dans une étude ultérieure, il y avait un taux de guérison de 96% chez 69 patients traités pour une maladie pilonidale réfractaire.[51][1]
Karydakis a décrit une technique pour exciser une zone ovoïde de tissu pathologique hors de la ligne médiane et fournir une couverture latérale à la ligne médiane en mobilisant un lambeau fasciocutané et en le fixant à l'aponévrose sacrococcygienne.[52] Dans sa série de> 6500 cas, il y avait un <2% taux de récidive avec un taux de complications de 8% [7] Dans une étude randomisée et contrôlée de 321 patients évaluant le lambeau de Karydakis par rapport à l'excision et la cicatrisation par intention secondaire, il a été constaté que le temps de cicatrisation de la plaie, le retour au travail, le taux de complications de la plaie et la récidive étaient tous significativement inférieurs dans le groupe subissant le lambeau de Karydakis, mais la durée opératoire était plus longue; la douleur était plus élevée le premier jour opératoire, mais elle était significativement moindre après une semaine.[53][1]
Un autre type de lambeau utilisé pour le traitement de la maladie pilonidale comprend le lambeau de Limberg ou rhomboïde. Le lambeau de Limberg excise la maladie pilonidale en forme de rhomboïde et fait tourner un lambeau fasciocutané pour la fermeture de la plaie. Bozkurt et coll. évalué le lambeau de Limberg chez 24 patients sous anesthésie rachidienne et rapporté une durée moyenne d'hospitalisation de 4,1 jours, avec une moyenne de 17,5 jours avant le retour au travail; 12,5% des patients ont eu des complications mineures et au cours du suivi (intervalle de 6 à 27 mois, moyenne de 18 mois), il n'y a pas eu de récidive.[54] , diminution du séjour à l'hôpital, retour au travail plus précoce et diminution des récidives.[55] Un autre essai contrôlé randomisé plus récent de 200 patients a rapporté moins de douleur postopératoire, une mobilisation plus précoce, une diminution du séjour à l'hôpital, avec moins de complications en utilisant le lambeau de Limberg par rapport à la fermeture primaire.[56] Nombreux des études contrôlées randomisées et des méta-analyses ont comparé les lambeaux de Limberg et de Karydakis, qui se sont révélés comparables dans les résultats, à l'exception du fait que le lambeau de Limberg a moins de risque de formation de sérome.[1]
Les autres volets comprennent les volets d'avancement VY et la plastie en Z. De petites séries de cas ont démontré la facilité et l'efficacité d'une réparation sans tension à l'aide du lambeau d'avancement fasciocutané VY.[57][58] Une étude plus large utilisant l'avancement de VY dans la maladie pilonidale récurrente a rapporté des réparations sans tension avec une couverture fiable et un aplatissement de la fente natale; cependant, 90,7% des patients n'étaient pas satisfaits de l'aspect esthétique des cicatrices. La plastie Z pour traiter la maladie pilonidale a été introduite dès les années 1960.[59][60][61] Dans une étude contrôlée randomisée comparant la plastie Z à l'I&D ou à la marsupialisation, la plastie Z était un traitement définitif comparé à 40% du groupe témoin nécessitant une chirurgie supplémentaire. et coll. a comparé la plastie Z à la guérison par intention secondaire et a constaté que les plaies guérissaient plus rapidement avec la plastie Z, et qu'il n'y avait pas de complications.[62][1]
D'autres méthodes moins largement utilisées pour traiter la maladie pilonidale comprennent le traitement endoscopique et l'ablation vidéo-assistée. Le traitement endoscopique des sinus pilonidaux (EPSiT) a été introduit en tant que technique d'assistance vidéo mini-invasive, réalisée sous anesthésie rachidienne ou anesthésie locale, qui utilise un fistuloscope pour éliminer les poils et les débris tout en effectuant l'ablation sous visualisation directe.[63] Dans les études prospectives multinationales, Meinero all rapportent des taux de guérison de 95%, le taux de guérison incomplète étant lié au nombre de fosses externes; il a été jugé sûr, efficace dans la maladie pilonidale primaire et la maladie récurrente, et a suscité une bonne satisfaction des patients.[64][65][1]
L'utilisation d'antibiotiques pour le traitement est controversée. Il a été évalué en ce qui concerne la prophylaxie périopératoire, le traitement postopératoire et l'utilisation topique; l'American Society of Colon and Rectal Surgeons fournit une «recommandation faible basée sur des preuves de qualité moyenne, 2B.» [3][1]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Après le drainage de l'abcès, il est recommandé de faire un bain de siège minimum deux fois par jour et de raser la peau au pourtour à toutes les 1 à 2 semaines pendant 3 à 6 mois.[18][66] La guérison prend 4 à 10 semaines. L'épilation au laser peut également être recommandée, mais elle nécessite souvent plusieurs traitements, peut être limitée par le coût et peut nécessiter une anesthésie locale ou topique. Certains produits d'épilation peuvent être irritants pour la muqueuse anale ou provoquer des éruptions cutanées.[1]
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Les complications associées à la maladie pilonidale comprennent:[1]
- la dégradation de la plaiecomplication 1
- l'infection du site opératoire complication 2
- une ostéomyélite complication 3
- une transformation maligne...
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le pronostic associé au sinus pilonidal est très bon car il s'agit d'une maladie bénigne, malgré certains rapports de dégénérescence maligne ou de cancer de la peau. Toutefois, le taux de récidive est relativement élevé et peut nécessiter plusieurs procédures. Le pronostic global est très bon avec la modification des habitudes de vie et un diagnostic précis.[1]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Les mesures préventives concernent la perte de poids, l'activité physique, une bonne hygiène et l'épilation pour prévenir les récidives.
Références
- Cet article a été créé en partie ou en totalité le 2021/04/03 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2020/11/11 à partir de Pilonidal Cyst And Sinus (StatPearls / Pilonidal Cyst And Sinus (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32491702 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 et 1,27 Alexander T. Nixon et Robert F. Garza, StatPearls, StatPearls Publishing, (PMID 32491702, lire en ligne)
- ↑ K. Søndenaa, E. Andersen, I. Nesvik et J. A. Søreide, « Patient characteristics and symptoms in chronic pilonidal sinus disease », International Journal of Colorectal Disease, vol. 10, no 1, , p. 39–42 (ISSN 0179-1958, PMID 7745322, DOI 10.1007/BF00337585, lire en ligne)
- ↑ 3,0 3,1 3,2 et 3,3 Eric K. Johnson, Jon D. Vogel, Michelle L. Cowan et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons' Clinical Practice Guidelines for the Management of Pilonidal Disease », Diseases of the Colon and Rectum, vol. 62, no 2, , p. 146–157 (ISSN 1530-0358, PMID 30640830, DOI 10.1097/DCR.0000000000001237, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10950015
- ↑ 5,0 et 5,1 D. H. Patey et R. W. Scarff, « Pathology of postanal pilonidal sinus; its bearing on treatment », Lancet (London, England), vol. 2, no 6423, , p. 484–486 (ISSN 0140-6736, PMID 20998923, DOI 10.1016/s0140-6736(46)91756-4, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/20295740
- ↑ 7,0 et 7,1 https://www.ncbi.nlm.nih.gov/pubmed/1575660
- ↑ Ashraf Talaat Youssef, « The value of superficial parts and endoanal ultrasonography in evaluating pilonidal disease and exclusion of perianal sepsis », Journal of Ultrasound, vol. 18, no 3, , p. 237–243 (ISSN 1971-3495, PMID 26261474, Central PMCID 4529415, DOI 10.1007/s40477-015-0156-3, lire en ligne)
- ↑ Stuart A. Taylor, Steve Halligan et Clive I. Bartram, « Pilonidal sinus disease: MR imaging distinction from fistula in ano », Radiology, vol. 226, no 3, , p. 662–667 (ISSN 0033-8419, PMID 12601210, DOI 10.1148/radiol.2263011758, lire en ligne)
- ↑ Sinan Balcı, Mehmet Ruhi Onur, Ali Devrim Karaosmanoğlu et Muşturay Karçaaltıncaba, « MRI evaluation of anal and perianal diseases », Diagnostic and Interventional Radiology (Ankara, Turkey), vol. 25, no 1, , p. 21–27 (ISSN 1305-3612, PMID 30582572, Central PMCID 6339630, DOI 10.5152/dir.2018.17499, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 avril 2021)
- ↑ P. J. Gupta, « Pilonidal sinus disease and tuberculosis », European Review for Medical and Pharmacological Sciences, vol. 16, no 1, , p. 19–24 (ISSN 1128-3602, PMID 22338544, lire en ligne)
- ↑ Pravin Jaiprakash Gupta, « Tubercular infection in the sacrococcygeal pilonidal sinus--a case report », International Wound Journal, vol. 5, no 5, , p. 648–650 (ISSN 1742-481X, PMID 19134066, DOI 10.1111/j.1742-481X.2008.00518.x, lire en ligne)
- ↑ D. Jamil, R. Ismail et A. Cherkaoui, « [Secondary tuberculous infection of a pilonidal sinus] », Annales De Gastroenterologie Et D'hepatologie, vol. 27, no 5, , p. 205–206 (ISSN 0066-2070, PMID 1746872, lire en ligne)
- ↑ 15,0 et 15,1 (en) Eric K. Johnson, Jon D. Vogel, Michelle L. Cowan et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons’ Clinical Practice Guidelines for the Management of Pilonidal Disease », Diseases of the Colon & Rectum, vol. 62, no 2, , p. 146–157 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001237, lire en ligne)
- ↑ (en) Eric K. Johnson, Jon D. Vogel, Michelle L. Cowan et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons’ Clinical Practice Guidelines for the Management of Pilonidal Disease », Diseases of the Colon & Rectum, vol. 62, no 2, , p. 146–157 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001237, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/8080372
- ↑ 18,0 et 18,1 J. A. Solla et D. A. Rothenberger, « Chronic pilonidal disease. An assessment of 150 cases », Diseases of the Colon and Rectum, vol. 33, no 9, , p. 758–761 (ISSN 0012-3706, PMID 2390911, DOI 10.1007/BF02052321, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19273968
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/20002644
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17664085
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19586514
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19159757
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16808209
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15996432
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/27003897
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30095368
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/14199061
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15622588
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15868494
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28059912
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31278458
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21982072
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15309645
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15932551
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17064495
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17357862
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28085995
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23224857
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25683096
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31345721
- ↑ 42,0 et 42,1 https://www.ncbi.nlm.nih.gov/pubmed/29215166
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28777519
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3337954
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23078365
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/24074675
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25380007
- ↑ 48,0 et 48,1 https://www.ncbi.nlm.nih.gov/pubmed/7368107
- ↑ 49,0 et 49,1 https://www.ncbi.nlm.nih.gov/pubmed/6641463
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/12361421
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17434365
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/4128725
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/26094093
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/9645748
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10391165
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16078300
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/7995149
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16772955
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/14261120
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/4860782
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/4874279
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17080281
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23681300
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30719564
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/26946340
- ↑ (en) Eric K. Johnson, Jon D. Vogel, Michelle L. Cowan et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons’ Clinical Practice Guidelines for the Management of Pilonidal Disease », Diseases of the Colon & Rectum, vol. 62, no 2, , p. 146–157 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001237, lire en ligne)
