Hémorragie post-partum (approche clinique)
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Symptômes discriminants | Crampes abdominales, Nausées, Dyspnée (symptôme), Vertige (symptôme), Asthénie (symptôme), Douleur abdominale, Vomissement (signe clinique), Diaphorèse (signe clinique) |
| Signes cliniques discriminants |
Anémie, Rétention placentaire, Pâleur, Oligurie, Anurie, Tachycardie (signe clinique), Tachypnée (signe clinique), Lacération, Asthénie (symptôme), Rétention des membranes foetales, ... [+] |
| Examens paracliniques |
Calcémie, Formule sanguine complète, Électrolytes, PTT, D-dimères sériques, INR, Gaz veineux, Créatininémie, Lactates, Groupé-croisé, ... [+] |
| Drapeaux rouges |
Anurie, Altération de l'état de conscience (signe clinique), Hypoxémie (signe paraclinique), Hypotension artérielle (signe clinique) |
|
| |
Nom de l'objectif du CMC (Numéro)
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
L'hémorragie du post-partum (HPP) consiste en une perte de plus de 500 mL de sang par le tractus génital après un accouchement vaginal. En contexte de césarienne, le critère de 1000 mL est couramment employé. Elle peut être caractérisée en hémorragie primaire, qui se produit moins de 24 heures après l'accouchement, ou en hémorragie secondaire, qui se produit plus de 24 heures après l'accouchement.[1][2]
Certaines sociétés définissent également l'hémorragie du post-partum comme étant un saignement qui cause une instabilité hémodynamique.[3]
La sévérité de l'hémorragie du post-partum peut être évaluée avec les classes du choc hémorragique ATLS.[4]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur le sujet de la page (ex. incidence, prévalence, coûts en hospitalisation, proportion homme:femme, régions où la prévalence est la plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | Les saignements digestifs bas représentent 20% à 30% de tous les patients présentant des saignements GI majeurs. L'HDB est moins fréquente que les hémorragies digestives hautes (HDH) avec une prévalence de 20 à 27 cas par 100 000 vs 50 à 150 cas par 100 000. |
L'hémorragie du post-partum est la première cause de mortalité maternelle au monde. Il est estimé que 5% des accouchements se compliqueront d'une hémorragie.[3] De plus, 25% des décès maternels sont secondaires à une HPP et ils surviennent principalement dans les 4 heures suivant la naissance.[1]
Au Canada, entre 2003 et 2010, l'HPP était en hausse de 22 %, soit de 5.1 à 6.2% des naissances (p < 0,001). Cette hausse est particulièrement attribuable à l'augmentation de l'incidence de l'atonie utérine. Cette tendance est également observée dans d'autres régions industrialisées. Bien que certaines hypothèses aient été énoncées en lien avec les modes d'accouchement occidentaux, aucun lien de causalité n'a pu être clairement démontré à ce jour.[5]
Étiologies
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Les étiologies de l'hémorragie digestive basse sont :
|
| Tonus
(70%) |
Parmi les principales causes d'atonie utérine, on retrouve :
|
| Tissus
(10%) |
Qui peuvent consister en :
|
| Traumas
(20%) |
Dont la prévalence est augmentée lors d'un premier accouchement vaginal et lors d'un accouchement précipité ou instrumenté :
|
| Thrombine
(1%) |
Bien que rares, ces causes doivent être envisagées rapidement :
|
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition de l'approche clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Attention de ne pas traiter de la physiopathologie de l'ensemble des étiologies couvertes dans la section Étiologies, mais de seulement discuter de la physiopathologie générale de la sémiologie couverte par le sujet de la page. |
| Exemple: | Différentes voies physiologiques peuvent entraîner une dyspnée, notamment via les chimiorécepteurs ASIC, les mécanorécepteurs et les récepteurs pulmonaires. On pense que trois composantes principales contribuent à la dyspnée : les signaux afférents, les signaux efférents et le traitement central de l'information. [...] |
Physiologiquement, le corps de la femme enceinte met en place des mécanismes pour diminuer les pertes sanguines lors de l'accouchement. La contraction du myomètre entraine une compression mécanique des vaisseaux sanguins placentaires, diminuant ainsi les saignements, tout en facilitant la séparation du placenta de la paroi utérine et son expulsion. Dans le cas d'une atonie utérine, les vaisseaux ne sont pas adéquatement comprimés, ce qui augmente le délais d'expulsion placentaire. Il peut donc y avoir dystocie de la 3e phase du travail, augmentant ainsi le risque d'HPP.[8][3]
Un second mécanisme physiologique impliqué dans l'hémostase est la relâche locale de facteurs hémostatiques. Le facteur tissulaire, l'inhibiteur du plasminogène et les facteurs de coagulation circulant comme les plaquettes, sont impliqués.[8]
De plus, le débit sanguin utérin en grossesse est grandement augmenté. Il est de 15% du débit cardiaque total (600 mL par minute, contrairement à 60 mL par minutes en moyenne chez la femme non enceinte). Il est donc primordial que les mécanismes compensateurs énumérés ci-haut soient fonctionnels. Cette augmentation de débit sanguin augmente les risque d'HPP.[8]
Il est intéressant de noter que le mécanisme d'apparition des signes et des symptômes de l'hémorragie post-partum n'est pas bien différent que celui du choc hypovolémique. Une diminution du volume intravasculaire entraîne une diminution de la livraison d'oxygène aux tissus du corps. Cette hypovolémie entraine les réponse adrénergiques usuelles, notamment la tachycardie, la vasoconstriction périphérique et l'augmentation de le contractilité du myocarde. Lorsque ces mécanismes compensatoires sont surpassés, une instabilité hémodynamique s'installe et des signes francs d'un choc hypovolémique apparaissent. La reconnaissance des signes précoces de pré-choc, la prévention et la prise en charge active du 3e stade du travail sont donc primordiaux.[3]
Évaluation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient les sous-sections Facteurs de risque, Questionnaire et Examen clinique. Elle détaille les différents items qu'un clinicien doit rechercher lorsqu'il évalue le patient. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
|
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les principaux facteurs de risque discriminants à l'histoire. Ces facteurs de risques servent à discriminer une étiologie par rapport à une autre ou une complication potentielle. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque discriminant |
| Commentaires: |
|
| Exemple: | Les facteurs de risque à rechercher chez les patients qui se présentent avec céphalée sont :
|
Les facteurs de risque peuvent également être divisés en fonction des « 4T ». On retrouve finalement les antécédents personnels d'hémorragie du post-partum et l'âge maternel avancé :[1][2][3][6][9][10]
- Tonus
- le polyhydramnios
- la grossesse gemellaire
- la macrosomie
- la surstimulation ocytocique
- la nulliparité et la grande multiparité (soit > 4)
- le travail prolongé ou l'accouchement précipité
- la rupture prolongée des membranes.
- Tissus
- les chirurgies utérines antérieures, incluant les curetages
- la multiparité
- les anomalie placentaire
- le décollement placentaire.
- Traumas
- la césarienne
- l'accouchement précipité
- l'instrumentation de l'accouchement, tels l'usage de la ventouse ou du forceps.
- Thrombine (coagulation)
- la diathèse hémorragique, via la prise d'anticoagulants
- l'hémorragie antepartum
- la mort foetale in utero ou la souffrance foetale in utero.
Questionnaire
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Questionnaire, Symptôme discriminant, Élément d'histoire discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints de dyspnée aiguë, les symptômes à rechercher sont :
|
Les patientes atteintes d'une HPP peuvent présenter différents symptômes. Ces derniers sont souvent le résultat de la perte sanguine. Il est important de se rappeler que l'hémorragie post-partum est définie comme une perte sanguine de plus de 500ml ou d'une instabilité hémodynamique. Il faut donc questionner les symptômes suivant pour reconnaitre rapidement le collapsus vasculaire.
Les symptômes susceptibles d'être présents sont :[9][8]
- les étourdissements
- la faiblesse
- la diaphorèse
- les nausées et les vomissements
- la dyspnée
- les crampes abdominales dans certains cas d'HPP secondaire à une rétention de tissus ou encore une douleur abdominale intense en contexte de rupture utérine.
Examen clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen clinique, Signe clinique discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints d'une dyspnée aiguë, les éléments suivants sont à rechercher à l'examen clinique :
|
L'examen physique d'une patiente souffrant d'une hémorragie du post-partum peut fournir plusieurs éléments pertinents. Les signes d'hypovolémie, de choc et d'anémie sont à rechercher spécifiquement. Il est également essentiel d'estimer visuellement ou quantitativement les saignements.
À l'examen physique, on pourrait retrouver les éléments suivants :[9][7][8]
- À la prise des signes vitaux :
- une tachycardie
- une tachypnée
- une hypotension

- une léthargie.
- À l'examen gynécologique :
- une lacération vaginale, périnéale ou cervicale
- une rétention des membranes foetales ou rétention placentaire
- une atonie utérine.
- À l'examen des téguments
- Au bilan ingesta/excreta
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section décrit les examens paracliniques (ex. laboratoires, imageries, etc.) à effectuer pour cette approche clinique. Les signes paracliniques discriminants orientant vers une étiologie particulière ou une complication sont listés. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique discriminant |
| Commentaires: |
|
| Exemple: | Les examens paracliniques suggérés dans le cas d'une céphalée aiguë sont :
|
Les examens paracliniques ne devraient jamais être attendus pour poser le diagnostic ou d'initier la prise en charge de l'HPP. Néanmoins, il peut être envisagé d'effectuer les examens suivants à la recherche de la cause ou des connséquences de l'HPP :[4][9]
- la formule sanguine complète, à la recherche de :
- une anémie
- une thrombopénie
- une leucocytose.
- les études de coagulation : fibrinogène, INR, PTT, D-dimères sériques
- le groupé-croisé
- la créatinine sérique
- les électrolytes (Na, K)
- les lactates, si HPP sévère
- le gaz veineux, si HPP sévère.
Drapeaux rouges
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces |
| Balises sémantiques: | Drapeau rouge |
| Commentaires: |
|
| Exemple: | Les drapeaux rouges des patients qui se présentent en céphalée aiguë sont :
|
La principale conséquence de l'hémorragie post-partum est le choc hémorragique. Il faut donc être à l'affut des signes cliniques qui aiguillent vers cette pathologie :[3]
- la tachycardie
- l'altération de l'état de conscience
- l'anurie
- la désaturation
- l'hypotension (signe tardif).
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Voici un schéma de l'approche clinique et de l'intégration de ceux-ci par l'auteure.
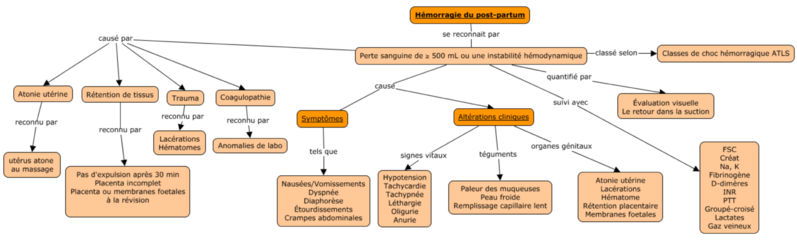
Traitement
Toute contribution serait appréciée.
| Description: | La section contient la prise en charge générale qui s'applique à l'ensemble des étiologies. Que doit-on faire avant que la cause n'ait été clairement établie ? Des traitements généraux doivent-ils être amorcés avant l'identification de la cause ? Comment traite-t-on la symptomatologie du patient ? Quelles sont les indications d'hospitalisation ? Quand doit-on demander une consultation ? Un résumé de la prise en charge de certaines étiologie clés peut aussi être résumée avec un lien vers la page dédiée à la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Traitement, Traitement pharmacologique (seulement pour le traitement des symptômes, pas pour les étiologies) |
| Commentaires: |
|
| Exemple: | |
Les traitements de l'hémorragie post-partum sont spécifiques selon chaque étiologie. Avant de commencer un traitement, il est donc important de tenter de trouver la cause de l'hémorragie. La cause la plus commune d'HPP est l'atonie utérine. La prise en charge des cas d'HPP causés par une coagulopathie ne sera pas abordée dans cet article.
Prévention de l'hémorragie du post-partum
Lors de tout accouchement, le soignant devrait maintenir un haut niveau de vigilance en lien avec le risque d'hémorragie du post-partum. De nombreux établissement sont par ailleurs dotés de protocoles dont le but est de diminuer l'incidence de cette complication obstétricale grave.
La prévention de l'HPP repose sur les étapes suivantes :
- Dépistage des facteurs de risque maternels de mauvaise issus obstétricale
- Prise en charge active de la troisième phase du travail :
- Administration systématique d'ocytocine selon les protocoles locaux dès la sortie des épaules du bébé, ex. :
- 20 à 40 UI dans 1000 mL de NaCL 0,9% à 250 mL/heure ou aussi rapidement que possible
- 10 UI IM, qui est d'ailleurs recommandée par la SOGC.[3]
- Clampage rapide du cordon permettant de diminuer le risque d'HPP.
- À l'opposé, diverses sociétés, telle la Société canadienne de pédiatrie, recommandent un clampage retardé à 60 secondes dans les grossesses monofoetales à terme. Cette pratique permet d'améliorer les paramètres hématologiques du nourrisson, soit une diminution des cas d'anémie après quelques mois de vie.[11]
- Les risques et bénéfices doivent être évalués et discutés avec la mère.[3][7]
- Traction contrôlée sur le cordon ombilical avec pression au-niveau de l'isthme utérin (manoeuvre de Brandt).[7]
- Massage utérin afin de limiter l'atonie utérine.
- Envisager une extraction manuelle du placenta et une révision utérine si rétention de celui-ci > 30 minutes.
- S'assurer d'un utérus de volume et de position normale, ainsi que du bon tonus de celui-ci. Continuer le massage externe au besoin.
- Administration systématique d'ocytocine selon les protocoles locaux dès la sortie des épaules du bébé, ex. :
- Identification et réparation des lacérations cervicales, vaginales et périnéales.
Prise en charge de l'hémorragie primaire causée par une atonie utérine
Le médecin obstétricien doit être à l'aise d'initier la prise en charge de l'HPP causée par l'atonie utérine puisqu'il s'agit d'une condition relativement prévalente dans sa pratique. Il doit également être en mesure d'identifier ses limites et de connaître les ressources qui sont à sa disposition. [3][7][9][12]
- Au besoin recourir à de l'aide et impliquer plus tôt que tard le gynécologue.
- Évaluer l'ABC.
- Surveiller les signes vitaux toutes les 5 minutes.
- Administrer de l'O2 via une canule nasale ou un masque si indiqué par l'état clinique de la patiente.
- Installer un second accès IV de bon calibre pour administrer des cristalloïdes ainsi que des produits sanguins si nécessaire.
- Installer une sonde urinaire, vider la vessie et monitorer le output urinaire.
- Masser l'utérus. Le massage peut être externe ou interne. Les 2 types de massage simultanés sont souhaitables.
- Commencer l'administration de médicaments utérotoniques et des autres agents favorisant l'hémostase
- Oxytocine : 10 à 20 unités dans 1 litre administré à 250 mL/h OU 10 unités IM OU 5-10 unités IV (lentement administré, car risque d'hypotension).
- Avant d'administrer d'autres agents utérotoniques, éliminer la rétention placentaire en vérifiant si le placenta est complet. La révision utérine peut être de mise pour retirer tout morceau de placenta restant ou des caillots.
- Si la patiente est déjà sous oxytocine pendant le deuxième stade du travail (habituellement à 20 UI par 1000mL), il est alors pratique courante d'augmenter la concentration d'oxytocine à 40 UI par 1000mL donné le plus rapidement possible.
- S'il y a une rétention, il faudra prendre en charge celle-ci.
- Misoprostol : 400-800 mcg SL, IR ou intravaginal. Plusieurs posologies existent :
- 400 mg (soit 2 comprimés de 200 mg)
- 800 mg (soit 4 comprimés de 200 mg) IR
- Posologie et voies d'administration mixtes, telles que 400 mg SL, ainsi que 600 mg IR.
- Carboprost : 250 mcg IM aux 15 minutes jusqu'à un maximum de 2 mg (2 heures).
- Acide tranexamique : 1g IV en 10 minutes. Il est possible de répéter la dose à 30 minutes OU dans les 24 heures si le saignement recommence.
- Ergonovine : 0,25 mg IM ou IV. La voie IM est préférée. Répéter la dose 1 fois après 15 minutes, puis répéter aux 4 heures. Il y a un maximum de 5 doses.
- Carbetocine : 100 mcg IV ou IM, dose unique, administrée sur 1 minute. Ce médicament est utilisé seulement dans un contexte post-césarienne. Son efficacité n'est pas prouvée pour les accouchements vaginaux à bas risque.
- Si le saignement continue, il est indiqué de commencer les méthodes de compression mécanique de l'utérus.
- Compression manuelle de l'utérus : Une main au dessus de l'utérus et une autre dans le vagin permettent de faire une compression sur la partie inférieure, ce qui diminue les flux sanguin utérin.
- Paquetage l'utérus avec des compresses chirurgicales.
- Insertion d'un ballon de Bakri. Ce ballon est inséré dans le canal cervical, gonflé avec du salin stérile et laissé en place. La compression aide à diminuer le saignement.
- Si le saignement est toujours actif, des mesures plus radicales peuvent être employées : embolisation des artères utérines, ligature de l'iliaque interne, sutures de B-Lynch et de Cho. En ultime recours, l'hystérectomie peut s'avérer nécessaire. Ces mesures ne devraient être employé que si le traitement pharmacologique a échoué.
Prise en charge de l'hémorragie primaire causée par une rétention placentaire
- Les premières étapes sont celles mentionnées ci-dessus. La rétention utérine placentaire partielle sera identifiée lors de la révision utérine.
- Une traction contrôlée du cordon peut causer l'expulsion spontanée du placenta. La manœuvre de Brandt (contre-pression sus-pubienne pour éviter l'inversion utérine) doit être appliquée.
- Injecter 10-30 unités d'oxytocine dans 20 mL de salin 0,9% dans la veine ombilicale OU misoprostol 800 mcg broyé dans 30 mL de salin 0,9%.
- À noter que cette pratique est extrêmement rare en pratique.
- Retirer manuellement le placenta si l'extraction spontanée ne s'est pas produite.[3][7]
Prise en charge de l'hémorragie primaire causée par un trauma
La prise en charge variera selon l'organe ayant été traumatisé :[3][7]
- Rupture utérine : Laparotomie
- Inversion utérine : Replacer l'utérus de manière non-chirurgicale
- Attention au choc vaso-vagal. Administrer de l'atropine au besoin.
- Continuer l'administration d'oxytocine post-réduction.
- Lacération : Réparation par des sutures si possible
Précisions sur les médicaments utérotoniques
- Oxytocine [13]
- Effets secondaires : Hypotension immédiate transitoire avec tachycardie réflexe (si IV).
- Contre-indications :
Dystocie, fragilité utérine, placenta previa, hypertonie utérine.(écrire plutôt : aucune lors du post-partum ?)
- Misoprostol[14]
- Effets secondaires : Douleur abdominale, diarrhée, pyrexie
- Contre-indication : Maladie cardiovasculaire, convulsions.
- Carboprost
- Carbétocine[16]
- Effets secondaires : Douleur abdominale, céphalée, hypotension, prurit, vomissements, tremblements.
- Contre-indications: Maladies cardiovasculaire connues avant l'accouchement.
- Ergonovine
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de l'approche clinique |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Après la résolution aiguë de l'HPP, l'oxytocine devra être continuée pour quelques heures.
Le suivi de la formule sanguine complète et de la fonction rénale doit être organisé, en portant une attention particulière au seuil transfusionnel.
Des suppléments de fer doivent être prescrits. Selon le niveau d'hémoglobine, la dose de fer peut être augmentée, ou même être administrée de façon parentérale.[7][9]
Complications
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des complications possibles de l'approche clinique classées en ordre de probabilité (si possible). |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | |
Les complications occasionnée par l'HPP, en plus du risque de devoir recourir à l'hystérectomie, sont :[3][8][18]
- l'anémie ferriprive
- l'insuffisance rénale aiguë
- le choc hémorragique (classes de l'ATLS)
- les réactions transfusionnelles (en cas de recours aux transfusions de culots globulaires)
- la coagulation intravasculaire disséminée (CIVD)
- le syndrome d'Asherman (en cas d'instrumentation)
- la transfusion ainsi que les réactions transfusionnelles
- le syndrome de Sheehan.
Particularités
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des particularités concernant la gestion de l'approche clinique pour certaines clientèles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Gériatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle gériatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Pédiatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle pédiatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Notes
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Dans la section notes se trouve toutes les notes de bas de page (références du groupe "note" [ou autres]). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Pour ajouter des notes, passez par la fonction d'ajout de notes. Il est aussi possible d'ajouter des notes d'autres groupes, comme "pharmaco", "pédiatrie", "indications", etc. Classez ces autres groupes de notes dans des sous-sections. N'ajoutez pas de notes manuellement. |
| Exemple: | TRAITEMENTS
Les traitements:
NOTES Gériatrie
Pédiatrie
|
Références
Toute contribution serait appréciée.
| Description: | Dans la section références se trouve toutes les références (références sans groupe). Pour ajouter des références, passez par la fonction d'ajout de références. N'ajoutez pas de références manuellement. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
- ↑ 1,0 1,1 1,2 et 1,3 (en) Gowri Ramanathan et Sabaratnam Arulkumaran, « Postpartum Hemorrhage », Journal of Obstetrics and Gynaecology Canada, série FIGO Kuala Lumpur 2006, vol. 28, no 11, , p. 967–973 (ISSN 1701-2163, DOI 10.1016/S1701-2163(16)32308-8, lire en ligne)
- ↑ 2,0 et 2,1 (en) Jessica L. Bienstock, Ahizechukwu C. Eke et Nancy A. Hueppchen, « Postpartum Hemorrhage », New England Journal of Medicine, (DOI 10.1056/NEJMra1513247, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 et 3,13 Dean Leduc, Vyta Senikas et André B. Lalonde, « No. 235-Active Management of the Third Stage of Labour: Prevention and Treatment of Postpartum Hemorrhage », Journal of Obstetrics and Gynaecology Canada, vol. 40, no 12, , e841–e855 (ISSN 1701-2163, DOI 10.1016/j.jogc.2018.09.024, lire en ligne)
- ↑ 4,0 et 4,1 (en) Sawyer Gordon Smith, Martin Allan Schreiber, Sabiston Textbook of Surgery, Elsevier, 2176 p. (ISBN 0323640621), p. 44-94
- ↑ Azar Mehrabadi, Shiliang Liu, Sharon Bartholomew et Jennifer A. Hutcheon, « Temporal Trends in Postpartum Hemorrhage and Severe Postpartum Hemorrhage in Canada From 2003 to 2010 », Journal of Obstetrics and Gynaecology Canada, vol. 36, no 1, , p. 21–33 (ISSN 1701-2163, DOI 10.1016/s1701-2163(15)30680-0, lire en ligne)
- ↑ 6,0 et 6,1 « Prévention et prise en charge de l’hémorragie postpartum », Journal SOGC, vol. 22, no 4, , p. 282–294 (ISSN 0849-5831, DOI 10.1016/S0849-5831(16)31531-2, lire en ligne)
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 et 7,9 Céline Leclerc, Christian Rheault, Mémo-Périnatalité, LIB. MEDICALE ET SCIENTIFIQUE, , 391 p. (ISBN 9782981035028), Hémorragie du post-partum
- ↑ 8,0 8,1 8,2 8,3 8,4 et 8,5 « UpToDate », sur www.uptodate.com (consulté le 12 juin 2022)
- ↑ 9,0 9,1 9,2 9,3 9,4 et 9,5 (en) « Post-partum Hemorrage », sur clinicalkey.com, (consulté le 10 juin 2022)
- ↑ Fran Berard, P. James Ruiter et al., Manuel du cours - Gestion du travail et de l'accouchement (GESTA), SOGC, , 614 p.
- ↑ Société canadienne de pédiatrie, « Prise en charge du cordon ombilical chez le nourrisson prématuré ou à terme | Société canadienne de pédiatrie », sur cps.ca (consulté le 12 juin 2022)
- ↑ (en) Len Kelly et Hassanali Kapasi, « Hemabate® for the Management of Post-partum Haemorrhage in a Rural Hospital », Journal SOGC, vol. 21, no 3, , p. 259–264 (ISSN 0849-5831, DOI 10.1016/S0849-5831(16)31546-4, lire en ligne)
- ↑ « Médicament SYNTOCINON 5UI/1ML AMP IM-IV 10 - Infos médicaments », sur www.bcbdexther.fr (consulté le 13 juin 2022)
- ↑ (en) « Misoprostol monograph », sur Rx vigilance (consulté le 12 juin 2022)
- ↑ 15,0 et 15,1 (en) « carboprost monograph », sur Rx vigilance (consulté le 12 juin 2022)
- ↑ (en) « Carbetocin monograph », sur Rx vigilance (consulté le 12 juin 2022)
- ↑ (en) « Ergometrine monograph », sur Rx vigilance (consulté le 12 juin 2022)
- ↑ Chad L. Ulrich, Richard B. Utarnachitt, Kyle Danielson et Alexa Pieri, « Postpartum Hemorrhage With Cardiorespiratory Collapse Transported From a Rural Hospital », Air Medical Journal, vol. 38, no 6, , p. 440–441 (ISSN 1067-991X, DOI 10.1016/j.amj.2019.07.017, lire en ligne)
