Hallux valgus
| Maladie | |
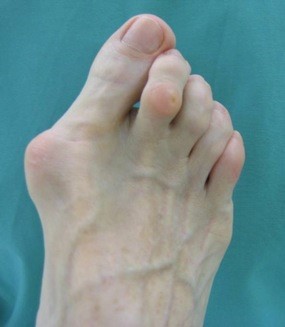 Hallux valgus | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Diagnostic différentiel |
Arthrite septique, Névrome de Morton, Arthrose de l'hallux, Arthrites inflammatoires, Maladie de Freiberg, Hallux limitus, Hallux rigidus, Turf toe, Goutte |
| Informations | |
| Terme anglais | Hallux Valgus |
| Autres noms | Hallux abductovalgus, Oignon |
| SNOMED CT ID | 122480009 |
|
| |
L'hallux valgus se manifeste par une déviation latérale de la phalange proximale du premier orteil et une déviation médiale du 1er métatarse.
Épidémiologie
La déformation du HAV est une condition relativement courante. Il survient chez environ 23 % des adultes âgés de 18 à 65 ans et chez jusqu'à 36 % des adultes de plus de 65 ans. Chez les femmes âgées de plus de 18 ans, la prévalence dépasse les 30 % .[1] Par ailleurs, celle-ci est encore plus élevée chez les femmes qui portent des talons hauts si on les comparent à celles qui n'en portent pas. De plus, de façon général, les femmes présentent un HAV deux fois plus souvent que les hommes.[2]
Étiologies
Il est généralement causé par l'adduction du premier métatarse, appelé metatarsus primus varus, mais l'étiologie exacte n'est pas encore entièrement comprise. Le HAV est fort probablement le résultat d'une contribution de multiples facteurs comme une prédisposition génétique, un premier métatarse court et/ou surélevé, un avant-pied varus flexible ou rigide, un pes planovalgus (pied plat), un équin de la cheville, une biomécanique anormale du pied et l'hypermobilité articulaire.
Physiopathologie
La physiopathologie de l'HAV est complexe, mais l'hypothèse générale se base sur le fait qu'il existe un déséquilibre entre les muscles extrinsèques et intrinsèques du pied avec également, une quelconque implication des ligaments. En effet, l'alignement des premiers métatarses est maintenu par la tension créée par le tendon du long fibulaire latéralement et le muscle abducteur de l'hallux médialement. Les ligaments collatéraux, quant-à-eux, empêchent les mouvements dans le plan transverse au niveau de la première AMTP. Or, s'il y a une pression accrue au niveau de la tête du premier métatarse, comme dant le cas d'un pes planovalgus par exemple, celui-ci commencera à se déplacer dans le sens contraire à la pression, soit médio-dorsalement. Avec le temps, cette force augmente à son tour l'angle hallux abductus qui sera à son tour aggravé par les forces de stabilisation musculaire qui se produit lors de la marche. Au fur et à mesure que ces forces poussent le premier métatarse médialement et l'hallux latéralement, le ligament collatéral médial et la capsule articulaire médiale deviennent tendus et finissent par se rupturer. Sans structures médiales pour stabiliser l'articulation, les structures latérales (muscle adducteur de l'hallux, le ligament collatéral latéral et la capsule articulaire latérale) exacerbent cette déformation.[3]
Présentation clinique
Facteurs de risque
Certaines conditions arthritiques prédisposent à un HAV [2] :
En outre, la déformation du HAV est plus fréquemment observée chez les personnes atteintes de pathologies du tissu conjonctif tels que [2]:
Par le fait même, tout déséquilibre musculaire dans le pied dû à des conditions tels qu'un accident vasculaire cérébral, une paralysie cérébrale ou une myéloméningocèle peut également provoquer une déformation de type HAV.[2]
Tel que mentionné ci-haut, le HAV est fréquent chez les personnes qui portent des chaussures serrées et des talons hauts, ce qui est en fait, régulièrement cité comme la cause principale. Cependant, les hommes qui portent des chaussures larges et adaptés ont parfois un HAV marqué, tandis que les femmes qui portent des chaussures qui compriment considérablement le pied n'ont parfois aucune déformation. Ce fait a donné lieu à l'hypothèse que les chaussures exacerbent une anomalie osseuse sous-jacente plutôt que d'agir comme la principale cause.[2]
Il a tendance à se produire plus fréquemment chez les femmes, surtout chez celles qui portent des chaussures serrées ou des talons hauts.
Questionnaire

Le HAV se présente généralement de façon chronique avec un début progressif. La phalange proximale effectue une pronation et dévie latéralement tandis que la première tête métatarsienne dévie médialement, devenant souvent inflammée et douloureuse. Les patients présentent généralement un début chronique de douleur intense ou profonde à l'AMTP qui est exacerbée par la marche. Les patients décrivent parfois une douleur lancinante à la tête du deuxième métatarse dû au tranfert de charge qu'occasionne une telle déviation. À mesure que la déformation progresse, la fréquence, la durée et la gravité des douleurs augmentent progressivement. Souvent, les patients décrivent une augmentation de la taille de la déformation associée à cette douleur. [2]
Une autre présentation relativement courante est le fait d'avoir des picotements ou des brûlures à la partie dorsale de la déformation. Cette symptomatologie est révélatrice d'une névrite du nerf cutané dorsal médial probablement causée par la compression du nerf dû à la déformation. Ces symptômes sont principalement le résultat de trois processus différents: [2]
- L'oignon lui-même qui est centré sur l'aspect médial du premier métatarse[2]
- La pression contre les orteils qui se sont déplacés supérieurement pour laisser place à la déformation dans une chaussure[2]
- La pression accrue sur les têtes du deuxième au cinquième métatarses dû à un transfert de poids[2]
Les autres symptômes qui affectent les patients comprennent les ampoules, les ulcérations, la kératose interdigitale et la peau irritée au niveau de la déformation.[4] Ces symptômes peuvent provoquer une morbidité importante, limitant souvent les activités physiques et les déplacements.[2]
Examen clinique
En ce qui concerne l'examen physique, un examen biomécanique sera nécessaire afin de rechercher les causes possibles du HAV. Les éléments communs à évaluer comprennent le varus ou le valgus de l'avant ou de l'arrière-pied, la raideur de l'articulation sub-talaire, la raideur de l'articulation médio-tarsienne, la position du calcanéus au repos, la torsion tibiale et la position du calcanéus au neutre. L'évaluation de la pathologie se divise souvent en une évaluation sans mise en charge et avec mise en charge.[2]
Sans mise en charge
La position de l'hallux par rapport au deuxième orteil doit être évaluée dans le plan transverse. L'hallux peut être sous le 2e orteil, sur le 2e orteil ou sans contact. La déviation latérale de l'hallux peut représenter une subluxation au niveau de l'AMTP. La proéminence médiale nécessite également une évaluation étroite.[2]
L'amplitude de mouvement de la première AMTP doit être évaluée afin de déterminer le mouvement maximal disponible (normale - flexion plantaire inférieure à 15 degrés et flexion dorsale de 65 à 75 degrés). Ensuite, la qualité de l'articulation de la première AMTP est évaluée (douleur, crépitation, etc). Enfin, l'axe de mouvement de l'AMTP est évalué.[2]
Le premier métatarse nécessite également deux types d'évaluation. La première consiste à faire l'évaluation de la position de repos et de son amplitude de mouvement (amplitude normale de 10mm au total, la position de repos doit être neutre). La deuxième, quant-à-elle, s'agit de l'évaluation de la mobilité dans le plan transverse (le HAV présente un mouvement accru).[2]
Avec mise en charge
La sévérité de la déformation du HAV a tendance à être plus importante lorsque le patient est debout. Lors de la mise en charge, les patients doivent être évalués afin de déterminer s'ils présentent une augmentation de l'abduction de l'hallux, une augmentation de la proéminence médiale, une dorsiflexion accrue de la première AMTP et de la première articulation interphalangienne et une augmentation du métatarsus primus varus.[2]
Examens paracliniques

En règle générale, les examens de routine de laboratoire ne sont pas nécessaires. Cependant, en cas de doute de maladie métabolique ou systémique, certains examens de laboratoire peuvent être envisagés. Ceux-ci incluent le facteur rhumatoïde, les anticorps antinucléaire, la protéine c-réactive, le taux de sédimentation des érythrocytes, l'acide urique et la formule sanguine complète. En cas de doute élevé d'ostéomyélite, le clinicien peut envisager une IRM et une imagerie par radionucléides.[2]
L'établissement d'un diagnostic peut généralement se faire lors d'un examen physique. L'imagerie peut aider les cliniciens à déterminer si et dans quelle mesure la première MTP a subi des dommages. L'évaluation se fait principalement par radiographie simple, avec des rayons-X (dorso-plantaire (DP) et latéral en charge) du pied. L'imagerie montre une déviation latérale de l'hallux par rapport au premier métatarse (la normale de l'angle hallux abductus est inférieur à 15 degrés et celle de l'angle intermétatarsien est inférieur à 9 degrés). Typiquement, la déviation est dans le plan transverse. Cependant, la déformation du HAV peut provoquer une rotation de l'hallux entraînant l'ongle de l'hallux médialement (pronation). Une fois que la gravité de la déformation est déterminée, le clinicien peut effectuer la procédure la plus appropriée.[2]
La classification varie entre léger, modéré et sévère en fonction des vues dorso-plantaire, latérale-oblique, latérale et sésamoïdienne-axiale, toutes prises en charge. Les radiographies permettent d'évaluer l'état structurel du pied. La projection DP aide à évaluer l'angle intermétatarsien, l'angle hallux abductus, l'angle métatarsus adductus, l'angle hallux interphalangius, la rotation de l'hallux et l'état de la première AMTP. La projection latérale sert principalement à évaluer la position du premier métatarse par rapport au deuxième métatarse et la présence d'exostoses ou d'ostéophytes dorsaux. La projection latérale-oblique permet d'évaluer la densité, l'uniformité et la trabéculation de l'os. La vue sésamoïdienne-axiale recherche principalement les subluxations des sésamoïdes et les modifications articulaires dégénératives associées.[2]
Classification
Radiologique
Angle hallux abductus (HA) / angle intermétatarsien (IM)[2]
- Normal: moins de 15 degrés / 9 degrés[2]
- Léger: 15 à 30 degrés / 9 à 13 degrés[2]
- Modéré: 30 à 40 degrés / 13 à 20 degrés[2]
- Sévère: plus de 40 degrés / plus de 20 degrés[2]
Clinique
Root et al. divise la déformation de l'HAV en quatre étapes, comme indiqué ci-dessous : [5][2]
- Étape 1: Déplacement latéral de l'hallux au niveau de l'AMTP[2]
- Étape 2: Progression de l'abduction de l'hallux (l'hallux pousse contre le deuxième orteil)[2]
- Étape 3: Angle intermétatarsien élevé, possible déformation associée d'un deuxième orteil marteau[2]
- Étape 4: Luxation partielle / complète de l'hallux au niveau de l'AMTP [2]
Diagnostic différentiel
Conditions à considérer lors de l'évaluation des patients présentant un possible HAV [2]:
- arthrose de l'hallux
- arthrites inflammatoires
- maladie de Freiberg
- hallux limitus
- hallux rigidus
- névrome de Morton
- turf toe
- goutte
- arthrite septique.
Traitement
Non chirurgical
Habituellement, les traitements non chirurgicaux sont d'abord priorisés. En cas d'échec des traitements conservateurs, une réparation chirurgicale devra alors être envisagée. Bien qu'il n'y ait aucune preuve définitive que le traitement conservateur est efficace, l'American College of Foot and Ankle Surgeons recommande toujours l'utilisation d'une thérapie conservatrice avant de recourir à une solution chirurgicale. Il est donc essentiel pour les patients de faire l'essai de chaussures plus larges et d'orthèses avant d'envisager des options plus invasives.[2]
Le but du traitement conservateur est de traiter les symptômes. Il ne corrige donc pas la déformation sous-jacente. Les options de traitements non chirurgicaux comprennent :[2]
- Modification de chaussures: chaussures plus larges à petits talons[2]
- Orthèses: améliorent l'alignement et le soutien[2]
- Attelle de nuit
- Analgésiques: acétaminophène et AINS[2]
- Glace: mettre de la glace au niveau de la déformation pour réduire l'inflammation[2]
- Coussinets médiaux pour oignons: Empêche l'irritation de la déformation du HAV[2]
- Étirements: Aide à maintenir la mobilité articulaire.[2]
Chirurgical

Si les traitements conservateurs ne parviennent pas à maîtriser la douleur, le traitement est considéré comme un échec. À ce stade, la prise en charge chirurgicale doit être envisagée. L'indication de la chirurgie repose principalement sur les symptômes (difficulté à se déplacer, douleur, etc.) Bien que l'apparence radiographique ne joue pas un rôle important, la présence d'arthrose et la gravité de la déformation aident les chirurgiens à effectuer la procédure la plus appropriée. Plus de 150 procédures chirurgicales ont été décrites pour la correction de la déformation du HAV. Le plus souvent, une approche ouverte est adoptée, ce qui entraîne une cicatrice de 3 à 5 cm. Cependant, il existe de nouvelles techniques minimalement invasives qui gagnent en popularité. Une étude comparant l'ostéotomie ouverte à la chirurgie minimalement invasive n'a révélé aucune différence significative dans le succès de la chirurgie, mais la durée de la chirurgie et la cicatrice étaient toutes deux plus courtes dans la chirurgie minimalement invasive. Bien qu'il existe de nombreuses procédures décrites, elles impliquent toutes l'une des approches de base décrites ci-dessous. Il existe très peu d'études randomisées contrôlées évaluant l'efficacité de ces procédures. Cependant, à mesure que les techniques chirurgicales se sont perfectionnées, la satisfaction des patients s'est également améliorée, dépassant maintenant les 90%.[2]
Ostéotomie
Une coupe est faite dans le premier métatarse et il est placé dans une position moins adductée. La coupe varie en position et en forme selon la stratégie chirurgicale. Par exemple, une ostéotomie Wilson utilise une coupe droite tandis qu'une ostéotomie en chevron utilise une coupe en forme de pointe. L'emplacement de la coupe peut se produire près de la base du métatarse (ostéotomie proximale), dans le corps ou le col du métatarse (ostéotomie distale). L'ostéotomie en chevron a été la plus étudiée puisqu'elle offre une plus grande stabilité. Une étude contrôlée randomisé comparant l'ostéotomie en chevron aux traitements conservateurs tel le traitement orthésique a révélé que l'ostéotomie en chevron surpassait les autres stratégies de traitement. À 12 mois, l'angle hallux abductus était normal dans le groupe ayant reçu l'ostéotomie, avec un taux de satisfaction de 80%. Cependant, environ 61% des patients du même groupe avaient des problèmes de chaussures. Toujours selon l'étude, le groupe ayant subit la chirurgie a également exigé un plus long congé de maladie et des coûts de soins plus élevés.[2]
Arthroplastie
La mobilité de la première AMTP est maintenue tout en soulageant la douleur (on remplace l'articulation par un implant ou on enlève l'articulation). des techniques d'hémiarthroplastie et d'arthroplastie totale de l'articulation ont été développées. L'hémiarthroplastie, contrairement à l'arthroplastie totale, maintient la longueur des phalanges du premier orteil et nécessite moins de résection osseuse. Une arthroplastie totale, quant-à-elle, est réalisée chez les patients atteints d'hallux rigidus sévère et aide à maintenir l'amplitude de mouvement de l'articulation, la plus courante étant la résection de Keller. Dans cette procédure, jusqu'à 50% de la phalange proximale est réséquée dans le but d'augmenter la dorsiflexion de la première AMTP et de décompresser l'articulation. Après une telle procédure, 75% des patients étaient satisfaits du résultat et 88% des patients étaient soulagés complètement. Cependant, environ 12% des patients ont tout de même ressenti une augmentation de la douleur.[2]
Arthrodèse
Il s'agit de la fusion de l'articulation premier métatarso-cunéiforme et / ou de la première AMTP dans la position anatomique souhaitée. Ceci n'est effectuée que lorsque l'articulation a une dégénération avancée et que récupérer une bonne mobilité articulaire est peu probable [6]. En général, la procédure est généralement réservée aux patients plus âgés. Ainsi, jusqu'à 81% des patients avaient constaté un soulagement de la douleur et une meilleure démarche après l'opération. Cependant, les complications de non-union osseuse peuvent atteindre un taux 20%. De plus, suite à cette procédure, de nombreux patients se plaignent du fait qu'ils ne peuvent se chausser aussi facilement qu'avant, ainsi que de métatarsalgie et de raideur articulaire.[2]
Procédures des tissus mous
La procédure qui implique la résection des tissus mous est communément appelée la procédure McBride. Lors de cette procédure, une série de 5 étapes s'additionne pour provoquer une flexion articulaire interphalangienne, une hyperextension de la première AMTP et une déviation médiale de l'hallux.[2]
Suivi
Les suivis postopératoires sont principalement dictés par le type de procédure qui a été effectuée. Cependant, à la fin de la chirurgie, le pansement est généralement appliqué d'une façon spécifique pour fournir des forces correctives et comprimer la plaie chirurgicale pour minimiser l'œdème postopératoire. Des radiographies sont également prises afin d'évaluer la correction chirurgicale. La possibilité de mise en charge dépend de la procédure effectuée mais est généralement limitée et nécessite l'utilisation d'un soulier post-opératoire pendant un minimum de 2 semaines. Une fois les sutures retirées au bout de 2 semaines, le patient peut commencer ses exercices d'amplitude de mouvement et augmenter les activités de mise en charge progressivement. Une radiographie de contrôle est alors généralement obtenue au bout de 4 à 6 semaines, soit lorsque le patient devient de plus en plus actif.[2]
Le suivi à long terme vise à comprendre l'étiologie exacte de la déformation initiale pour s'assurer que celle-ci ne se reproduise pas. Si elle est identifié, les cliniciens doivent évidemment traiter la cause. Chez les populations à risque de complications, notamment celles atteintes de maladies qui accélèrent la dégénérescence articulaire comme la polyarthrite rhumatoïde, les patients pourront encore bénéficier de dispositifs orthopédiques telles les atelles ou des orthèses. En contrôlant mieux l'étiologie, on peut obtenir de meilleurs résultats post-chirurgicaux à long terme. [2]
Complications
La déformation du HAV peut entraîner plusieurs complications, notamment [7][2]:
- bursite (la plus courante)
- déformation du deuxième orteil en marteau
- maladie dégénérative de la tête métatarsienne
- métatarsalgie
- névrite d'irritation du nerf cutané dorsal médial
- synovite de la première articulation métatarsophalangienne
- capsulite de la première articulation métatarsophalangienne.
Évolution
Le pronostic global de la déformation du HAV est généralement bon. Les patients doivent d'abord tenter de résoudre les symptômes par des traitements conservateurs. Si la douleur et la fonctionnalité du patient ne s'améliorent pas, la chirurgie doit alors être envisagée. La récupération postopératoire dépend de la procédure. Avec toute procédure osseuse, telle une ostéotomie, la guérison complète dure environ 6 à 7 semaines (correspondant à l'union osseuse complète). Cependant, si le patient est un fumeur, la guérison peut prendre plus de temps.[8] Les patients retournent généralement au travail environ 6 à 12 semaines après la chirurgie mais une résorption complète de l'oedème et des adhérences peuvent prendre jusqu'à 1 an après la chirurgie.[9] Les complications post-chirurgicales, quant-a-elles, varient en fonction de la procédure et de la technique chirurgicale utilisée. Les complications les plus courantes comprennent la non-consolidation osseuse, un hématome, la perte de sensibilité pulpaire, le bris d'implants chirurgicaux, une ostéomyélite, une cellulite, une nécrose avasculaire, un hallux varus, une amplitude articulaire limitée et une possible récidive.[10][2]
Les taux de récidive diffèrent, elles aussi, selon la procédure, allant de 10 à 47%. L'étiologie est généralement multifactorielle, mais elle comprend généralement un mélange de prédisposition anatomique, du non-respect des instructions post-chirurgicales, de comorbidités médicales et d'une mauvaise technique chirurgicale.[11]
Prévention

La déformation du HAV, est l'une des déformations les plus courantes de l'avant-pied. Il se manifeste par une déformation du gros orteil, le pliant vers les autres orteils. L'articulation a tendance à devenir rouge et douloureuse. La cause exacte n'est pas bien comprise. Cependant, cette difformité a tendance à se produire plus souvent chez les femmes et les personnes qui portent des chaussures étroites ou des talons hauts. Le diagnostic se pose généralement lors d'un examen physique. Cependant, l'imagerie est essentielle, car elle permet d'évaluer la gravité de la déformation. Le traitement est axé en premier lieu sur une approche non chirurgicales telles que des chaussures plus larges, l'utilisation d'orthèses et l'utilisation d'une attelle de nuit. Cependant, si cela s'avère inefficace, une prise en charge chirurgicale est recommandée. Les patients tolèrent généralement bien la chirurgie, l'union osseuse se produisant généralement environ 6 à 7 semaines après l'opération.[8] Les patients retournent généralement au travail environ 6 à 12 semaines après la chirurgie mais une certaine amélioration peut se produire tout au long de l'année suivant la chirurgie.[9][2]
Références
- Cette page a été modifiée ou créée le 2020/06/23 à partir de Hallux Valgus (StatPearls / Hallux Valgus (2020/05/23)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/31971732 (livre).
- ↑ Sheree Nix, Michelle Smith et Bill Vicenzino, « Prevalence of hallux valgus in the general population: a systematic review and meta-analysis », Journal of Foot and Ankle Research, vol. 3, , p. 21 (ISSN 1757-1146, PMID 20868524, Central PMCID 2955707, DOI 10.1186/1757-1146-3-21, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 2,26 2,27 2,28 2,29 2,30 2,31 2,32 2,33 2,34 2,35 2,36 2,37 2,38 2,39 2,40 2,41 2,42 2,43 2,44 2,45 2,46 et 2,47 (en) Kuhn J et Alvi F, « Hallux Valgus », sur PubMed, 2020 jan (PMID 31971732, consulté le 18 août 2020)
- ↑ Ward M. Glasoe, David J. Nuckley et Paula M. Ludewig, « Hallux valgus and the first metatarsal arch segment: a theoretical biomechanical perspective », Physical Therapy, vol. 90, no 1, , p. 110–120 (ISSN 1538-6724, PMID 19926679, DOI 10.2522/ptj.20080298, lire en ligne)
- ↑ Nikolaus Wülker et Falk Mittag, « The treatment of hallux valgus », Deutsches Arzteblatt International, vol. 109, no 49, , p. 857–867; quiz 868 (ISSN 1866-0452, PMID 23267411, Central PMCID 3528062, DOI 10.3238/arztebl.2012.0857, lire en ligne)
- ↑ Mark F. Gilheany, Karl B. Landorf et Priscilla Robinson, « Hallux valgus and hallux rigidus: a comparison of impact on health-related quality of life in patients presenting to foot surgeons in Australia », Journal of Foot and Ankle Research, vol. 1, no 1, , p. 14 (ISSN 1757-1146, PMID 19077213, Central PMCID 2615430, DOI 10.1186/1757-1146-1-14, lire en ligne)
- ↑ Sandro Giannini, Cesare Faldini, Matteo Nanni et Alberto Di Martino, « A minimally invasive technique for surgical treatment of hallux valgus: simple, effective, rapid, inexpensive (SERI) », International Orthopaedics, vol. 37, no 9, , p. 1805–1813 (ISSN 1432-5195, PMID 23820757, Central PMCID 3764292, DOI 10.1007/s00264-013-1980-8, lire en ligne)
- ↑ J. S. Rosen et J. F. Grady, « Neuritic bunion syndrome », Journal of the American Podiatric Medical Association, vol. 76, no 11, , p. 641–644 (ISSN 8750-7315, PMID 3772777, DOI 10.7547/87507315-76-11-641, lire en ligne)
- ↑ 8,0 et 8,1 Kristopher W. Krannitz, Hon W. Fong, Lawrence M. Fallat et John Kish, « The effect of cigarette smoking on radiographic bone healing after elective foot surgery », The Journal of Foot and Ankle Surgery: Official Publication of the American College of Foot and Ankle Surgeons, vol. 48, no 5, , p. 525–527 (ISSN 1542-2224, PMID 19700113, DOI 10.1053/j.jfas.2009.04.008, lire en ligne)
- ↑ 9,0 et 9,1 Katherine Dux, Nicholas Smith et Francis J. Rottier, « Outcome after metatarsal osteotomy for hallux valgus: a study of postoperative foot function using revised foot function index short form », The Journal of Foot and Ankle Surgery: Official Publication of the American College of Foot and Ankle Surgeons, vol. 52, no 4, , p. 422–425 (ISSN 1542-2224, PMID 23651697, DOI 10.1053/j.jfas.2013.03.004, lire en ligne)
- ↑ Xiaojun Duan et Anish R. Kadakia, « Salvage of recurrence after failed surgical treatment of hallux valgus », Archives of Orthopaedic and Trauma Surgery, vol. 132, no 4, , p. 477–485 (ISSN 1434-3916, PMID 22205157, DOI 10.1007/s00402-011-1447-6, lire en ligne)
- ↑ Amiethab Aiyer, Jeffery Shub, Raheel Shariff et Li Ying, « Radiographic Recurrence of Deformity After Hallux Valgus Surgery in Patients With Metatarsus Adductus », Foot & Ankle International, vol. 37, no 2, , p. 165–171 (ISSN 1944-7876, PMID 26567168, DOI 10.1177/1071100715608372, lire en ligne)
