Fasciite plantaire
| Maladie | |
 | |
| Caractéristiques | |
|---|---|
| Signes | Douleur à la palpation du tubercule médial du calcanéum, Douleur reproduite par une dorsiflexion passive du pied et des orteils, Jack (test) |
| Symptômes |
|
| Diagnostic différentiel |
Infection, Tumeurs, Fracture du calcanéum, Contusion du calcanéum, Contusions osseuses du pied, Déchirure de l'aponévrose plantaire, Fracture de stress, Défaut ostéochondral, Douleur neuropathique, Syndrome du tunnel tarsien, ... [+] |
| Informations | |
| Wikidata ID | Q52851 |
| SNOMED CT ID | 202882003 |
| Spécialités | Chirurgie orthopédique, physiatrie, podiatrie |
|
| |
La fasciite plantaire est le résultat d'une irritation dégénérative du fascia plantaire à son insertion, située sur le tubercule médial du calcanéum, et des structures périfasciales environnantes. Le fascia plantaire joue un rôle important dans la biomécanique normale du pied et est composé de trois segments, tous issus du calcanéum. Le fascia lui-même joue un rôle important de support à l'arche médial du pied et dans l'absorption des chocs lors des déplacements. Malgré que la terminologie suggère une inflammation tissulaire, cette affection est notamment caractérisée par une absence de cellules inflammatoires. [1][2][3][4]
Épidémiologie
La fasciite plantaire est la cause la plus fréquente de douleur au talon. L'incidence et la prévalence exacte de la fasciite plantaire par tranche d'âge sont inconnues, mais, on estime qu'environ un million des nouvelles consultations mondiales sont dues à la fasciite plantaire.[Référence nécessaire] Cette condition représente à elle seule environ 10 % de toutes les blessures des coureurs et 11 % à 15 % de toutes les douleurs du pied nécessitant des soins médicaux professionnels. Par ailleurs, cette pathologie se produit chez environ 10 % de la population totale dont 83% des adultes actifs âgé entre 25 et 65 ans. De plus, elle se présente bilatéralement dans environ un tiers des cas et certaines publications démontrent que les taux de prévalence parmi les coureurs peuvent atteindre jusqu'à 22 %, soit près d'un quart de tous les coureurs du globe.[5][6][4]
Étiologie
Le plus souvent, la fasciite plantaire s'agit d'une blessure de surutilisation du pied principalement due à un mouvement répétitif provoquant des micro-déchirures du fascia plantaire, mais elle peut également survenir à la suite d'un traumatisme au pied ou suite à d'autres causes multifactorielles. [7][4]

Par le fait même, chez environ 50% de tous les patients atteints de fasciite plantaire, des exostoses plantaires au talon, communément appelé épine de Lenoir, sont retrouvées lors d'imagerie médicale. Cependant, celles-ci ne sont jamais la cause de la douleur.[7][8]
Physiopathologie
Cette condition est principalement un processus dégénératif. Mis à part les changements dégénératifs, les résultats histologiques comprennent le tissu de granulation, des micro-déchirures, une altération dans la structure des fibres de collagènes et notamment un manque d'inflammation. L'évaluation échographique révèle souvent des calcifications, des micro-déchirures longitudinales, un épaississement et une hétérogénéité du fascia plantaire. Ces changements, souvent observés à l'échographie, suggèrent une condition non inflammatoire et une vascularisation dysfonctionnelle.[9]
Il semblerait que la condition commencerait avec des micro-déchirures dû à des stress répétitifs associé avec le fait d'être debout et en mise en charge. L'étirement constant du fascia plantaire résulteraient en une dégénération chronique du fascia, menant éventuellement à de la douleur durant le sommeil ou au repos.[8]
Certains facteurs prédisposants sont le pes planovalgus (pied plat), le pes cavovarus (pied creux), un équin de la cheville, une inégalité de longueur des membres inférieurs et la pronation ou la supination excessive. Le pes planovalgus provoque une augmentation de la tension exercer à l'insertion calcanéenne du fascia plantaire. Le pes cavovarus, lui, peut provoquer une augmentation de la pression que subit le talon lors des déplacements puisque le pied n'éverse que très peu et n'absorbe conséquemment pas efficacement les chocs. Conjointement, les muscles de la chaine postérieur de la jambe tels les gastrocnémiens, les soléaires et autres sont généralement tendus chez les patients atteints de pieds creux. De ce fait, les scientifiques croient que cette tension musculaire peut altérer la biomécanique d'une démarche normale et ainsi contribuer à la douleur ressentie à l'insertion calcanéenne du fascia plantaire.[7][8]
Présentation clinique
Facteurs de risque
Les facteurs de risque de la fasciite plantaire sont [7][4]:
- le pes planovalgus (pied plat)
- le pes cavovarus (pied creux)
- un équin de la cheville
- une inégalité de longueur des membres inférieurs
- la pronation excessive
- la supination excessive
- la course à pied
- l'âge avancé
- l'obésité
- un travail nécessitant station debout prolongée
- un travail qui nécessite de transporter des charges lourdes
- les spondyloarthropathies séronégatives (cependant, dans environ 85% des cas, il n'y a aucun facteur systémique connu).
Questionnaire
- La douleur est progressive au tubercule médial du calcanéum, soit au niveau inféro-médial du talon, mais celle-ci peut cependant irradier proximalement dans les cas plus graves.
- Les symptômes sont pires lors des premiers pas après une immobilisation prolongée (ex. en sortant du lit le matin) ou en station debout prolongée.
- La douleur diminue souvent à la marche ou lors du début d'une activité sportive, mais augmente progressivement au courant de la journée à mesure que l'activité augmente.
Examen clinique
- examen du pied (Confirmer le diagnostic de fasciite plantaire)
- douleur à la palpation du tubercule médial du calcanéum (insertion du fascia plantaire)
- douleur reproduite par une dorsiflexion passive du pied et des orteils
- Test de Jack : considéré positif si la douleur à la dorsiflexion passive de la première articulation métatarso-phalangienne reproduit la douleur pour laquelle le patient consulte
- Recherche de facteurs biomécaniques prédisposants à l'inspection du pied
- équin de la cheville
- pes planovalgus
- pes cavovarus
- Évaluation de la démarche (Évaluer les facteurs biomécaniques prédisposants) du patient pour évaluer les facteurs biomécaniques ou les facteurs prédisposants mentionnés précédemment.
Lors de l'examen, il convient de tenir compte d'une possible contusion ou d'une atrophie du coussinet adipeux plantaire, des fractures de stress et des pincements des structures nerveuses, tel que le syndrome du tunnel tarsien, dans le diagnostic différentiel.[10]
Examens paracliniques
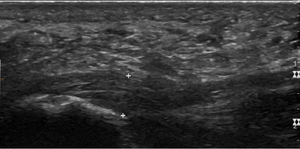
La fasciite plantaire est un diagnostic clinique et l'imagerie n'est généralement pas nécessaire.
Échographie et radiographie
Un clinicien peut envisager d'obtenir une radiographie du pied ou une échographie du pied si les antécédents ou l'examen physique pour éliminer d'autres diagnostics ou si le patient ne présente pas d'amélioration après un laps de temps raisonnable. La radiographie du pied ou l'échographie peut démontrer des calcifications des tissus mous ou une exostose de la face plantaire du talon. De plus, l'échographie peut montrer un épaississement et un gonflement de l'aponévrose plantaire, ce qui est caractéristique de la fasciite plantaire. [4]
IRM du pied
Si le patient ne répond pas à une thérapie conservatrice, le clinicien peut envisager de demander une résonance magnétique du pied pour éliminer une déchirure de l'aponévrose plantaire, une fracture de stress ou un défaut ostéochondral.[4][8]
Diagnostic différentiel
Le diagnostic différentiel comprend [4]:
- la fracture du calcanéum
- la contusion du calcanéum et autres contusions osseuses du pied
- une déchirure de l'aponévrose plantaire
- une atrophie du coussinet adipeux plantaire
- la fracture de stress
- un défaut ostéochondral
- l'infection
- la douleur neuropathique
- le syndrome du tunnel tarsien
- la névrite de Baxter
- la tendinite
- le fibrome plantaire
- l'ostéoporose
- les tumeurs.
Traitement

Plusieurs traitements sont recommandés [11][12][13][4]:
- un repos relatif doit être prescrit en évitant les activités aggravantes (ex. station debout prolongé)
- la glace (Soulager la douleur) et les AINS (Soulager la douleur) oraux ou topiques peuvent être utilisés pour aider à soulager la douleur.
- un massage profond de l'arche plantaire (Réduire la douleur) aide à réduire la douleur
- des orthèses plantaires faites sur mesure, un taping de l'arche plantaire et des attelles plantaires de nuit
- les cliniciens doivent éduquer leurs patients quant à l'étirement et la réadaptation du fascia plantaire, du tendon d'Achille, du gastrocnémien et du soléaire.
S'il n'y a pas d'amélioration avec les traitements conservateurs, il faudra envisager des traitements plus élaborés ou invasifs tels que [11][12][13][4] :
- la thérapie par ondes de choc extracorporelle (efficacité controversée)
- l'injection de plasma riche en plaquettes (efficacité controversée)
- l'injection de toxine botulique A
- l'injection de la prolothérapie au dextrose (efficacité controversée)
- l'injection de corticostéroïdes
- les injections de corticostéroïdes se sont avérées bénéfiques à court terme (moins de quatre semaines) mais inefficaces à long terme.[4]
Cependant, les traitements plus élaborés et invasifs devraient être combinés avec des traitements conservateurs. La chirurgie ne devrait qu'être considérée comme la dernière option si cette pathologie est devenue chronique et que les autres alternatives de traitement, moins invasifs, ont échoué. [11][12][13][4]
Complications
Les complications incluent[4] :
- la douleur plantaire chronique
- la sédentarité
- les complications chirurgicales
- les complications associées aux injections de corticostéroïdes.
Évolution
La fasciite plantaire s'agit généralement d'une affection limitée et, avec un traitement conservateur approprié, les symptômes disparaissent généralement dans les 12 mois suivant la présentation initiale.[4] Les patients doivent donc être informés que les symptômes de la fasciite plantaire peuvent prendre des semaines jusqu'à des mois avant de s'améliorer.
La fasciite plantaire semble être un trouble bénin, mais si elle n'est pas prise en charge de manière adéquate, elle peut être invalidante et associée à une douleur sévère. Environ 70 à 80% des patients atteints de cette pathologie voient une réduction des symptômes dans un délai de 9 à 12 mois, mais au moins 5 à 10% de tous les patients atteints nécessiteront une libération chirurgicale du fascia plantaire au cours de leur vie. La fasciite plantaire chez les athlètes est associée à une morbidité élevée et les récidives ne sont pas rares même lorsqu'elle est gérée de manière appropriée. Cette morbidité est due à la douleur au talon, à la difficulté à se déplacer, à la limitation de l'exercice et à l'incapacité de soulever une charge. Parfois, la démarche antalgique engendrée par la fasciite plantaire peut également entraîner une blessure aux articulations du genou et de la hanche. Chez les personnes qui doivent rester debout au travail, la fasciite plantaire est l'une des causes les plus fréquentes de demandes d'indemnisation liées aux accidents de travail.[2][14][4]
Prévention
Les patients doivent être informés qu'il sera désormais nécessaire d'éviter de rester longtemps debout. De plus, il est primordial de s'étirer convenablement avant de commencer tout programme d'exercice et, pour les personnes concernées, de perdre du poids. Ceux présentant des symptômes aigus devront être informés d'éviter de marcher nus pieds et de limiter les exercices répétitifs qui causent un impact sur le talon. [4]
Références
- Cette page a été modifiée ou créée le 2020/06/23 à partir de Plantar Fasciitis (StatPearls / Plantar Fasciitis (2019/02/11)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613727 (livre).
- ↑ Blair A. Becker et Marc A. Childress, « Common Foot Problems: Over-the-Counter Treatments and Home Care », American Family Physician, vol. 98, no 5, 09 01, 2018, p. 298–303 (ISSN 1532-0650, PMID 30216025, lire en ligne)
- ↑ 2,0 et 2,1 Yan Ling et Shu Wang, « Effects of platelet-rich plasma in the treatment of plantar fasciitis: A meta-analysis of randomized controlled trials », Medicine, vol. 97, no 37, , e12110 (ISSN 1536-5964, PMID 30212938, Central PMCID 6156022, DOI 10.1097/MD.0000000000012110, lire en ligne)
- ↑ Young-Keun Lee et Malrey Lee, « Treatment of infected Achilles tendinitis and overlying soft tissue defect using an anterolateral thigh free flap in an elderly patient: A case report », Medicine, vol. 97, no 35, , e11995 (ISSN 1536-5964, PMID 30170404, Central PMCID 6392569, DOI 10.1097/MD.0000000000011995, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 et 4,14 (en) Buchanan Bk et Kushner D, « Plantar Fasciitis », sur PubMed, 2020 jan (PMID 28613727, consulté le 27 juillet 2020)
- ↑ Matthew Cotchett, Angus Lennecke, Virginia G. Medica et Glen A. Whittaker, « The association between pain catastrophising and kinesiophobia with pain and function in people with plantar heel pain », Foot (Edinburgh, Scotland), vol. 32, , p. 8–14 (ISSN 1532-2963, PMID 28605621, DOI 10.1016/j.foot.2017.03.003, lire en ligne)
- ↑ M. Tschopp et F. Brunner, « [Diseases and overuse injuries of the lower extremities in long distance runners] », Zeitschrift Fur Rheumatologie, vol. 76, no 5, , p. 443–450 (ISSN 1435-1250, PMID 28236094, DOI 10.1007/s00393-017-0276-6, lire en ligne)
- ↑ 7,0 7,1 7,2 et 7,3 Michael J. Arnold et Aaron L. Moody, « Common Running Injuries: Evaluation and Management », American Family Physician, vol. 97, no 8, 04 15, 2018, p. 510–516 (ISSN 1532-0650, PMID 29671490, lire en ligne)
- ↑ 8,0 8,1 8,2 et 8,3 Tim Finkenstaedt, Palanan Siriwanarangsun, Sheronda Statum et Reni Biswas, « The Calcaneal Crescent in Patients With and Without Plantar Fasciitis: An Ankle MRI Study », AJR. American journal of roentgenology, vol. 211, no 5, , p. 1075–1082 (ISSN 1546-3141, PMID 30160979, DOI 10.2214/AJR.17.19399, lire en ligne)
- ↑ Ta-Wei Lai, Hsiao-Li Ma, Meng-Shiunn Lee et Po-Ming Chen, « Ultrasonography and clinical outcome comparison of extracorporeal shock wave therapy and corticosteroid injections for chronic plantar fasciitis: A randomized controlled trial », Journal of Musculoskeletal & Neuronal Interactions, vol. 18, no 1, 03 01, 2018, p. 47–54 (ISSN 1108-7161, PMID 29504578, Central PMCID 5881128, lire en ligne)
- ↑ « Log in - StatPearls », sur www.statpearls.com (consulté le 23 août 2020)
- ↑ 11,0 11,1 et 11,2 Shane McClinton, Bryan Heiderscheit, Thomas G. McPoil et Timothy W. Flynn, « Physical therapist decision-making in managing plantar heel pain: cases from a pragmatic randomized clinical trial », Physiotherapy Theory and Practice, vol. 36, no 5, , p. 638–662 (ISSN 1532-5040, PMID 29979912, DOI 10.1080/09593985.2018.1490941, lire en ligne)
- ↑ 12,0 12,1 et 12,2 Tamsin L. Lee et Benjamin L. Marx, « Noninvasive, Multimodality Approach to Treating Plantar Fasciitis: A Case Study », Journal of Acupuncture and Meridian Studies, vol. 11, no 4, , p. 162–164 (ISSN 2093-8152, PMID 29673797, DOI 10.1016/j.jams.2018.04.002, lire en ligne)
- ↑ 13,0 13,1 et 13,2 R. L. Roerdink, M. Dietvorst, B. van der Zwaard et H. van der Worp, « Complications of extracorporeal shockwave therapy in plantar fasciitis: Systematic review », International Journal of Surgery (London, England), vol. 46, , p. 133–145 (ISSN 1743-9159, PMID 28890412, DOI 10.1016/j.ijsu.2017.08.587, lire en ligne)
- ↑ Meriç Uğurlar, Mesut Mehmet Sönmez, Özge Yapıcı Uğurlar et Levent Adıyeke, « Effectiveness of Four Different Treatment Modalities in the Treatment of Chronic Plantar Fasciitis During a 36-Month Follow-Up Period: A Randomized Controlled Trial », The Journal of Foot and Ankle Surgery: Official Publication of the American College of Foot and Ankle Surgeons, vol. 57, no 5, , p. 913–918 (ISSN 1542-2224, PMID 30149850, DOI 10.1053/j.jfas.2018.03.017, lire en ligne)
