« Masse de l'appareil locomoteur (approche clinique) » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 79 : | Ligne 79 : | ||
< 1% vont développer chondrosarcome | < 1% vont développer chondrosarcome | ||
Radiographie: proéminence osseuse avec chapeau cartilagineux (< 2cm) hors de la surface de l'os (forme de champignon) | '''Radiographie''': proéminence osseuse avec chapeau cartilagineux (< 2cm) hors de la surface de l'os (forme de champignon) | ||
|[[Fichier:Kartilaginäre Exostose.png|vignette|Radiographie: ostéochondrome]] | |[[Fichier:Kartilaginäre Exostose.png|vignette|Radiographie: ostéochondrome]] | ||
|- | |- | ||
| Ligne 93 : | Ligne 93 : | ||
Si douloureux sans fracture, penser à transformation en chondrosarcome | Si douloureux sans fracture, penser à transformation en chondrosarcome | ||
Radiographie: apparaît comme une zone calcifiée en popcorn, lobulée à l'intérieur de l'os | '''Radiographie''': apparaît comme une zone calcifiée en popcorn, lobulée à l'intérieur de l'os | ||
|[[Fichier:Kalz-enchondrom.jpg|vignette|Radiographie: enchondrome]] | |[[Fichier:Kalz-enchondrom.jpg|vignette|Radiographie: enchondrome]] | ||
|- | |- | ||
| Ligne 105 : | Ligne 105 : | ||
Si proche d'une plaque de croissance pas fermée, peut provoquer inégalité des membres | Si proche d'une plaque de croissance pas fermée, peut provoquer inégalité des membres | ||
Radiographie: zone radiotransparente (nidus) entourée d'une zone condensée plus volumineuse | '''Radiographie''': zone radiotransparente (nidus) entourée d'une zone condensée plus volumineuse | ||
|[[Fichier: | |[[Fichier:Osteoidosteom Roentgen-MRT.png|vignette|Radiographie: ostéome ostéoïde du petit trochanter]] | ||
|- | |- | ||
|Fibrome non-ossifiant | |Fibrome non-ossifiant | ||
| | (defect cortical, fibroxanthome) | ||
| | |Anomalies de développement: remplacement de tissu osseux par tissu fibreux | ||
Relativement fréquents chez l'enfant | |||
Atteinte fémur distal > tibia distal > tibia proximal | |||
Souvent asymptomatique, mais si atteint > 50% diamètre de l'os: peut occasionner douleur et ↑ risque de fracture pathologique | |||
Radiographie: défaut clair et bien défini dans le cortex, radiotransparent, aspect oblong | |||
|[[Fichier:Fibroma non ossificante-RX.jpg|vignette|Radiographie: fibrome non-ossifiant]] | |||
|- | |- | ||
|Kyste osseux solitaire | |Kyste osseux solitaire | ||
| | | | ||
Affecte davantage les os longs | |||
| | | | ||
|- | |- | ||
| Ligne 197 : | Ligne 208 : | ||
Résection chirurgicale lorsque proche d'un nerf ou de la peau | Résection chirurgicale lorsque proche d'un nerf ou de la peau | ||
|- | |||
|Fibrome non-ossifiant | |||
|Suivi par imagerie, souvent auto-résolutif | |||
Curetage et greffe osseuse si > 50% diamètre de l'os (pour éviter fracture pathologique) | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|- | |||
| | |||
| | |||
|} | |} | ||
== Références == | == Références == | ||
<references /> | <references /> | ||
Version du 1 mai 2020 à 18:18
Les masses de l'appareil locomoteur peuvent être d'origines multiples et peuvent être bénignes ou malignes. Il est important de reconnaître les aspects à l'histoire et l'examen physique qui nécessitent une évaluation plus approfondie par un spécialiste (orthopédiste, dermatologue, rhumatologue, etc.).
Masse de l'appareil locomoteur (53)
| Symptôme | |
| Données | |
|---|---|
|
|
pour l'approche clinique, voir Masse de l'appareil locomoteur (approche clinique)
Questionnaire
L'âge peut orienter le diagnostic différentiel.[1]
- Enfant: la plupart des tumeurs sont bénignes (ostéochondrome, malformation vasculaire, hématome, kyste, etc.). Il faut toutefois rechercher les tumeurs malignes (ostéosarcome, sarcome d'Ewing) et métastatiques (neuroblastome, tumeur de Wilms)
- Adulte: les tumeurs métastatiques sont de loin la cause la plus fréquente de tumeur osseuse. Les masses plus bénignes comme les lipomes, les kystes ou encore les nodules/tophi sont également plus prévalent chez l'adulte.
Les antécédents médicaux (polyarthrite rhumatoïde, goutte, troubles de la coagulation) et chirurgicaux (chirurgie récente, fractures) peuvent orienter le diagnostic.
Il faut également s'assurer de vérifier si le patient est anticoagulé.
À l'histoire, on cherchera les symptômes suivants:
- Chronologie d'apparition de la masse
- Fluctuation de la masse (kyste)
- Douleur osseuse ou articulaire: caractériser la douleur (nocturne ou diurne, à l'effort ou au repos, PQRST)
- Symptômes généraux (perte de poids/d'appétit, fatigue, sudation nocturne, fièvre)
- Traumatismes, procédure chirurgicale récente
- Fractures de fragilité
Examen physique
Investigations
Radiographie: les signes suivants évoquent une lésion cancéreuse[1]
- Aspect destructeur, lytique
- Bords irréguliers
- Destruction corticale
- Extension dans les tissus mous
- Fractures pathologiques
IRM: si suspicion de tumeur osseuse maligne[1]
Scintigraphie osseuse au technicium: si suspicion de tumeurs multicentriques ou métastatiques[1]
Échographie: si suspicion masse des tissus mous (lipome, kyste, hématome)
Une biopsie est nécessaire pour le diagnostic si suspicion de tumeur maligne.[1]
Certaines prises de sang peuvent orienter le diagnostic:
- Formule sanguine complète: sarcome d'Ewing, myélome multiple
- Chaînes légères, électrophorèse des protéines dans le sang ou l'urine: myélome multiple
- Anti-CCP, facteur rhumatoïde: polyarthrite rhumatoïde
- Acide urique: goutte
Diagnostic différentiel
| Pathologie | Description | Aspect radiologique |
|---|---|---|
| Tumeurs bénignes actives | ||
| Ostéochondrome
(exostoses cartilagineuses) |
Tumeur osseuse bénigne la plus fréquente
Patients 10-20 ans, forme héréditaire autosomal dominant possible Atteint davantage les os longs Souvent indolore, sauf si compresse un nerf Croissance de la tumeur cesse souvent avec croissance des os < 1% vont développer chondrosarcome Radiographie: proéminence osseuse avec chapeau cartilagineux (< 2cm) hors de la surface de l'os (forme de champignon) |
 |
| Enchondrome | Survient majoritairement chez 10-40 ans
Atteint davantage l'intérieur de l'os médullaire, région métaphysodiaphysaire Lésions habituellement asymptomatiques Risque plus élevé de chondrosarcome si enchondromes multiples (maladie d'Ollier) ± accompagnés d'hémangiomes des tissus mous (syndrome de Maffucci) Si douloureux sans fracture, penser à transformation en chondrosarcome Radiographie: apparaît comme une zone calcifiée en popcorn, lobulée à l'intérieur de l'os |
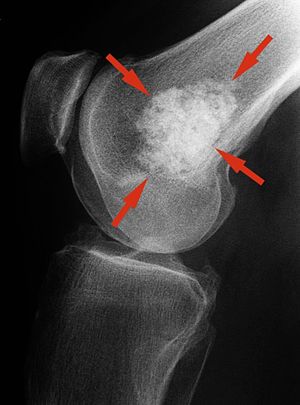 |
| Ostéome ostéoïde | Jeunes 10-35 ans
Affecte davantage les os longs, surtout diaphyse tibia et fémur Douleurs pires la nuit soulagées par AINS légers Si proche d'une plaque de croissance pas fermée, peut provoquer inégalité des membres Radiographie: zone radiotransparente (nidus) entourée d'une zone condensée plus volumineuse |
 |
| Fibrome non-ossifiant
(defect cortical, fibroxanthome) |
Anomalies de développement: remplacement de tissu osseux par tissu fibreux
Relativement fréquents chez l'enfant Atteinte fémur distal > tibia distal > tibia proximal Souvent asymptomatique, mais si atteint > 50% diamètre de l'os: peut occasionner douleur et ↑ risque de fracture pathologique Radiographie: défaut clair et bien défini dans le cortex, radiotransparent, aspect oblong |
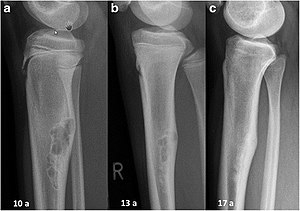 |
| Kyste osseux solitaire |
Affecte davantage les os longs |
|
| Tumeurs bénignes agressives | ||
| Tumeurs bénignes à cellules géantes | ||
| Ostéoblastome | ||
| Kyste osseux anévrismal | ||
| Pathologie | Description |
|---|---|
| Chondrosarcome | |
| Ostéosarcome | |
| Sarcome d'Ewing | |
| Myélome multiple | |
| Métastases |
| Pathologie | Description |
|---|---|
| Léiomyosarcome | |
| Lipome | |
| Nodule rhumatoïde | |
| Tophi | |
| Hématome |
Prise en charge
| Pathologie | Prise en charge |
|---|---|
| Ostéochondrome | Observation et suivi
Critères d'excision:
|
| Enchondrome | Suivi par imagerie (radiographie, TDM ou IRM) à 6 mois et 1 an
Curetage si lésion grossit trop |
| Ostéome ostéoïde | AINS pour les douleurs nocturnes
Résection du nidus par radiofréquence Résection chirurgicale lorsque proche d'un nerf ou de la peau |
| Fibrome non-ossifiant | Suivi par imagerie, souvent auto-résolutif
Curetage et greffe osseuse si > 50% diamètre de l'os (pour éviter fracture pathologique) |
Références
- ↑ 1,0 1,1 1,2 1,3 et 1,4 « Revue générale des tumeurs osseuses et articulaires - Troubles musculosquelettiques et du tissu conjonctif », sur Édition professionnelle du Manuel MSD (consulté le 1er mai 2020)
- ↑ 2,0 et 2,1 « Tumeurs et kystes osseux bénins - Troubles musculosquelettiques et du tissu conjonctif », sur Édition professionnelle du Manuel MSD (consulté le 1er mai 2020)
- ↑ 3,0 et 3,1 (en) Binesh-Marvasti, Tina,, McQueen, Sydney,, Ahmed, Waleed S., et Frankfurter, Claudia,, Toronto Notes 2018 : comprehensive medical reference and review for the Medical Council of Canada Qualifying Exam (MCCQE) Part 1 and the United States Medical Licensing Exam (USMLE) Step 2, Toronto, 1374 p. (ISBN 978-1-927363-40-9, 1-927363-40-3 et 978-1-927363-41-6, OCLC 1022761837), OR45-OR48
- ↑ 4,0 et 4,1 « Tumeurs osseuses malignes - Troubles musculosquelettiques et du tissu conjonctif », sur Édition professionnelle du Manuel MSD (consulté le 1er mai 2020)
