« Lésions hépatiques traumatiques » : différence entre les versions
(→Questionnaire : modifications et ajouts) |
|||
| Ligne 40 : | Ligne 40 : | ||
* des symptômes d'[[hémorragie intra-abominale]].<ref name=":1">{{Citation d'un article|langue=en-US|auteur1=Philbert Yuan Van , MD|titre=Hepatic Injury - Injuries; Poisoning - Merck Manuals Professional Edition|périodique=Merck Manuals Professional Edition|date=Janvier 2018|issn=|lire en ligne=https://www.merckmanuals.com/professional/injuries-poisoning/abdominal-trauma/hepatic-injury?query=liver%20trauma|consulté le=2019-09-29|pages=}}</ref> | * des symptômes d'[[hémorragie intra-abominale]].<ref name=":1">{{Citation d'un article|langue=en-US|auteur1=Philbert Yuan Van , MD|titre=Hepatic Injury - Injuries; Poisoning - Merck Manuals Professional Edition|périodique=Merck Manuals Professional Edition|date=Janvier 2018|issn=|lire en ligne=https://www.merckmanuals.com/professional/injuries-poisoning/abdominal-trauma/hepatic-injury?query=liver%20trauma|consulté le=2019-09-29|pages=}}</ref> | ||
=== Examen clinique | === Examen clinique === | ||
{{Section ontologique|classe=Maladie|nom=Examen clinique}} | {{Section ontologique|classe=Maladie|nom=Examen clinique}}L'examen abdominal des traumatismes hépatiques démontrera les éléments suivants (je n'ai pas vraiment trouvé de références d'article pour cette section, mais je me suis dit que votre expertise clinique allait pouvoir confirmer ou infirmer ces informations) <ref name=":1" /> : | ||
* | |||
* | * une ecchymose | ||
* | * un point d'entrée (ex. lacération, cavité laissée par un projectile) | ||
* une défense volontaire et involontaire | |||
* une douleur abdominale diffuse ou à la palpation de l'hypocondre droit | |||
* une distension abdominale. | |||
== Examens paracliniques == | == Examens paracliniques == | ||
Version du 2 mars 2023 à 16:21
| Maladie | |
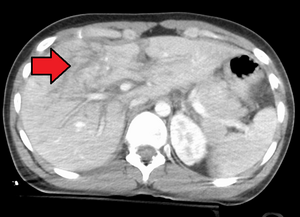 Lacération de grade 4 | |
| Caractéristiques | |
|---|---|
| Signes | Ecchymose, Lacération, Distension abdominale , Signes vitaux normaux, Douleur à la palpation abdominale, Défense abdominale , Choc hémorragique |
| Symptômes |
Douleur abdominale, Choc hémorragique, Traumatisme abdominal (élément d'histoire) |
| Diagnostic différentiel |
Perforation intestinale, Hémorragie rétropéritonéale, Traumatisme diaphragmatique, Traumatisme costal |
| Informations | |
| Autres noms | Contusion hépatique, lacération hépatique |
| Wikidata ID | Q6658207 |
| Spécialité | Chirurgie générale |
|
| |
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
Les lésions hépatiques traumatiques sont les différentes atteintes du foie suite à un traumatisme hépatique.
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Le trauma hépatique survient dans 5% de tous les types de traumas, ce qui en fait la blessure abdominale la plus fréquente. De par sa grosseur et sa position physiologique, le foie est souvent atteint à la suite d'un traumatisme contondant, mais d'autres lésions concomitantes sont aussi généralement retrouvées chez ces patients. Les lésions hépatiques mineures de grade I et II représentent 80 à 90% des cas. Plus le degré de la blessure est élevé, plus le patient est à risque d'en mourir, comme c'est souvent le cas pour les lésions de grades IV. Avec un taux de mortalité de 10 à 15%, les lésions hépatiques traumatiques sont la principale cause de décès pour les patients avec trauma abdominal. [1][2]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Il est généralement causé par les traumas à haute vélocité, contondants ou pénétrants comme [1] :
- un accident de la route
- une chute
- un trauma pénétrant (ex. à l'arme blanche, par balle)
- un accident de travail (ex. industriel, ferme)
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Les vaisseaux sanguins hépatiques sont particulièrement fragiles, car ils sont larges, leur paroi est mince et le débit sanguin y est élevé. Ainsi, la conséquence immédiate du trauma est le saignement qui peut être suffisamment important pour causer un compromis hémodynamique, ce qui est le plus dangereux physiopathologiquement. L'emplacement du foie en antérieur de l'abdomen, la fragilité de son parenchyme et de la capsule de Gleeson le rendent sensible aux traumas contondants.[1] De plus, sa grande taille le rend vulnérable aux traumas pénétrants.[2] Étant donné sa localisation sous le diaphragme, les forces de cisaillement sont aussi susceptibles de causer des dommages au foie.[3]
Présentation clinique
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
L'élément à l'histoire le plus important est de caractériser le mécanisme de la blessure [4][5] :
- une blessure contondante (ex. passager avant lors d'un accident de voiture)
- une blessure pénétrante (ex. une blessure par arme à feu engendre plus de dommage aux tissus hépatiques qu'un couteau et peut être la porte d'entrée de débris, bactéries, etc.).
Les symptômes des lésions hépatiques traumatiques sont [4][6] :
- une sensibilité à l'hypocondre droit
- une douleur à l'hypochondre droit
- des symptômes d'hémorragie intra-abominale.[6]
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
L'examen abdominal des traumatismes hépatiques démontrera les éléments suivants (je n'ai pas vraiment trouvé de références d'article pour cette section, mais je me suis dit que votre expertise clinique allait pouvoir confirmer ou infirmer ces informations) [6] :
- une ecchymose
- un point d'entrée (ex. lacération, cavité laissée par un projectile)
- une défense volontaire et involontaire
- une douleur abdominale diffuse ou à la palpation de l'hypocondre droit
- une distension abdominale.
Examens paracliniques

Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Laboratoires
Les analyses sanguines suivantes sont utiles pour évaluer les lésions hépatiques traumatiques [1] :
- une formule sanguine complète
- des paramètres de coagulation (temps de thrombine, temps de prothrombine, TCA, etc.)
- une biochimie (glycémie, ions, urée/créatinine, lactates, etc.)
- un bilan hépatique complet (bilirubine, AST/ALT, albumine, etc.)
Imagerie
Les imageries suivantes sont utiles pour évaluer les traumatismes hépatiques [1][5] :
- une échographie pour traumatisme afin d'évaluer la présence de sang dans la cavité abdominale ou le péricarde (se=63-100%, sp=95-100%)
- une tomodensitométrie abdomino-pelvienne avec contraste IV pour identifier les dommages au foie chez les patients hémodynamiquement stables et poser le diagnostic
- une laparoscopie abdominale pour les patients avec traumatismes pénétrants (ex. par couteau, par balle) n'ayant peut-être pas perforé le péritoine
- une cholangiopancréatographie par résonance magnétique peut être utile pour identifier une atteinte des voies biliaires suspectées.
L'investigation pourra même aller jusqu'à la laparotomie exploratrice afin d'effectuer un geste d'hémostase sur le foie rupturé. (à vérifier car je n'ai pas trouvé cette indication dans les guidelines)[Référence nécessaire]
Classification
Le grade attitré correspond au grade le plus élevé à l'imagerie, lors de l'opération ou sur le spécimen pathologique. Plus d'une lésion hépatique de grade I peuvent être présentes et doit être classées selon le degré de lésion le plus élevé. [7]
| Grade | Critères d'imagerie (TDM) | Critères opératoires | Critères pathologiques |
|---|---|---|---|
| I | Hématome sous-scapulaire < 10% de la surface | Hématome sous-scapulaire < 10% de la surface | Hématome sous-scapulaire < 10% de la surface |
| Lacération du parenchyme < 1 cm de profondeur | Lacération du parenchyme < 1 cm de profondeur | Lacération du parenchyme < 1 cm de profondeur | |
| Déchirure capsulaire | Déchirure capsulaire | ||
| II | Hématome sous-scapulaire 10-50% de la surface; hématome intraparenchymateux < 10 cm de diamètre | Hématome sous-scapulaire 10-50% de la surface; hématome intraparenchymateux < 10 cm de diamètre | Hématome sous-scapulaire 10-50% de la surface; hématome intraparenchymateux < 10 cm de diamètre |
| Lacération du parenchyme 1-3 cm de profondeur et ≤ 10 cm de longueur | Lacération du parenchyme 1-3 cm de profondeur et ≤ 10 cm de longueur | Lacération du parenchyme 1-3 cm de profondeur et ≤ 10 cm de longueur | |
| III | Hématome sous-scapulaire > 50% de la surface; hématome rompu | Hématome sous-scapulaire > 50% de la surface ou qui s'agrandit; hématome rompu | Hématome sous-scapulaire > 50% de la surface; hématome rompu |
| Lacération intraparenchymateuse > 10 cm | Hématome intraprenchymateux > 10 cm | Hématome intraprenchymateux > 10 cm | |
| Lacération du parenchyme > 3 cm de profondeur | Lacération du parenchyme > 3 cm de profondeur | Lacération du parenchyme > 3 cm de profondeur | |
| Toutes blessures avec saignement actif dans le parenchyme ou des dommages vasculaires | |||
| IV | Rupture parenchymateuse impliquant 25-75 % du lobe hépatique | Rupture parenchymateuse impliquant 25-75 % du lobe hépatique | Rupture parenchymateuse impliquant 25-75 % du lobe hépatique |
| Saignement actif s'étendant au péritoine au-delà du parenchyme hépatique | |||
| V | Rupture parenchymateuse impliquant > 75 % du lobe hépatique; lésion veineuse juxta-hépatique incluant la veine cave centrale, rétrohépatique et les veines hépatiques majeures | Rupture parenchymateuse impliquant > 75 % du lobe hépatique; lésion veineuse juxta-hépatique incluant la veine cave centrale, rétrohépatique et les veines hépatiques majeures | Rupture parenchymateuse impliquant > 75 % du lobe hépatique; lésion veineuse juxta-hépatique incluant la veine cave centrale, rétrohépatique et les veines hépatiques majeures |
Les lésions vasculaires sont définies comme un pseudo-anévrisme ou une fistule artério-veineuse et apparaît comme une collection focale de contraste vasculaire, dont l'atténuation diminue avec l'imagerie retardée. Le saignement actif d'une lésion vasculaire se présente sous la forme d'un contraste vasculaire, focal ou diffus, qui augmente en taille ou s'atténue en phase retardée. Un infarctus d'organe est à craindre en cas de thrombose vasculaire. [7]
Approche clinique (à faire)
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Concernant l'approche clinique, il faudra suivre les étapes de l'ATLS et ne pas oublier de considérer la présence d'autres blessures.[Référence nécessaire]
L'approche du trauma hépatique suivra l'algorithme de l'ATLS pour les traumas abdominaux.
Après les étapes initiales de l'ABCD, chez les patients instables il faudra procéder à l'EDU afin de rechercher un hémopéritoine. Ches les patients stables, un TDM sera fait.[8]
Dans un contexte de trauma grave, il faut évidemment toujours considérer la présence d'autres blessures, comme dans le cas d'un trauma abdominal ayant causé une atteinte hépatique, la perforation intestinale.[Référence nécessaire]
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Le diagnostic différentiel de cette maladie comprend [1] :
- un Trauma du diaphragme
- un Trauma costal
- une Hémorragie rétropéritonéale
- un Trauma pénétrant à l'abdomen
- unePerforation intestinale
- un choc hypovolémique
- un traumatisme génito-urinaire inférieur ou supérieur
- un trauma obstétrical
Le diagnostic différentiel devient très complexe lors de trauma pénétrant de l'abdomen vu le nombre de structures qui s'y trouvent. Cependant, cela ne changera pas la prise en charge initiale.
Traitement (à faire)
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Concernant le traitement, l'observation sera suffisante pour plus de 90% des patients hémodynamiquement stables. Les autres pourront être traités par angio-embolisation ou laparotomie exploratrice.
Chez plus de 90% des patients stables hémodynamiquement, l'observation (Lésion de grade 1-3 stables au plan hémodynamique) sera suffisante. Ceci concerne essentiellement les lésion de grade 1 à 3.[8] Les patients stables mais ayant des besoins continus en transfusion pourront être traités par angioembolisation (Patient stable avec besoins transfusionnels continus). Ceux instables iront au bloc opératoire pour une laparotomie exploratrice (Patient instable).[6]
Suivi (à faire)
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Au suivi, il faudra guetter les signes vitaux et l'hématocrite afin de rapidement déceler une complication hémorragique.
Les patients victimes de trauma hépatique devront tous être admis dans une unité chirurgicale ou aux soins intensifs dans les cas plus sérieux. Les signes vitaux devront être surveillés tout comme l'hématocrite.[Référence nécessaire]
Suivant une prise en charge non chirurgicale, il n'existe pas de consensus concernant la durée d'hospitalisation , la reprise de l'alimentation et la limitation des activités une fois que le patient a obtenu son congé.[9]
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Les complications de cette maladie sont [1][6][5] :
- une fuite biliaire (21% des patients opérés)
- un choc hémorragique
- une fistule biliaire causant une hémobilie
- une nécrose hépatique (41% des patients ayant subi une embolisation)
- un biliome[note 1]
- un abcès hépatique[note 2]
- un sepsis périhépatique
- des dommages aux conduits biliaires pouvant causés des sténoses
L'incidence des complications est d'environ 7%, mais peut aller jusqu'à 15-20% dans les atteintes de haut grades.[6]
Évolution (à faire)
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le taux de succès pour la prise en charge non chirurgicale avoisine les 92% pour les lésions de grade 1 à 2, 80% pour le grade 3, 72% pour celles de grade 4 et 62% pour le grade 5.[9][Référence à actualiser]
Prévention (à faire)
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Notes
- ↑ Un biliome est une collection de bile qui devra être traité par drainage percutané.
- ↑ Les abcès se développeront dans 3 à 5% des cas en raison de l'exposition du tissu hépatique nécrosé à la bile. Ils doivent être évoqués en présence de fièvre, de douleur et de leucocytose en augmentation dans les jours suivant le trauma.
Références
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 et 1,6 Sharven Taghavi et Reza Askari, StatPearls, StatPearls Publishing, (PMID 30020608, lire en ligne)
- ↑ 2,0 et 2,1 (en) Clay C. Cothren et Ernest E. Moore, « Hepatic Trauma », European Journal of Trauma and Emergency Surgery, vol. 34, no 4, , p. 339–354 (ISSN 1863-9933 et 1863-9941, DOI 10.1007/s00068-008-8029-5, lire en ligne)
- ↑ Greta L. Piper et Andrew B. Peitzman, « Current Management of Hepatic Trauma », Surgical Clinics of North America, vol. 90, no 4, , p. 775–785 (ISSN 0039-6109, DOI 10.1016/j.suc.2010.04.009, lire en ligne)
- ↑ 4,0 et 4,1 Federico Coccolini, Raul Coimbra, Carlos Ordonez et Yoram Kluger, « Liver trauma: WSES 2020 guidelines », World Journal of Emergency Surgery, vol. 15, no 1, , p. 24 (ISSN 1749-7922, PMID 32228707, Central PMCID PMC7106618, DOI 10.1186/s13017-020-00302-7, lire en ligne)
- ↑ 5,0 5,1 et 5,2 Juan A. Asensio et Donald D. Trunkey, Current therapy of trauma and surgical critical care, Mosby/Elsevier, (ISBN 978-0-323-07086-7 et 0-323-07086-8, OCLC 324993237, lire en ligne)
- ↑ 6,0 6,1 6,2 6,3 6,4 et 6,5 (en-US) Philbert Yuan Van , MD, « Hepatic Injury - Injuries; Poisoning - Merck Manuals Professional Edition », Merck Manuals Professional Edition, (lire en ligne)
- ↑ 7,0 7,1 et 7,2 (en) Rosemary A. Kozar, Marie Crandall, Kathirkamanthan Shanmuganathan et Ben L. Zarzaur, « Organ injury scaling 2018 update: Spleen, liver, and kidney », Journal of Trauma and Acute Care Surgery, vol. 85, no 6, , p. 1119–1122 (ISSN 2163-0763 et 2163-0755, DOI 10.1097/TA.0000000000002058, lire en ligne)
- ↑ 8,0 et 8,1 (en) « Liver injury - WikEM », sur www.wikem.org (consulté le 3 octobre 2019)
- ↑ 9,0 et 9,1 (en) Nicole A. Stassen, Indermeet Bhullar, Julius D. Cheng et Marie Crandall, « Nonoperative management of blunt hepatic injury », Journal of Trauma and Acute Care Surgery, vol. 73, no 5, , S288–S293 (ISSN 2163-0755, DOI 10.1097/ta.0b013e318270160d, lire en ligne)
