Utilisateur:Maber660/Brouillons/Purpura sénile
| Maladie | |
 | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Informations | |
| Terme anglais | Actinic or senile purpura |
| Autres noms | Purpura sénile de Bateman, Maladie de Bateman, purpura actinique |
| Spécialités | Hématologie, Dermatologie |
|
| |
Le purpura actinique est une maladie bénigne courante des tissus conjonctifs dermiques causant des lésions cutanées dues à une exposition chronique au soleil.
Décrit par Bateman en 1818, ce purpura est également connu sous le nom de purpura sénile de Bateman ou maladie de Bateman.
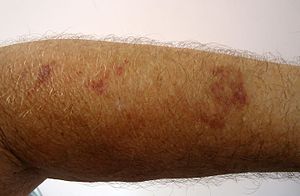
Elle affecte généralement les personnes âgées et se caractérise par des taches violacées sur les zones photo-exposées, particulièrement sur le dos des mains et la surface des extenseurs de l'avant-bras.
Ces lésions s'estompent normalement en 1 à 3 semaines.
Épidémiologie
Le purpura actinique est très fréquent chez les personnes âgées, en particulier celles à la peau claire et sensibles au soleil.
Sa prévalence augmente avec l'âge et les années d'exposition aux rayons ultraviolets (~ 12% après 50 ans et ad 30% après 75 ans).[1]
Le purpura actinique affecte généralement les deux sexes de la même manière.[2][1]
Étiologies
Le purpura actinique se traduit par des ecchymoses et résulte de la fragilité des vaisseaux dues à des lésions du tissu conjonctif du derme, favorisées par l'exposition solaire chronique, le vieillissement et les médicaments.
Le tissu conjonctif dermique n'est pas capable de supporter adéquatement la microvascularisation conduisant à une extravasation du sang dans le derme après un traumatisme mineur qui est souvent négligé dans les ATCD médicaux.
C'est l'un des signes de la dermatoporose, qui indique une fragilité cutanée ainsi qu'une atrophie cutanée et des pseudo cicatrices étoilées.[3][1]
Physiopathologie
Les lésions du purpura actinique sont généralement situées sur les zones exposées au soleil (e.g. bras, visage et cou).
L'atrophie cutanée dans la dermatoporose est due à une altération du collagène. Ces modifications du collagène peuvent correspondre à des modifications de la densité osseuse similaires à celles observées dans l'ostéoporose. Il semble que le collagène osseux change également avec le collagène cutané, ce qui entraîne une modification de la densité osseuse.
L'atrophie cutanée prononcée et provoquée par le photo-vieillissement et l'exposition aux rayons ultraviolets rend le réseau vasculaire dermique très sensible au moindre traumatisme ou à toute force de cisaillement.
La formation de taches violettes et de macules de cette condition se développe en raison du passage des globules rouges dans le derme et l'absence de phagocytose qui retarde la résorption du sang extravasé, et entraîne le dépôt d'hémosidérine dans l'espace interstitiel (taches brûnatres).[4][1]
Il n'y a pas d'infiltration des vaisseaux et généralement pas de réaction inflammatoire du tissu dermique.
Présentation clinique
Le purpura actinique se présente sous forme de plaques et de macules avec des bords irréguliers sur l'avant-bras et le dos des mains. Il peut affecter d'autres zones (e.g. jambes, cou et visage).
Les lésions peuvent apparaître sous forme de macules violet foncé et d'ecchymoses étendues, avec des tailles moyennes allant de 1 cm à 4 cm de diamètre. Ces macules sont asymptomatiques et ne sont pas associées à un prurit ou une sensibilité.
La peau environnante est généralement de qualité altérée (fine, pigmentée et inélastique).
Outre la présentation typique du purpura actinique, il peut y avoir des preuves d'autres lésions photo-vieillissement telles que rides, lentigines, teinte jaune pâle de la peau, kératose actinique et pseudo-cicatrices étoilées.
Les lésions purpuriques persistent pendant environ 1 à 3 semaines avant de disparaître spontanément. Cependant, ils ne subissent pas les phases d'inflammation.
Il est possible qu'un dépôt résiduel d'hémosidérine dans le derme laisse une pigmentation brune.
Un purpura actinique peut cependant continuer à se produire en raison de la fragilité cutanée et vasculaire déjà établie.
Les lésions ecchymotiques peuvent causer un problème esthétique important et avoir un impact psychologique, cependant, il n'y a pas de risque de complications graves.[4][1]
Examens paracliniques
Le purpura actinique est généralement un diagnostic clinique basé sur les antécédents et l'examen physique.
Dans les rares cas où une biopsie est réalisée, l'étude histologique montrera un épiderme aminci remontant sur un derme altéré avec des fibres de collagène quantitativement réduites et des fibres élastiques anormales.
Les parois des vaisseaux dermiques ont une structure de traction normale, mais il y a une extravasation de globules rouges et de dépôts d’hémosidérine marqués par la coloration de Perl.
Dans environ 10% des cas, il existe une infiltration de neutrophiles qui peut conduire à un diagnostic erroné du purpura actinique sous forme de dermatose neutrophile ou de vascularite leucocytoclastique.
L'analyse de la coagulation est rarement nécessaire et ne montre généralement pas d'anomalies.[1]
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Diagnostic différentiel
- Purpura induit par les stéroïdes
- Traumatisme physique
- Utilisation d'anticoagulants
- Scorbut, carence en vitamine C
- Carence en vitamine K
- Purpura psychogène
- Purpura palpable (hémorragie et inflammation)
- Amylose systémique primaire [1]
Traitement
Le purpura actinique est une affection bénigne qui ne nécessite pas de traitement spécifique, d'autant plus que d'autres lésions continuent d'apparaître tout au long de la vie.
Le meilleur traitement est préventif et implique une protection contre une exposition excessive au soleil par l'application d'un écran solaire et le port de chemises à manches longues. Il faut appliquer quotidiennement des écrans solaires à indice de protection élevé (facteur de protection solaire (SPF) supérieur à 50) pour assurer une protection suffisante contre les rayons ultraviolets (UVB et UVA). L'écran solaire doit être appliqué généreusement sur toutes les zones exposées au soleil régulièrement. [6][7][1]
Les possibilités thérapeutiques disponibles pour les lésions de purpura actinique déjà formées sont limitées. La trétinoïne ou acide rétinoïque (0,1%) est un dérivé de la vitamine A, qui pourrait théoriquement inverser les lésions cutanées sévères induites par la lumière ultraviolette. En effet, la trétinoïne topique est connue pour son rôle dans la régénération du collagène dermique et la réduction de la qualité de l'élastine anormale endommagée par l'exposition solaire. Cependant, certains auteurs démontrent que les plaques développées de purpura actinique ne s'améliorent pas sous traitement local par la trétinoïne. [4][8] [1]
En 2002, le purpura actinique a été traité avec succès chez un patient avec une peau d'ingénierie tissulaire; cependant, aucun cas similaire n'a été signalé.
Plus récemment, il a été démontré que le facteur de croissance épidermique humain pouvait être un traitement viable du purpura actinique. Il a été démontré qu'il augmente l'épaisseur moyenne de la peau et réduit le nombre de lésions purpuriques lorsqu'il est appliqué deux fois par jour pendant six semaines.
Un mélange de bioflavonoïdes d'agrumes a été testé pour le traitement du purpura actinique. Après six semaines, le groupe traité a montré une diminution de 50% des plaques purpuriques sans effets secondaires signalés.
La thérapie au laser, largement utilisée pour le traitement des manifestations cutanées vieillissantes, n'est pas indiquée dans le purpura actinique.
Les crèmes hydratantes peuvent être utiles pour traiter la xérose cutanée associée.[9][1]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Il s'agit d'une affection bénigne qui disparaît généralement en 1 à 3 semaines avec une pigmentation résiduelle ou parfois des cicatrices.
Ces lésions peuvent déclencher la détresse émotionnelle du patient due à une défiguration esthétique. [4][1]
Évolution
La maladie a un bon pronostic avec une évolution bénigne.
En règle générale, les lésions continuent à apparaître tout au long de la vie, mais elles disparaissent généralement en 1 à 3 semaines.
Il peut laisser une hyperpigmentation post-inflammatoire ou parfois des cicatrices, mais elles ne sont associées à aucune autre complication majeure.
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Concepts clés
Le purpura actinique est une maladie bénigne courante chez les personnes âgées à peau claire.
Le trouble semble être causé par une fragilité cutanée et vasculaire induite par une exposition chronique au soleil, le vieillissement et les médicaments.
Il ne prédispose pas à des complications graves et le risque de saignement est minime.
Cependant, il peut causer des dommages esthétiques et cosmétiques importants et peut induire un impact psychologique important.
Le traitement est limité, reposant principalement sur des crèmes à base de dérivés de vitamine A et d'hydratants.[1]
La photoprotection reste la meilleure option, et elle repose sur des vêtements de protection physique, une application régulière de crème solaire et des thérapies comportementales en évitant une exposition excessive au soleil et des traumatismes.[10][1]
Références
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 et 1,13 https://www.ncbi.nlm.nih.gov/pubmed/28846319
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3070998
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/24326109
- ↑ 4,0 4,1 4,2 et 4,3 https://www.ncbi.nlm.nih.gov/pubmed/28846319
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/24456949
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10626116
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21609213
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28979656
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30640778
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/20887699
- Cette page a été modifiée ou créée le 2020/08/23 à partir de Actinic Purpura (StatPearls / Actinic Purpura (2020/08/08)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28846319 (livre).
