Ictère (approche clinique)
| Approche clinique | |
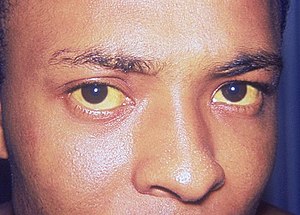 Ictère secondaire à une hépatite A | |
| Caractéristiques | |
|---|---|
| Informations | |
| SNOMED CT ID | 18165001 |
| Spécialités | Gastroentérologie, chirurgie générale, hématologie |
|
| |
L'ictère correspond à une coloration jaunâtre de la peau et des muqueuses en lien avec une hyperbilirubinémie. Ce signe est apparent cliniquement si le niveau de bilirubine est supérieur à 51μmol/L. Pour l'ictère chez le nouveau né, voir Ictère du nouveau-né.
Ictère (49)
Définition
- Bilirubine non-conjuguée: Aussi appelée bilirubine indirecte ou bilirubine libre, elle résulte du catabolisme de l'hème.
- Bilirubine conjuguée: Aussi appelée bilirubine directe, elle correspond à la bilirubine conjuguée à l'acide glycuronique au foie.
Étiologies
Les causes d'hyperbilirubinémie peuvent se diviser en deux catégories: l'hyperbilirubinémie conjuguée et l'hyperbilirubinémie non conjuguée. Cette section dresse un bref portrait des étiologies possibles.
| Pathologie | Facteurs discriminants |
|---|---|
| Augmentation de la production de bilirubine | |
| Anémie hémolytique |
|
| Hématome |
|
| Dysérythropoïèse |
|
| Diminution de la recapture de la bilirubine | |
| Insuffisance cardiaque congestive |
|
| Shunt portosystémique |
|
| Médicament |
|
| Diminution de la conjugaison de la bilirubine | |
| Syndrome Crigler-Najjar type I et II |
Type 1:
Type 2:
|
| Hyperthyroïdie |
|
| Estrogène |
|
| Syndrome de Gilbert | Épidémiologie:
Étiologie:
Manifestation clinique:
|
| Pathologie | Facteurs discriminants |
|---|---|
| Cholestase extra-hépatique | |
| Cholédocolithiase | Cholécystite:
Cholangite:
|
| Tumeur (Cholangiocarcinome, cancer de la tête du pancréas) |
|
| Cholangite sclérosante primitive |
|
| Pancréatite aigue ou chronique |
|
| Cholangiopathie du SIDA |
|
| Rétrécissement voies biliaires |
|
| Infection parasitaire |
|
| Cholestase intra-hépatique | |
| Hépatite virale |
|
| Hépatite alcoolique |
|
| NASH |
|
| Cholangite biliaire primitive |
|
| Médicamenteux |
|
| Sepsis |
|
| Néoplasie |
|
| Maladies infiltrantes (sarcoïdose, tuberculose, amyloïdose, lymphome) |
|
| Nutrition parentérale |
|
| Choléstase post-opératoire |
|
| Post-transplantation |
|
| Cholestase de grossesse |
|
| Atteinte hépatique chez les personnes atteintes de drépanocytose |
|
| Dysfonction hépatocellulaire | |
| Hépatite (virale, alcoolique,auto-immune, ischémique) | Voir ci-haut |
| Cirrhose |
|
| Infiltration néoplasique |
|
| Médicament et toxines | Voir ci-haut |
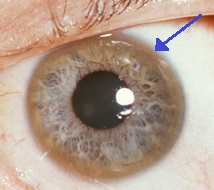
| Maladie de Wilson |
|
| Syndrome héréditaire cholestatique | |
| Syndrome de Dubin-Johnson |
|
| Syndrome de Rotor |
|
Physiopathologie
La physiopathologie de la jaunisse s'explique plus facilement en le divisant en 3 sections: pré-hépatique, hépatique et post-hépatique. [9]
3.1 Pré-hépatique
- La production de la bilirubine résulte du catabolisme de l'hème de l'hémoglobine. L'action de plusieurs enzymes spécifiques dans les cellules du système réticulo-endothélial de la rate, du foie et de la moelle osseuse permet de libérer de la bilirubine libre dans le plasma.
- Hémoglobine--> Hème--> Biliverdine--> Bilirubine[9]
- Le dysfonctionnement de la phase pré-hépatique entraîne une augmentation de la bilirubine non-conjuguée.
3.2 Hépatique
- Recapture de la bilirubine: La bilirubine libre ou non conjuguée est insoluble. Ainsi, une fois libérée par le système réticuloendothélial, elle est transportée par l'albumine dans le plasma jusqu'aux hépatocytes.[9][10]
- Conjugaison de la bilirubine: Dans le réticulum endoplasmique, la bilirubine libre est conjuguée à l'acide glycuronique sous l'effet de la glycuronyl-transférase, une enzyme hépatique. Ce processus forme la bilirubine conjuguée qui est soluble dans la bile.[9][10]
- Le dysfonctionnement de la phase hépatique peut entraîner une augmentation de la bilirubine non-conjuguée ou conjuguée .
3.3 Post-hépatique
- Sécrétion hépatique de la bile: La bilirubine conjuguée est éliminée dans la bile par les canaux biliaires. Elle est d'abord stockée dans la vésicule biliaire. Puis, elle doit passer par l'ampoule de Vater pour atteindre l'intestin grêle et le côlon. [9]
- Métabolisme intestinal et transport rénal: La bilirubine conjuguée est éliminée principalement par les selles (80%), mais aussi par l'urine. Les bactéries du côlon métabolisent la bilirubine en stercobilinogène et en d'autres dérivés qui sont éliminés par les selles. Le reste de la bilirubine est réabsorbé par la lumière intestinale et excrété par les reins sous forme d'urobiline. Ce pigment donne la couleur jaune à l'urine.[9][10]
- Le dysfonctionnement de la phase post-hépatique entraîne une augmentation de la bilirubine conjuguée.
Histoire
Les patients avec de l'ictère présentent souvent des symptômes variés et peuvent même être asymptomatiques. C'est pourquoi il est important de recueillir une histoire détaillée des habitus, des antécédents familiaux et personnels du patient ainsi que des symptômes.
4.1 Antécédents personnels
- VIH : Cholangiopathie du SIDA
- Maladie hématologique: hémolyse, hématome, dysérythropoïèse
- Maladie héréditaire : Syndrome de Gilbert, maladie de wilson
- MII: cholangite sclérosante primitive
- Cholécystectomie: rétrécissement biliaire
- Chirurgie récente: Hépatite ischémique
- Insuffisance rénale (hémodialyse): Hépatite virale
4.2 Antécédents familiaux
- Maladie hématologique
- Maladie héréditaire
4.3 Habitus
- Consommation de drogue: hépatite toxique, hépatite virale (utilisateur de drogue intraveineuse), cholangiopathie du SIDA.
- Consommation d'alcool: hépatite alcoolique, cirrhose.
- Pratiques sexuelles à risque: VIH, hépatite virale.
4.4 Questionnaire
- Anorexie, myalgie, arthralgie: hépatite
- Fièvre, frissons, douleurs intenses quadrant supérieur droit: cholédocolithiase (cholangite)
- Perte de poids: Obstruction maligne des voies biliaires
- Selles pâles: Cholestase extra-hépatique ou intra-hépatique
- Œdème et douleur articulaire: sarcoïdose, hépatite (virale et auto-immune), cholangite sclérosante primitive, hémochromatose
- Nausée ou vomissement avant l'ictère: hépatite aigue et cholédocolithiase.
Examen clinique
L'examen physique de l'ictère doit évidemment inclure un examen abdominal, mais il est important de faire un examen physique complet pour orienter notre diagnostic différentiel.
Signe vitaux:
- Fièvre: Cholédocolithiase, pancréatite
- Tachycardie et hypotension: Signe de toxicité systémique
Apparence générale:
- Cachexie (Vérifier l'atrophie des muscles temporaux et proximaux): Cancer ou cirrhose
Examen abdominal:
- Hépatosplénomégalie: Cirrhose...
- Ascite: Cirrhose ou cancer avec extension péritonéale
- Toucher rectal: Recherche de sang occulte ou d'hémorroïdes
- Signe de Courvoisier-Terrier (Sensibilité à la palpation du quadrant supérieur droit avec une vésicule biliaire palpable): Obstruction canal cystique sur un cancer.
- Signe de cirrhose: encéphalopathie, xanthelasma, fetor hepaticus, hypertrophie de la glande parotide, angiome stellaire, gynécomastie, ecchymose, atrophie testiculaire, oedème malléolaire, érythème palmaire, contracture de Dupuytren, asterixis, leuckonychie, ongle de Terry, clubbing, caput medusa, hernie ombilicale, hémorroïdes.
- Signe de Grey-Turner et de Cullen: Pancréatite
- Signe de Murphy: Cholécystite et cholangite
Examen de la peau:
- Xanthomes: cholangite biliaire primitive
- Recherche signe de cirrhose (xanthelasma, angiome stellaire, ecchymose, érythème palmaire, leuckonychie, ongle de Terry, clubbing)
Examen tête et cou:
- Ictère de la sclère
- Lymphadénopathie: Cancer (surtout supraclaviculaire gauche et périombilicale)
- Anneau de Kayser-Fleischer: maladie de Wilson
Examen neurologique
- Asterixis: Cirrhose
- Examen mental: Cirrhose (encéphalopathie hépatique)
Drapeaux rouges
| Drapeaux rouges | Causes sérieuses possibles | Autres cause possibles |
|---|---|---|
| Douleur abdominale importante |
|
|
| Saignement GI |
|
|
| Altération de l'état mental |
|
|
| Ecchymoses, pétéchies ou purpura |
|
|
Investigation
Test de la fonction hépatique (AST, ALT, phosphatase alcaline, GGT, albumine sérique et bilirubine)
| AST | ALT | Phosphatase alcaline | GGT | Bilirubine directe | Bilirubine indirecte | |
|---|---|---|---|---|---|---|
| Hémolyse, hématome, transfusion, dysérythropoïèse | N | N | N | N | N | ↑ |
| Syndrome de Gilbert | N | N | N | N | N | ↑ |
| Syndrome de Rotor et syndrome de Dubin-Johnson | N | N | N | N | ↑ | N |
| Cirrhose | N/↑ | N/↑ | N/↑ | N/↑ | N/↑ | N/↑ |
| Hépatite alcoolique | ↑↑
(AST/ALT > 2) |
↑
(AST/ALT > 2) |
N/↑ | ↑↑↑ | N à ↑↑↑ | ↑ |
| Hépatite toxique | ↑↑↑
(>1000) |
↑↑↑
(>1000) |
||||
| Hépatite virale aigue | ↑↑↑ | ↑↑↑ | N/↑ | ↑ | N à ↑↑↑ | ↑ |
| Métastases hépatiques | ↑↑ | ↑ | ↑↑ | ↑↑/↑↑↑ | N/↑ | N/↑ |
| Cirrhose biliaire primitive | N/↑ | N/↑ | ↑↑ | ↑↑↑ | N/↑ | N |
| Cholangite sclérosante | N/↑ | N/↑ | ↑↑↑ | ↑↑ | N à ↑↑↑ | ↑ |
| Cholangiocarcinome | N/↑ | N/↑ | ↑↑↑ | ↑↑↑ | ↑↑↑ | ↑ |
| Cholédocolithiase | N/↑ | N/↑ | ↑↑↑
(5x la normale) |
↑↑↑ | ↑↑ | ↑ |
Autres tests de laboratoire
- Albumine: Cirrhose
- Temps de prothrombine: Cirrhose
- Sérologie virale
- Céruloplasmine sérique: Maladie de Wilson
- Ferritine
- Anticorps auto-immuns (anticorps antimitochondriaux): Cholangite biliaire primitive
- Biopsie hépatique (pas de routine): syndrome de Dubin-Johnson, hémochromatose, maladie de Wilson
Imagerie
- Échographie abdominale
- CT-scan
- MRCP, ERCP
- Cholangiographie transhépatique percutanée
- Échographie endoscopique
Prise en charge
Le traitement de l'ictère repose sur le traitement de la cause elle-même. Cette section dresse un bref portrait de la prise en charge possible des principales pathologies discutées (non-exhaustif).
Cholangite
- NPO ± TNG
- Antibiothérapie large spectre avec couverture des Gram – 1. Piperacilline-tazobactam 2. Metronidazole + ceftriaxone ou levofloxacin 3. Meropenem
- Drainage urgent (référer) 1. ERCP et sphinctérotomie 2. Percutané (en radiologie) 3. Chirurgical si autres méthodes impossibles
- Traitement de support 1. Bolus IV 2. Maintien de stabilité hémodynamique
- Antipyrétique
Cholangite biliaire primitive
- Ursodiol (Première ligne de traitement); acide obeticolique
- Cholestyramine: Pour le prurit et l'hypercholestérolémie
- Calcium et vitamine D
- Surveillance de la fonction thyroïdienne
- Transplantation hépatique
Cholangite sclérosante primitive
- MRCP annuellement pour la détection précoce d'un cholangiocarcinome
- Sphinctérotomie et parfois stent
- Antibiotique +/- drainage si cholangite
- Transplantation hépatique
Cholécystite
- Hospitalisation
- Hydratation
- Analgésie
- NPO
- Cefazolin IV
- Consultation en chirurgie
- Cholecystectomie <72h de la crise
- Cholécystectomie élective dans ~ 6 semaines (>72h)
- Cholécystotomie percutanée (drainage) si : Patient dans un état critique
Cholestase de grossesse
- Acide ursodésoxycholique
- Profils biophysiques deux fois par semaine.
- Accouchement à partir de 36 semaines
Hépatite virale
- Traitement de support
- Hydratation
- Alimentation (PO ou TNG)
- Traitement anti-viral
- Hospitaliser si:
- Encéphalopathie
- Coagulopathie
- Vomissements sévères
- Hypoglycémie
Maladie de Wilson
- Diète pauvre en cuivre
- Traitement pour normaliser les paramètres de cuivre:
- Trientine
- Pénicillamine en induction
- Traitement d'entretien à vie:
- Zinc oral
- Trientine
- Pénicillamine
- Transplantation hépatique
NASH
- Perte de poids
- +/- Vitamine E
- +/- café et vitamine D
Le prurit associé à l'ictère peut être traité selon sa sévérité. Pour le prurit léger, un bain d'eau chaude ou d'avoine peut apaiser. [9] Les anti-histaminiques peuvent également aider. Pour le prurit modéré à sévère, il est possible de prescrire de la cholestyramine ou du colestipol.[9]
Pancréatite
- Aigue:
- Traiter la cause.
- Tube nasogastrique si nausée.
- Soluté physiologique pendant les premier 24h.
- NPO au début. Alimentation per os lorsque tolérée.
- Analgésie
Syndrome de Crigler-Najjar
- Type 1:
- Traitement du kernictère: exsanguino-transfusions et photothérapie prolongée (10-12 heures par jour)
- Phosphate de calcium: adjuvant à la photothérapie. [12]
- Inhibiteurs de l'hème oxygénase: recommandé à court terme. [12]
- Plasmaphérèse
- Transplantation hépatique et thérapie génique
2. Type 2:
- Aucun traitement nécessaire
- Monitoring régulier
- Phénobarbital peut aider.[12]
- Cas sévères: Photothérapie et transfusion sanguine
Syndrome de Dubin-Johnson
- Aucun traitement nécessaire
- Présentation néonatale avec cholestase: phénobarbital et acide ursodésoxycholique
Syndrome de Gilbert
- Aucune traitement nécessaire
- Phénobarbital peut normaliser la bilirubine.[12]
Syndrome de Rotor
- Aucun traitement nécessaire
Complications
- La bilirubine non-conjuguée est nocive pour les cellules et les structures cellulaires.
- Une importante élévation de la bilirubine peut entraîner des séquelles neurologiques importantes appelées kernictère.
- Toutefois, beaucoup de mécanismes physiologiques nous protègent contre un haut taux de bilirubine. Les effets toxiques sont surtout présents chez les nouveau-nés en raison de l'immaturité de leur barrière hématologique-encéphalique. [9]
Particularités
Gériatrie
Les symptômes peuvent se présenter différemment ou être absent chez les personnes âgées. Par exemple, la douleur abdominale est parfois absente en cas d'hépatite virale aigue. De plus, la perturbation du sommeil ou la confusion peut être associées à de la démence plutôt qu'à de l'encéphalopathie portosystémique.
Références
- ↑ « UpToDate », sur www.uptodate.com (consulté le 18 avril 2020)
- ↑ 2,0 2,1 2,2 et 2,3 (en) Julia Devorak et Farah Hamade, Toronto Notes 2020, Toronto, Toronto Notes for Medical Students Inc, (ISBN 978-1-927363-56-0), G44
- ↑ 3,0 3,1 et 3,2 « UpToDate », sur www.uptodate.com (consulté le 18 avril 2020)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 16 avril 2020)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 13 avril 2020)
- ↑ « Syndrome de Fanconi - Troubles génito-urinaires », sur Édition professionnelle du Manuel MSD (consulté le 15 avril 2020)
- ↑ Zachary J. Talaga et Prabhakar N. Vaidya, StatPearls, StatPearls Publishing, (PMID 30725679, lire en ligne)
- ↑ Anila Kumar et Dhruv Mehta, StatPearls, StatPearls Publishing, (PMID 30335339, lire en ligne)
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 9,7 et 9,8 Abel Joseph et Hrishikesh Samant, StatPearls, StatPearls Publishing, (PMID 31334972, lire en ligne)
- ↑ 10,0 10,1 et 10,2 François Jobin et Pierre F. Leblond, SYSTÈME HÉMATOPOÏÉTIQUE: Cahier 1 Le système hématopoïétique normal, les anémies, les groupes sanguins et la transfusion, Québec, Centre d'hématologie du CHU, , 239 p., p. 43-44
- ↑ Michaud I. (Juillet 2018). Anomalies du bilan hépatique. Intégration 3.
- ↑ 12,0 12,1 12,2 et 12,3 Anand Singh et Ishwarlal Jialal, StatPearls, StatPearls Publishing, (PMID 31747203, lire en ligne)
