ULaval:MED-1201/Pharmacologie
Lexique:
Médicament
- substance possédant des propriétés curatives ou préventives à l’égard des maladies.
- produit pouvant être administré afin d’établir un Dx ou restaurer, corriger ou modifier des fonctions physiologiques
Pharmacologie
- Science et étude des interactions entre médicaments et organismes vivants.
- Science intégrant techniques + connaissances d’autres disciplines (biochimie, physiologie..)
- Une science autonome.
Pharmacie
- Science de la préparation, composition et distribution des médicaments destinés è un usage thérapeutique.
Pharmacodynamie
- Branche de la pharmacologie qui traite du mode d’action et des effets des médicaments.
Pharmacocinétique
- Branche de la pharmacologie qui traite du devenir du Rx dans l’organisme après son application. (absorption, distribution, métabolisme, élimination [ADME])
Toxicologie
- Étude des effets nuisibles ou toxiques des substances chimiques sur les organismes vivants des mécanismes et conditions qui favorisent ces effets.
Nom chimique
- constitution chimique et l’arrangement des atomes ou des groupes d’atomes. Souvent très long et peu utile. (N-(4-hydroxyphenyl)-acetamide)
Nom générique
- 1 seul nom générique reconnu internationalement pour nommer un même médicament copié de l’original levé du brevet. Destinés à se substituer au médicament original. (acétaminophène)
Nom commercial
- Plusieurs noms commerciaux brevetés/protégés par la compagnie pharmaceutique. Commencent par une majuscule et sont accompagnés de symboles ( ®, TM, MD) (Tylenol)
Cmax
- Concentration maximale que va atteindre le Rx dans le sang.
Tmax
- temps où la concentration du Rx dans le sang est maximale.
ASC
- Aire sous la courbe qui reflète le degré d’absorption du Rx.
Origine des Médicaments
Naturelle
Animale :
(Eg. Insuline (pancréas bovin, porcin),Thyroxine (thyroïde))
Végétale :
La plante est immobile et doit tout exécuter en restant sur place donc c'est une usine chimique complexe et efficace qui fabrique des antifongiques, antibactériens, antioxydants... à partir d’éléments accessibles. (Eg. Éthanol, Cocaine, Nicotine)
Minérale :
(Eg. Carbonate de lithium (psy), NaCl, KCl (solutés))
Chimique
à partir du 19e siècle
Chimie: l'Isolation et purification des principes actifs et identification des molécules.
- Rx semi-synthétiques (à partir d’une matière première à laquelle on induit une modification) (Eg. Aspirine, 1899)
- Rx synthétiques (molécule inventée et produite par l’Homme)
Physiologie: comparaison de l'activité biologique des différents produits isolés à partir de la chimie.
Génétique
(biotechnologie) qui permet la production de médicaments à partir de la modification du matériel génétique d’une ȼ animale, bactérienne ou d'une levure.
(Eg. Thérapie génique)
Classification des Rx
Basée selon la loi
- Rx en vente libre : ceux vendus sans ordonnance et utilisés sans supervision médicale
- Rx d’ordonnance : ceux prescrits et utilisés sous surveillance médicale
Basé selon leurs similitudes chimiques, pharmacodynamiques ou leurs organes cibles.
Étapes que doit franchir le Rx
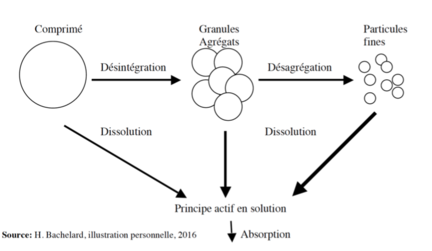
Phase biopharmaceutique :
- Comprimé subit une -désintégration (du comprimé en agrégats), -désagrégation (des agrégats en fines particules )
- Dissolution (peut importe la forme)
- libération du principe Actif en solution
Vitesses de désintégration/dissolution imposent rythme à l’absorption
- Liquides à libération rapide (sirop, émulsion, suspension)
- Solides à libération rapide (poudre, capsule molle, gélule, granulé)
- Libération prolongée (solide + enrobage, injectable à libération prolongée : intra-muscu, intra articulaire, implant – réservoir médicamenteux)
- Solides à libération retardée ou action différée (comprimé à enrobage gastro-résistant, pro-drogue)
->La forme pharmaceutique (ou galénique) du Rx influence la vitesse de mise à disposition du PA
Phase pharmacocinétique :
le parcours qu’effectue le médicament dans l’organisme depuis son administration jusqu’à son élimination.
- Absorption (dans la circulation systémique)
- Distribution tissulaire
- Biotransformation (métabolisme)
- Élimination
Phase pharmacodynamique :
Liaison du médicament avec son récepteur et production des effets du médicament.
Phase biopharmaceutique
Les voies d'administration sont choisies selon l’objectif thérapeutique, le médicament (forme galénique, caractéristiques physicochimiques, pharmacologiques...), le patient et la molécule active.
Les voies sans effraction
ne causent pas de traumatisme
Voies entérales – impliquent une absorption à partir du tractus GI
Voies orale: 2 barrières: épithélium de la muqueuse GI + endothélium des capillaires
-l’absorption varie tout au long du tube digestif selon les caractéristiques physico-chimiques du Rx, et l’endroit où il se trouve dans le tube digestif.
- Avantages
- Pratique, économique et la plus utilisée (mise en oeuvre simple) – Peut être utilisée en thérapie ambulatoire
- Plus sécuritaire (vomissement ou lavage gastrique possible) – Disponibilité de médicaments à libération contrôlée
- Pics de concentration du médicament moins élevés (↓ des effets secondaires
- Inconvénients
- Intolérance
- Latence d’action
- Coopération du patient
- Absorption incomplète et/ou erratique (forme pharmaceutique, présence de nourriture, interaction médicamenteuse...)
- Nécessite le bon fonctionnement du tube digestif (troubles digestifs)
- Instabilité du médicament (enzymes digestives, acidité gastrique, flore microbienne intestinale) ⇒ exige une quantité élevée de Rx
- Effet de premier passage hépatique ⇒ exige une quantité élevée de Rx.
★Premier passage hépatique: Les molécules absorbées au niveau du tube digestif effectuent un passage hépatique avant d’être distribuées dans l’ensemble de l’organisme. Au foie, les molécules sont en partie métabolisées par enzymes hépatiques, ce qui diminuent leur disponibilité pour agir à leur site d’action.
SITES D’ABSORPTION DE LA VOIE ORALE (per os):
- La cavité buccale ou sublinguale : épithélium pavimenteux, permet sécréter salive pour amollir la nourriture et débuter la digestion. Absorption possible: épithélium mince, grande vascularisation et pH neutre à légèrement acide MAIS l'absorption Rx y est faible ou nulle.
- ne délivre que de petites quantités à la fois, le Rx doit se dissoudre rapidement et agir à faible dose. Avantages: évite l’effet de premier passage hépatique. Le Rx passe directement dans la circulation générale et est distribué dans l’ensemble de l’organisme avant d’effectuer un passage au foie. Contraintes: inconfortable (volume, saveur, vitesse de désintégration et dissolution, demande une bonne coopération du patient)
- L’estomac : Grande surface d’absorption et importante vascularisation. Sert de réservoir pour la nourriture et accélère la digestion (pH, enzymes). L’eau, les petites molécules liposolubles (alcool) et les acides faibles (non-ionisés en milieu acide) peuvent être absorbés par diffusion passive. Le temps de séjour d’une substance dans l’estomac est influence son absorption gastrique. La vitesse de vidange gastrique est influencée par le volume, la viscosité et les constituants de son contenu, l’activité physique, la position du corps, le Rx présent et autres facteurs. ★influence de la nutrition sur l'absorption:
- Retardée par aliments chauds, visqueux ou riches.
- Diminuée par formation d'un complexe Rx-nourriture, compétition au niveau des transporteurs, destruction du Rx par l'estomac
- Augmentée par la bile qui permet la solubilisation de médicaments liposolubles
- Le petit intestin : Très grande surface épithéliale (Repliements de la muqueuse, villosités, Microvillosités),transit lent du chyme alimentaire et pH près de la neutralité. Facilite l’absorption des bases faibles
- Le côlon ou intra-rectale: Sécrétion de mucus, seulement des plissures, pH neutre, absorption possible pour certains Rx. 2 barrières: épithélium de la muqueuse et endothélium des capillaires des muqueuses. Peut être utilisée dans diverses situations: patient inconscient ou ne pouvant prendre le Rx par la bouche, Rx à saveur désagréable, Rx sensible aux enzymes gastriques. Avantages: la circulation drainant la portion terminale du rectum évite le premier passage hépatique. Contraintes: Absorption souvent incomplète, variable et peu prévisible, muqueuse fragile et irritable, volume, temps de rétention...
Voie pulmonaire : Voie d’absorption très efficace en raison de le barrière extrêmement mince et la très grande vascularisation. Voie utilisée pour une action locale (bronches, poumons ex: salbutamol ou ventolin®) ou systémique (anesthésiques volatils). L’absorption survient tout au long du tractus respiratoire et le site de déposition des particules dans l’arbre bronchique est fonction de leur taille.
Contrainte: Solubilité, dimension des particules, stérilité. • Demande une bonne technique d’inhalation (pompes etturbuhalers), Réactions locales ou allergiques possibles et les molécules actives à visée locale risquent d’atteindre la circulation systémique
Voie cutanée/percutanée
Voie cutanée: administration d’un Rx sur la peau en vue d’une action locale, superficielle (crème anesthésiques locaux, onguent)
Voie percutanée (ou transdermique): consiste à appliquer un Rx localement sur la peau, mais dont le principe actif doit traverser la peau pour une diffusion générale (ex : les timbres cutanés ou patch)
- Absorption systémique très lente et partielle (3 couches de cellules à traverser: couche cornée, épithélium et endothélium des capillaires du derme)
- Passage par diffusion passive
- Quantité élevée de Rx requise, liposolubilité
Voie intranasale
- Utilisée pour traitement local des rhinites ou de la polypose nasale
- Alternative intéressante pour Rx à visée systémique dont l’absorption par voie digestive est insuffisante (cette voie évite aussi le 1er passage hépatique)
- L’absorption se fait au niveau des muqueuses nasales en vue d’une action locale ou systémique. Bonne absorption et effets relativement rapides.
- Psychotropes qui peuvent être prisés: Cocaïne, phencyclidine (PCP), héroïne, les amphétamines et la nicotine.
Avantages:
- Permet une action locale du médicament dans les cas de maladies pulmonaires.
- Absorption très rapide et efficace dans le cas des substances pouvant être fumées ou Rx formés de petites particules.
Contraintes:
- Difficile de limiter le passage dans la circulation de Rx administrés en vue d’une distribution et d’une action locale (décongestionnants et hypertension artérielle).
- Irritation des muqueuses nasales fréquentes
Autres problèmes : infection, sinusite chronique, rhinorrhée, ulcération et/ou perforation de la cloison des fosses nasales.
Les voies avec effraction
injections
Avantages:
- Une réponse rapide est requise
- Alternative intéressante quand la substance n’est pas absorbée efficacement par d’autres voies
- Le patient est incapable d’avaler
Inconvénients :
- Nécessite personnel qualifié
- Nécessite un matériel stérile
- Risque de surdosage plus important que pour la voie orale
- Douleur lors de l’injection
- Risque d’infection et de complications diverses
Voie intra-artérielle: Rarement utilisée, parfois pour vasodilatateurs en urgence cardiovasculaire, Injection de produits de contraste pour la visualisation des vaisseaux cérébraux ou dans la chimiothérapie régionale des cancers
Voie intraveineuse :
Avantages:
- Voie la plus directe et début d’action rapide (voie d’urgence)
- Distribution instantanée (pas de phase d'absorption)
- La biodisponibilité du PA est maximale (100%)
- Permet une mesure et un contrôle précis de la quantité administrée.
- Moins sensible aux substances irritantes.
Inconvénients :
- Plus grand danger d'effets secondaires.
- personnel qualifié et matériel stérile
- Plus grand risque de réactions indésirables, allergiques, ou d’embolie.
- Plus difficile de traiter une intoxication (irréversible)
Voie sous-cutanée : Injection dans l’hypoderme
- 1 seule barrière à franchir (l’endothélium des capillaires)
- Absorption plus rapide que voie orale, mais plus lente que i.v. ou i.m.
- Vitesse d’absorption varie selon: surface d’absorption et débit sanguin local
- Pas recommandé avec substances irritantes
- Plus grand danger d'infection
- Voie habituelle d’administration des insulines, des héparines, ainsi que de la morphine, des barbituriques, des anxiolytiques et des antinauséeux
Voie intramusculaire : Injection directe dans le muscle
- 1 seule barrière à franchir ⇒ endothélium des capillaires.
- Absorption plus rapide que voies orale et sous-cutanée. Fortement ↑ par l’exercice
- Permet d’injecter de plus grands volumes que l'administration sous-cutanée.
- Moins sensible aux substances irritantes que l'administration sous-cutanée.
- Permet l’administration de solutions huileuses qui procurent des effets durant des semaines (antipsychotiques dépôts).
- Contraintes : volume, douleur, stérilité.
Voie intrarachidienne (intrathécale ou spinale)
Injection dans le LCR ( au niveau lombaire). Voie utilisée pour des anesthésies du bassin et des membres inférieurs, pour le traitement des douleurs chroniques, spasticité et cancers.
Voie épidurale ou péridurale
Injection dans l’espace péridurale. Souvent utilisée pour injecter des anesthésiques lors de l’accouchement.
Voie intra-articulaire
Injection au niveau d'une articulation (épaule, genou,...) ⇒ infiltration. Administration d’anti-inflammatoires, corticoïdes, anesthésiques...
Voie intra-cardiaque
Injection dans le muscle cardiaque. Utilisée en cas d’urgence pour l’injection d’adrénaline.
Voie intra-péritonéale
Utilisée pour la dialyse péritonéale. L’injection se fait entre la paroi abdominale et la séreuse.
Voie intra-pleurale
L’administration se fait dans l’espace pleural droit ou gauche (i.e. entre plèvre pariétale et plèvre viscérale).
Facteurs influençant l’absorption
Facteurs liés à l’individu:
- pH digestif
- Vidange gastrique et motilité intestinale
- L’alimentation (estomac vide ou plein, type d’aliment ⇒ ∅, ↑, ↓, retarder)
- Prise associée de Rx (ex.: morphine)
- L’âge du sujet (pH et fonctions hépatiques varient en fonction de l’âge)
- Maladies gastro-intestinales (temps de vidange gastrique, péristaltisme intestinal, pH gastrique, sécrétion des enzymes digestives)
- Facteurs génétiques
Facteurs liés au médicament:
- Forme pharmaceutique
- Voie d’administration
- Propriétés physico-chimiques (Stabilité, liposolubilité, taille, degré d’ionisation)
Facteurs liés à la flore intestinale
Les bactéries présentent dans l’intestin peuvent métaboliser un certain nombre de Rx et ainsi modifier la biodisponibilité
Biodisponibilité des médicaments
mesure du degré/vitesse d’absorption d’un médicament.
- fraction de la dose administrée de Rx qui atteint la circulation systémique sous forme inchangée et la vitesse à laquelle cela se produit
- estimée en mesurant la concentration plasmatique du Rx à différents temps atteint sous forme intacte la circulation systémique.
- Elle est influencée par :
- Dose
- Voie d'administration
- Processus d’élimination pré-systémiques: Lumière intestinale (sucs gastriques, acidité et flore bactérienne), Entérocytes et le Foie
Biodisponibilité absolue : Comparaison de l’aire sous la courbe (ASC) d’un PA administré par voie i.v. avec celle obtenue pour une même dose de ce même PA administré par une autre voie. FPO= (ASCPO/ASCiv) x 100
Biodiponibilité relative : Comparaison entre elles 2 formes pharmaceutiques différentes d’un même PA administrées à une même dose et par une même voie (autre que i.v.). La forme pharmaceutique de référence « A » correspond à celle commercialisée depuis longtemps et habituellement utilisée, alors que la forme « à tester » « B » correspond à une nouvelle forme pharmaceutique du même PA contenu dans la forme de référence
Phase Pharmacocinétique
Absorption d’un médicament
Passage du site d’administration à la circulation sanguine via un passage transmembranaire
MÉCANISME PASSIF
Diffusion simple : Passif, selon le gradient de concentration, vitesse influencée par facteurs
- Concentration du Rx (gradient est la force de mouvement)
- Température (vitesse augmente avec T°C)
- Dimension des molécules (petites diffusent plus rapidement)
- Surface membranaire (vitesse augmente lorsque la surface augmente)
- Liposolubilité (plus un Rx est liposoluble, plus il diffuse vite)
- Charge électrique ou degré d’ionisation (neutre traverse plus facilement que chargée)
- L’influence du pH (Eg. Une base faible dans un milieu acide tel que l'estomac va capter un H+ et ainsi devenir chargée, l'empêchant de traverser les membranes.)
- La plupart des médicaments sont des acides ou bases faibles
Diffusion facilitée : Passif, selon le gradient de concentration, vitesse influencée par les mêmes facteurs que la diffusion simple en plus des transporteurs
- Liaison saturable (a une vitesse de transport maximale), réversible, peut être sélective, spécifique et être l’objet d’une compétition. Ne modifie ni la molécule transportée, ni le transporteur.La vitesse de diffusion dépend de l’affinité du Rx pour transporteur et est limitée par la disponibilité des sites de liaison.
- Les molécules non liposolubles de petite taille peuvent emprunter des canaux transmembranaires
Filtration
- Passage de liquides et de petites molécules au travers une membrane poreuse
- La dimension moléculaire des particules filtrées est un facteur important
- Processus physique qui dépend du gradient de pression. La vitesse y est proportionnelle
- Rôle important au niveau des capillaires (reins)
MÉCANISME ACTIF
Permet à la cellule de transporter des substances en absence ou contre un gradient
- Participation d’un transporteur membranaire
- Requiert un de l’énergie
- La vitesse de transport dépend de l’affinité du Rx pour le transporteur et est limitée par la disponibilité des sites de liaisons
- Sélectif, spécifique, saturable et compétitif
- Bonne vitesse de diffusion malgré faible liposolubilité ou fort degré d’ionisation
Pinocytose peu de Rx
Invagination local autour de minuscules gouttelettes de liquide extracellulaire. Formation de vésicule par «pincement». (Eg. transport de vitamines liposolubles A,D,E,K)
Phagocytose peu de Rx
Endocytose d’une particules grosse et solide (protéine, œuf de parasite, amidon, bactérie). Formation d'un «phagosome». Requiert de l’énergie
Endocytose par récepteurs interposés
Endocytose spécifique de macromolécules. Récepteurs internalisés dans une vésicule. (Eg. enzymes, LDL, vitamine, anticorps, certains Rx)
