Utilisateur:Antoine Mercier-Linteau/Brouillons/Arythmies cardiaques
| Classe de maladie | |
| Caractéristiques | |
|---|---|
| Signes | Signe clinique |
| Symptômes |
Symptôme |
| Étiologies |
Auriculaire, Jonction AV, Ventriculaire, Cardiomyopathie obstructive hypertrophique, Infactus du myocarde, Troubles ioniques, HAG, HVG, Intoxication (approche clinique) |
| Informations | |
| Wikidata ID | Q189331 |
| Spécialité | Cardiologie |
|
| |
L'arythmie est un rythme cardiaque anormal. Les arythmies peuvent être classées en fonction de divers critères. La manière la plus courante de les classer est basée sur le taux de conduction en tant que bradyarythmie avec une fréquence cardiaque inférieure à 60 battements par minute (bpm) et tachyarythmie avec une fréquence cardiaque supérieure à 100 bpm.[1]
Épidémiologie
La prévalence des arythmies devrait être de 1,5% à 5% dans la population générale, la fibrillation auriculaire étant la plus courante.[2] Les arythmies peuvent ou non produire des symptômes et peuvent être paroxystiques, entraînant des difficultés à estimer la prévalence réelle. La présence générale d'arythmie est associée à une morbidité et une mortalité plus élevées. [1]
Étiologies
Les étiologies des arythmies sont très variées. Les principales étant:
- infactus du myocarde
- intoxications
- troubles ioniques
- Anomalies structurelles du coeur:
Maladies
Tachyarythmies
La tachyarythmie est définie comme un rythme anormal avec une fréquence cardiaque ventriculaire de 100 battements par minute ou plus. Il peut être classé en fonction de l'origine de l'arythmie dans:
| Origine | QRS | Liste |
|---|---|---|
| Tachycardie supraventriculaire (TSV): Arythmie provenant du dessus du nœud AV (d'origine auriculaire ou d'origine de jonction AV). | Fin (< 120ms) |
|
| Tachycardie ventriculaire (TV): L'origine de l'arythmie se situe sous le nœud AV. | Large ( > 120ms) |
|
- uriculaire (SANRT)
- Fibrillation auriculaire (complexes QRS irréguliers) [1]
-La tachycardie complexe QRS large (QRS ≥120 millisecondes) est classée comme tachycardie ventriculaire monomorphe, tachycardie ventriculaire polymorphe ou fibrillation ventriculaire.[1]
Bradyarithmies
- Bloc AVs[1]
- Bloc AV du 1er degré
- Bloc AV du 2e degré type 1 (Wenckeback)
- Bloc AV du 2e degré type 2 (Mobitz 2)
- Bloc AV du 3e degré (complet)
- Rythme jonctionnel ou ventriculaire
Mixtes
- Maladie du sinus
Physiopathologie
Le seul rythme cardiaque normal est un rythme sinusal normal.. Dans ce rythme, une impulsion est générée dans le nœud sino-auriculaire (SA), qui est conduite et ralentie en passant par le nœud auriculo-ventriculaire (AV). Il est ensuite conduit à travers le faisceau de His, vers les branches du faisceau gauche et droit, et finalement dans les fibres de Purkinje. Tout écart par rapport à cette voie de conduction entraîne une arythmie.[1]
Rythme normal

- Foyer d’automaticité :
- Foyer capable d’émettre une activité pacemaker à un rythme régulier
- Noeud sinusal (SA) : principal du coeur
- Il existe plusieurs autres foyers d’automaticité plus bas dans le coeur qui sont essentiels s’il y a une disparition complète de toute activité pacemaker plus haut
- Dépolarisation du coeur :
- 1. Noeud SA engendre un rythme sinusal régulier qui détermine la FC
- C’est son automaticité qui détermine la cadence régulière de dépolarisation pour assurer l’activité pacemake
- 2. Onde de dépolarisation se propage aux O
- Système de conduction atriale contient :
- 3 faisceaux internodaux (antérieur, moyen, postérieur) dans l’OD
- 1 faisceau de conduction qui innterve l’OGàfaisceau de Bachmann
- Système de conduction atriale contient :
- 3. Onde de dépolarisation atteint le noeud AV et est ralentie
- Extrémité proximale du noeud AV n’a pas de foyer d’automaticité, mais le reste oui
- 4. Onde de dépolarisation chemine rapidement dans le faisceau de His (ses branches et leurs subdivisions) et par les filaments terminaux des fibres de Purkinje pour distribuer la dépolarisation aux V
- 1. Noeud SA engendre un rythme sinusal régulier qui détermine la FC
- L’entraînement par le noeud SA :
- 3 niveaux de foyers d’automaticité peuvent prendre en charge une responsabilité pacemaker de réserve en cas d’échec de l’activité d’entraînement :
- Atrial
- Jonctionnel
- Ventriculaire (lorsque les V donnent le pacing → QRS est plus large car les cellules se dépolarisent difficilement une à une et non par les fibres → c’est plus long)
- 3 niveaux de foyers d’automaticité peuvent prendre en charge une responsabilité pacemaker de réserve en cas d’échec de l’activité d’entraînement :
Échappement
- Échappement : réponse d’un foyer automatique à une pause dans l’activité pacemaker
- Rythme d’échappement : un foyer automatique échappe à la suppression par entraînement rapide pour décharger à sa fréquence intrinsèque
- Rythme d’échappement atrial / jonctionnel / ventriculaire
- Battement d’échappement : un foyer automatique échappe transitoirement à la suppression par entraînement rapide pour n’émettre qu’un influx
- Battement d’échappement atrial / jonctionnel / ventriculaire
Arythmie sinusale
- Modifications de l’entraînement sinusal à peine détectable liées aux phases respiratoires (causées par le SNA)
- Inspiration → augmentation FC
- Expiration → diminution FC
Trouble de conduction
- Penser automatiquement è un trouble de conduction si :
- QRS > 120 msec
- Lorsque le tissu cardiaque est sainàdépolarisation explosive
- Lorsque le tissu cardiaque est maladeàdépolarisation se fait moins bienà QRS s’élargit
- Déviation axiale droite ou gauche
- QRS > 120 msec
- Si QRS est large mais ne rencontre pas les critères diagnostiques pour un trouble de conductionàtrouble de conduction interventriculaire non spécifique
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
|
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
Examens paracliniques
Chez les patients suspectés d'arythmies[1]:
- ECG: la première étape et permettra généralement de poser le diagnostic
- Holter: en cas d'arythmie paroxystique (enregistrement en continue)
Approche clinique
Important à rechercher :
- Complexes large OU fins
- Vitesse
- Régularité
- Présence d’ondes P / activité auriculaire organisée (IMPORTANT)
- Dérivations les plus importantes à regarder : D2 et V1
Diagnostic différentiel
- Attaque de panique
- Tachycardie sinusale
- Bradycardie sinusale
- Mouvements du patients lors de l'ECG (ou de la réanimation)
La tachycardie peut être objectivé lors de la prise du pouls manuelle, avec un moniteur cardiaque ou sur un ECG.
Tachycardie à QRS fins

Tachycardie sinusale
- Tachycardie qui origine du noeud sinusal
- Réactionnel à un besoin métabolique accru : fièvre, douleur, effort, anxiété, anémie, hypovolémie, acidose, etc.
- ECG:
- Tachycardie rarement > 180
- Ondes P + en D1, D2, D3, aVF (activité auriculaire organisée)
- P: QRS → 1:1
Flutter auriculaire 2 :1

- Activation incessante de l’oreillette par un influx qui tourne en boucle (tachycardie atriale par macroréentrée)
- 2 :1 signifie :
- Noeud AV (dont le rôle est de freiner les rythmes dangereux des O) laisse passer 1 dépolarisation atriale vers les ventricules sur 2
- Ratile plus fréquent
- ECG:
- FC : 150 (mais rythme des O : 300)
- Activité auriculaire sous forme d’ondes F
- Onde F: Onde P en «dent de scie»
- 2 ondes F pour 1 QRS (mais si le noeud AV bloque plus de dépolarisations atriales → plus d’ondes F avant 1 QRS)
- Intervalle RR constant
- On peut effectuer une manoeuvre vagale (ex : massage du sinus carotidien) qui majore les influx parasympathiques au coeur pour augmenter la réfractivité du noeud AVàce qui diminuera le nb. de dépolarisations qui se rendent aux ventricules
- AINSI : on va voir plus d’ondes F avant 1 QRS
- Aide au diagnostic
Réentrée nodale


- Malformation cardiaque (dualité nodale) :
- Patient naît avec 2 voies dans le noeud AV
- Voie rapide → conduit rapidement, longue période réfractaire
- Voie lente →conduit lentement, courte période réfractaire
- 2 mécanismes :
- Slow → fast (celui qu’on étudie)
- Fast → slow (bcp plus rare)
- Slow → Fast : lorsqu’une extrasystole arrive dans le bon timing (lorsque la voie rapide est en période réfractaire mais pas la voie lente) :
- Elle est bloquée dans la voie rapide (celle en période réfractaire)
- Elle descend dans la voie lente
- Puisque cette voie laisse passer l’influx très lentementàla voie rapide a le temps de sortir de sa période réfractaire et de permettre le passage de l’influx
- AINSI : influx remonte de façon rétrograde vers les ce qui donne une onde P rétrograde proche du QRS Ø Elle dépolarise les V
- Plus fréquent chez la femme
- Patient naît avec 2 voies dans le noeud AV
- 3 critères essentiels à la réentrée :
- 2 voies de conduction
- Bloc unidirectionnel transitoire
- Extra-systole bien timé
- ECG:
- Rythme régulier
- Tachycardie rapide (180)
- Ondes P variables
- Ondes P rétrogrades lors de la dépolarisation rétrograde par voie rapide (très proches du QRS) :
- Pseudonde S en D2
- Pseudonde R’ en V1

Faisceau accessoire
- Malformation cardiaque :
- Petite brèche dans l’anneau tricuspidien → faisceau accessoire à cet endroit
- Conditions N :
- Faisceau accessoire ne conduit pas de façon antérograde (vers V) → tout passe par le noeud AV
- Extrasystole bien timé :
- Elle descend par le noeud AV et dépolarise les V par le réseau His-Purkinje (QRS fin)
- Elle revient buter contre l’anneau qui permet la présence du faisceau accessoire et dépolarise les de façon rétrograde → onde P rétrograde éloignée du QRS
- Onde P est éloignée du QRS car contrairement à la réentrée nodale (petite boucle dans le noeud AV) → l’influx doit dépolariser les V (longue boucle) avant de dépolariser les O
- 3 critères essentiels à la réentrée doivent aussi être présents
- Début « sec » de la tachycardie (palpitations)
- ECG:
- Tachycardie rapide (souvent 180 bpm)
- Rythme régulier
- Onde P rétrograde visible à distance du QRS (> 70 msec)
Tachycardie auriculaire
- Tachycardie auriculaire ectopique (paroxystique) :
- Souvent appelée tachycardie supraventriculaire paroxystique (TSVP)
- Dépolarisation soudaine d’un pacemaker auriculaire ectopique très irritable
- Ondes P ne proviennent plus du noeud sinusal
- On observe rarement le début de cette arythmie (alors important de se familiariser avec son apparence)
- ECG :
- Rythme régulier
- Onde P de morphologie inhabituelle (mais morphologie constante dans toutes les dérivations)
- Morphologie peut ressembler à une onde P sinusale si le foyer ectopique est près du noeud sinusal
- Tachycardie auriculaire multifocale :
- Dépolarisation de plusieurs pacemakers (≥ 3) auriculaires à leur propre rythme (un à la fois)
- Ondes P ne proviennent pas du noeud sinusalàchaque pacemaker donne une onde P de morphologie différente
- Souvent retrouvé chez les patients MPOC
- Même phénomène mais à une FC normale (entre 60 et 100) se nomme : wandering atrial pacemaker (pacemaker variable)
- ECG :
- Ondes P de morphologie inhabituelle → ≥ 3 ondes P de morphologie différente (ondes P’)
- ≥ 3 intervalles PR différents
- Rythme ventriculaire (QRS) irrégulièrement irrégulier
- Intervalles RR variables
Fibrillation auriculaire
Vidéo explicatif sur la fibrillation auriculaire
- Décharge rapide continue par de multiples foyers atriaux (en même temps)
- Aucun influx unique ne dépolarise la totalité de l’oreillette
- Une dépolarisation atriale occasionnelle (aléatoire) atteint le noeud AV pour être conduite vers les ventricules
- Lorsque le rythme est irrégulièrement irrégulier : 9 fois sur 10 c’est de la FA
- ECG:
- Pas d’ondes P → activité auriculaire désorganisée et chaotique
- Rythme ventriculaire (QRS) irrégulièrement irrégulier
- Intervalles RR variables et aléatoires

Tachycardies à QRS larges
Tachycardie ventriculaire
Vidéo explicatif sur la tachycardie ventriculaire par réentrée
- Si incertain du dx et patient présente moindrement d’instabilité hémodynamique → assumer que c’est une TV jusqu’à preuve du contraire (particulièrement si cardiopathie sous-jacente)
- On ne veut pas manquer une TV car plein de graves conséquences
- Chercher des trouvailles spécifiques à TV :
- Dissociation AV
- Aucun influx des transmis aux V car les V fonctionnent tout seul
- Coexistence d’un rythme auriculaire et ventriculaire sans relation
- Ondes A canons a/n de la jugulaire : OD pousse le sang sur une valve tricuspide fermée car elle ne communique pas avec les Vàcrée une onde de pression dans la veine jugulaire
- ECG : ondes P régulières (intervalle PP régulier) qui marchent à travers les QRS et qui sont complètement indépendantes des QRS
- Plus facile à voir sur la bande de rythme
- Capture :
- Lorsque le timing est parfait → onde P arrive au moment où le noeud AV est ouvert à un influx de dépolarisation supraventriculaire → induit un QRS fin
- Fusion
- Capture partielle du ventricule
- Influx supraventriculaire arrive en même temps que le ventricule se dépolarise par l’influx de la TV → complexe QRS résulte de la fusion de la dépolarisation ventriculaire indépendant ET de la dépolarisation ventriculaire induite par l’onde P
- QRS intermédiaire
- Dissociation AV
- Souvent causé par des réentrées sur des cicatrices
- ECG:
- Absence de P
- Rythme régulier
- Trouvailles spécifiques à TV :
- Dissociation AV
- Capture
- Fusion
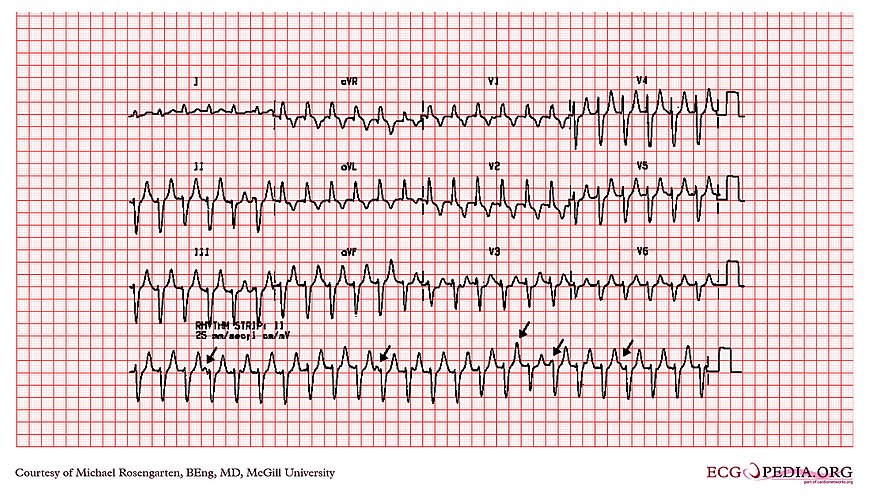
Faisceau accessoire


- Faisceau accessoire = faisceau de Kent
- Ce faisceau peut court-circuiter le retard (habituel) de la conduction ventriculaire dans le noeud AV
- Il y a donc une dépolarisation prématurée (pré-excitation) d’une partie des V juste avant le début de la dépolarisation N → apparition onde delta
- Condition sérieuse qui peut mener à des arythmies malignes
- ECG :
- Base du QRS large et haut fin (fusion entre la dépolarisation par le faisceau de Kent et celle par le noeud AV)
- Onde delta
- Intervalle PR court
|
Vidéo explicatif sur le syndrome de Wolff-Parkinson-White |
 |
Tachycarythmies ventriculaires

Torsade de pointes
- TV polymorphe
- QRS varie en amplitude, axe et durée
- Peut dégénérer en FV
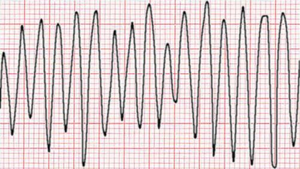
Flutter ventriculaire
- Tachycardie ventriculaire extrêmement rapide (200-300)
- Impossible de discerner QRS / segment ST / onde P
- Battements sont si rapides que les ondes empiètent les unes sur les autres avec un patron sinusoïdal à l’ECG

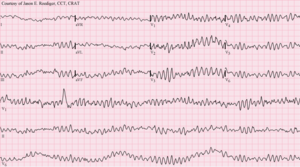
Fibrillation ventriculaire
- Absence de P
- QRS : anarchie totale
- Une multitude de pacemajers ventriculaires se dépolarisent en même temps dans une activité non-cooronnée
- Rythme irrégulier
- Arythmie fatale en quelques instants à précurseur de l’asystolie
|
Vidéo explicatif sur la fibrillation ventriculaire |
 |
Etiologie
| Pathologie | Facteurs discriminants |
|---|---|
| Cardiaque | |
| auriculaire |
|
| jonction AV |
|
| ventriculaire |
|
| Autre | |
La tachycardie réactionnelle provient du noeud sinusal et est une réponse normal à un stimuli extérieur au coeur. Lorsque la tachycardie est en elle même pathologique, ses causes peuvent être multiples, en voici quelques exemples:
| QRS fins
< 110 ms |
QRS large
>120 ms |
|---|---|
|
Tableaux comparatifs

| tachycardie sinusale | TSV | |
|---|---|---|
| rythme cardiaque | Régulier
variabilité normale selon l'activité ou le stress |
Rythme TRÈS (TROP) régulier
pas ou très peu de variabilité |
| onde P | Présente et normale | Absente |
| intervalle PR | Constant, durée normale | Absent |
| QRS | Étroit | Étroit |
| FA | Flutter | |
|---|---|---|
| rythme cardiaque | Irrégulièrement irrégulier | Régulier |
| Onde "auriculaire" | Onde P absente
Parfois ondes F (fibrillation) |
Onde F en dent de scie
(environs 300/min) |
| Ratide conduction AV | Aucun / irrégulier | Présent
2:1 = 150 bpm 3:1 = 100 bpm 4:1 = 75 bpm |
| intervalle R-R | Variable | Constant |
| QRS | Étroit | Étroit |
Traitement
La première étape du traitement passe par l'ABCD:
- Garder les voies respiratoires ouvertes
- O2 (s'il y a hypoxémie)
- Moniteur afin d'identifier le rythme, la pression sanguine et l'oxygénation
Par la suite, il faut déterminer si le patient est stable hémodynamiquement:
- Hypotension?
- Altération de l'état de conscience
- Signes de choc
- DRS
- Insuffisance cardiaque
Les arythmies entraînant un compromis hémodynamique seront traitées beaucoup plus aggressivement.
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Les complications:
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Signification clinique
Syndromes de tachycardie supraventriculaire[3][4][1]
Ce sont généralement des tachycardies complexes étroites avec une largeur de QRS inférieure à 3 mm ou 120 millisecondes sur la bande d'électrocardiogramme. La tachycardie supraventriculaire est en outre classée en tachycardie auriculo-ventriculaire réciproque, tachycardie auriculo-ventriculaire réentrante nodale et tachycardie auriculaire en fonction du mécanisme de la tachycardie. [1]
I. Tachycardie auriculo-ventriculaire alternative (AVRT): Comme trouvé dans le syndrome de Wolff-Parkinson-White (la présence d'une onde delta sans arythmie ne nécessite pas d'investigation ni de traitement) .[1]
Mécanisme: Voie accessoire présente à l'extérieur du nœud AV-Bundle de Kent. Il peut être classé en: [1]
- Antidromique: Conduction le long de la voie accessoire et jusqu'au nœud AV conduisant à la formation d'une onde delta.
- Orthodromique: Conduction vers le bas du nœud AV dans une voie accessoire sans onde delta.[1]
Signes et symptômes: palpitations, essoufflement ou syncope. [1]
Résultats de l'électrocardiogramme: Une montée floue du QRS, onde delta, peut donner une impression du vaste complexe QRS. [1]
Prise en charge: Amiodarone ou procaïnamide. En cas d'échec, l'étape suivante est la cardioversion synchronisée.[1]
Thérapie définitive: Ablation de la voie accessoire. [1]
II. Tachycardie auriculo-ventriculaire réentrante nodale (AVNRT) [1]
Mécanisme: Fibres lentes et rapides présentes dans le nœud AV et le tissu péri-nodal conduisant à une ré-entrée.[1]
Signes et symptômes: tachycardie soudaine, palpitations, essoufflement, oppression thoracique, ou syncope.[1]
Résultats de l'ECG: Tachycardie complexe étroite avec des ondes P cachées dans des ondes T. La fréquence cardiaque est comprise entre 150 et 160 bpm. [1]
Gestion: [1]
Étape 1: Massage carotidien / manœuvre de Valsalva [1]
Étape 2: Adénosine[1]
Étape 3: Cardioversion[1]
Étape 4: Ablation ou traitement suppressif chronique avec des bêtabloquants et des inhibiteurs calciques tels que le diltiazem / vérapamil.[1]
III. Fibrillation auriculaire: C'est l'arythmie la plus courante aux États-Unis. Elle affecte plus de 20% de la population générale à un moment de leur vie.[5] Il existe cinq types en fonction de sa durée: [6][1]
- Nouveau-apparition
- Paroxystique: auto-terminé ou intermittent
- Persistant: ne parvient pas à s'auto-terminer dans les 7 jours et nécessite des traitements (cardioversion médicale ou électrique)
- Persistant de longue date: dure ≥ 1 an
- Permanent: persistant pendant ≥ 1 an malgré le traitement [1]
Mécanisme: Ondelettes réentrantes multiples dues à une ectopie auriculaire des fibres musculaires près de la partie proximale de la veine pulmonaire.[1]
Signes et symptômes: il peut être asymptomatique ou provoquer des symptômes tels que des palpitations, un essoufflement, un pouls irrégulier irrégulier ou même une hypotension.[1]
Résultats de l'électrocardiogramme: Tachycardie complexe étroite irrégulièrement irrégulière sans ondes P discernables. [1]
Prise en charge: La stratégie de prise en charge de la fibrillation auriculaire peut être classée en contrôle de la fréquence ou contrôle du rythme. La décision d'utiliser un contrôle de la fréquence ou une stratégie de contrôle du rythme dépend de la stabilité hémodynamique, de la candidature à l'ablation et de la présence de comorbidités. Les patients atteints de fibrillation auriculaire présentent un risque accru d'accident vasculaire cérébral ischémique-embolique, et les recommandations d'anticoagulation sont basées sur le score CHA2DS2VaSc.[1]
Le score CHA2DS2VaSc est déterminé par la présence des facteurs suivants: Insuffisance cardiaque congestive (ICC) avec fraction d'éjection (FE) inférieure à 40%, hypertension, âge> 65 ans, diabète sucré, antécédents d'AVC (non hémorragique) ou ischémique transitoire attaque (AIT), maladie vasculaire (maladie vasculaire périphérique - PVD), âge> 75 ans, sexe féminin. Chaque facteur ajoute un point au score, sauf pour un historique d'AVC / TIA, qui ajoute 2 points. [1]
- Si le score est de 0: pas d'anticoagulation ni d'aspirine sur la base d'une évaluation individuelle
- Si le score est de 1: Aspirine ou anticoagulation basée sur une évaluation individuelle.
- Si le score est égal ou supérieur à 2: l'anticoagulation est recommandée si le risque de saignement n'est pas élevé. [1]
Stratégie de contrôle de la fréquence: l'objectif de fréquence cardiaque est <110 bpm chez les patients atteints de fibrillation auriculaire chronique. Il peut être réalisé avec des bêtabloquants ou des inhibiteurs calciques. La digoxine est généralement utilisée comme traitement adjuvant chez un patient ayant des difficultés à contrôler la fréquence ou chez les patients insuffisants cardiaques.
Stratégie de cardioversion: La cardioversion est préférée chez les patients hémodynamiquement instables ou en cas d'échec du contrôle de la fréquence. Elle est également préférée chez un patient jeune sans autres comorbidités. La cardioversion peut être effectuée dans les 36 heures suivant le début de la fibrillation auriculaire, mais si la présentation est retardée ou est de durée inconnue, l'absence de thrombus doit être confirmée par une échocardiographie transoesophagienne (ETO). Si un thrombus est présent à l'échocardiogramme, le patient aura besoin d'une anticoagulation pendant au moins trois semaines avant de pouvoir effectuer une cardioversion. Le patient doit être sous anticoagulation pendant au moins quatre semaines après la cardioversion. Diverses modalités sont disponibles pour la thérapie de cardioversion et comprennent la cardioversion électrique synchronisée ou la cardioversion chimique avec des médicaments tels que la flécaïnide, la propafénone, l'amiodarone ou la dronédarone. La procédure de labyrinthe est généralement réservée au patient subissant une autre chirurgie cardiaque.[1]
Mécanisme: Circuit réentrant généralement autour de l'anneau tricuspide dans l'oreillette droite. [1]
Signes et symptômes: Peut être asymptomatique ou provoquer des palpitations, un essoufflement ou une hypotension. [1]
Résultats de l'électrocardiogramme: tachycardie régulière avec apparence en dents de scie de l'onde P avec un degré variable de bloc AV.[1]
Prise en charge: les objectifs généraux incluent le contrôle de la fréquence ventriculaire avec des agents bloquants AV (bêtabloquants ou inhibiteurs calciques), mais la restauration du rythme sinusal par cardioversion ou ablation est préférable. [1]
- Tachycardie auriculaire multifocale (MAT) [1]
Mécanisme: multiples foyers auriculaires automatiques dus à une augmentation du tonus sympathique secondaire à diverses causes, y compris l'hypoxémie (bronchopneumopathie chronique obstructive (BPCO) ou l'utilisation de stimulants.) [1]
Signes et symptômes: généralement asymptomatiques. Les patients présenteront des symptômes de la maladie sous-jacente, tels que la dyspnée.[1]
Résultats de l'électrocardiogramme: trois morphologies d'onde P ou plus avec différents intervalles PR. [1]
Prise en charge: Oxygénothérapie en cas d'hypoxémie et traitement de la cause sous-jacente.[1]
Cas réfractaires: Contrôle de la fréquence avec des inhibiteurs calciques comme premier choix dans le cadre de la BPCO suivi des bêta-bloquants.
Mécanisme: Rythme provenant du nœud AV. [1]
Facteurs de risque: post-chirurgie cardiaque, ischémie myocardique (ou pendant la reperfusion) ou toxicité de la digoxine.[1]
Signes et symptômes: généralement bien tolérés et asymptomatiques. [1]
Résultats de l'électrocardiogramme: Onde P inversée dans la dérivation 2 avec des ondes PR courtes ou sans P avec un complexe étroit.[1]
Prise en charge: Traitez la cause sous-jacente. [1]
IV. Tachycardie ventriculaire: l'origine est en dessous du nœud AV. C'est la principale cause de mort subite cardiaque aux États-Unis. [1]
a) Tachycardie ventriculaire non soutenue: [9] Lorsque le rythme ventriculaire rapide s'arrête de lui-même dans les 30 secondes [1]
Mécanisme: Channelopathies secondaires à une anomalie structurelle, des perturbations électrolytiques, un déséquilibre métabolique et l'effet des médicaments pro-arythmiques [1]
Facteurs de risque: cardiopathie structurelle ou ischémique. [1]
Signes et symptômes: asymptomatiques ou palpitations. [1]
Résultats de l'électrocardiogramme: Complexe large monomorphe avec plus de trois battements d'affilée mais dure moins de trois secondes.[1]
Prise en charge: Défibrillateur cardioverter implantable (ICD) et / ou thérapie médicale.[1]
b) Tachycardie ventriculaire soutenue [1]
Mécanisme: Présence de fibres endommagées dans les cardiopathies ischémiques conduisant à la ré-entrée du courant. Certains patients n'ont pas de cardiopathie structurelle. Environ 10% des cas sont idiopathiques.[1]
Facteurs de risque: cardiopathie structurelle et post-infarctus du myocarde. [1]
Signes et symptômes: palpitations, hypotension ou syncope. [1]
Résultats de l'électrocardiogramme: tachycardie à complexe large monomorphe.[1]
Prise en charge: lidocaïne intraveineuse, amiodarone ou procaïnamide. L'ablation par cathéter est également une option. [1]
c) Fibrillation ventriculaire [1]
Mécanisme: Présence de fibres endommagées dans une cardiopathie ischémique conduisant à une rentrée de courant conduisant à une excitation désorganisée à haute fréquence. Les patients atteints de cardiomyopathies peuvent présenter une fibrillation ventriculaire en raison d'une augmentation de la pression diastolique, de la tension de la paroi ou de la présence de canaux anormaux dans les fibres ventriculaires. [1]
Facteurs de risque: cardiopathie structurelle et post-infarctus du myocarde. [1]
Signes et symptômes: Syncope et mort si non traitée immédiatement. [1]
Résultats de l'électrocardiogramme: ondes fibrillatoires polymorphes [1]
Prise en charge: cardioversion non synchronisée suivie d'amiodarone.[1]
d) Torsades De Pointes: [1]
Mécanisme: Il est généralement précipité par une contraction ventriculaire prématurée conduisant au «phénomène R sur T». [1]
Facteurs de risque: QTc long congénital avec hypokaliémie et hypomagnésémie. [1]
Signes et symptômes: Syncope et mort si non traitée immédiatement. [1]
Résultats de l'électrocardiogramme: Tachycardie polymorphe à complexe large avec une fréquence cardiaque> 300 bpm.[1]
Prise en charge: Magnésium ou isoprotérénol intraveineux, qui augmente la fréquence cardiaque et diminue la durée de l'intervalle QT. Évitez l'hypokaliémie et l'hypomagnésémie. Traitement chronique par des bêtabloquants chez les patients atteints du syndrome du QT long.[1]
3. Bradyarythmie: [10][11] La bradyarythmie est définie comme une fréquence cardiaque inférieure à 60 battements par minute (bpm) et comprend plusieurs troubles du rythme, y compris les blocages auriculoventriculaires (A-V) et les troubles du nœud sinusal.
Bradycardie sinusale[1]
Mécanisme: augmentation du tonus vagal. Cela peut être physiologique chez les athlètes. [1]
Signes et symptômes: généralement asymptomatiques. Cela peut entraîner une orthostase ou des étourdissements s'ils sont pathologiques.[1]
Résultats de l'électrocardiogramme: rythme sinusal avec une onde P verticale en dérivation II et biphasique en V1.[1]
Prise en charge: Aucun traitement n'est requis sauf pathologique avec une augmentation de la fréquence cardiaque inadéquate avec le test d'élévation des jambes Traiter avec de l'isoprotérénol ou un stimulateur cardiaque si aucun soulagement. [1]
Blocs auriculo-ventriculaires[1]
Mécanisme: Les impulsions auriculaires sont conduites avec un retard ou pas du tout lorsqu'une impulsion électrique atteint un tissu qui n'est pas excitable ou qui se trouve dans une période réfractaire.[1]
a) Bloc AV du premier degré: causé par une augmentation du tonus vagal ou une altération de la conduction ou en raison de médicaments.
Signes et symptômes: Généralement asymptomatiques, mais peuvent provoquer des étourdissements.[1]
Résultats de l'électrocardiogramme: l'intervalle PR est supérieur à 200 millisecondes. [1]
Gestion: Généralement, pas besoin de traiter. [1]
b) Bloc AV du deuxième degré: il est ensuite classé dans le bloc Mobitz I, où il y a une prolongation progressive de l'intervalle PR suivi d'un battement sauté, et le bloc Mobitz II, où il y a un complexe QRS largué au hasard sur un électrocardiogramme.[1]
Signes et symptômes: peuvent être asymptomatiques, étourdissements, palpitations, faiblesse, syncope.[1]
Résultats de l'électrocardiogramme: Mobitz de type I montre une prolongation progressive de l'intervalle PR suivi d'un complexe QRS abandonné ou d'un battement perdu. Mobitz type II a largué des complexes QRS de manière aléatoire.[1]
Prise en charge: le stimulateur cardiaque est indiqué dans Mobitz I symptomatique et dans tous les blocs cardiaques Mobitz II.
c) Troisième degré ou bloc AV complet [1]
Mécanisme: absence de conduction de l'impulsion auriculaire vers le ventricule conduisant à des contractions indépendantes.[1]
Signes et symptômes: bradycardie profonde, hypotension et peut entraîner une asystole et un arrêt cardiaque.
Résultats de l'ECG: La bradycardie, les ondes P se produisent indépendamment du QRS et du QRS large pour le rythme ventriculaire.
Gestion: placement du stimulateur cardiaque. [1]
Dysfonction du nœud sinusal [1]
Mécanisme: Sénescence du nœud SA, un événement ischémique impliquant le nœud SA conduisant à la génération d'impulsions à un rythme plus lent.
a) Pause sinusale: lorsque le nœud SA a retardé la génération d'impulsion. [1]
b) Sinus Arrest: échec de la génération d'impulsion. [1]
c) Bloc de sortie nodal SA: échec de la transmission d'impulsion. [1]
Signes et symptômes: bradycardie, étourdissements, palpitations ou syncope.[1]
Résultats de l'électrocardiogramme: onde P ne provenant pas d'un taux déterminé avec régularité [1]
Prise en charge: les patients symptomatiques nécessitent la mise en place d'un stimulateur cardiaque.
Références
- Cette page a été modifiée ou créée le 2020/10/19 à partir de Arrhythmias (StatPearls / Arrhythmias (2020/06/25)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32644349 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 1,39 1,40 1,41 1,42 1,43 1,44 1,45 1,46 1,47 1,48 1,49 1,50 1,51 1,52 1,53 1,54 1,55 1,56 1,57 1,58 1,59 1,60 1,61 1,62 1,63 1,64 1,65 1,66 1,67 1,68 1,69 1,70 1,71 1,72 1,73 1,74 1,75 1,76 1,77 1,78 1,79 1,80 1,81 1,82 1,83 1,84 1,85 1,86 1,87 1,88 1,89 1,90 1,91 1,92 1,93 1,94 1,95 1,96 et 1,97 Dhaval S. Desai et Said Hajouli, StatPearls, StatPearls Publishing, (PMID 32644349, lire en ligne)
- ↑ Kamakshi Lakshminarayan, David C. Anderson, Charles A. Herzog et Adnan I. Qureshi, « Clinical epidemiology of atrial fibrillation and related cerebrovascular events in the United States », The Neurologist, vol. 14, no 3, , p. 143–150 (ISSN 1074-7931, PMID 18469671, Central PMCID 5619693, DOI 10.1097/NRL.0b013e31815cffae, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30855901
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29939521
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16527828
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21490945
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31082029
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30581740
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29224709
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31125096
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31084850
