Utilisateur:Michaël St-Gelais/Brouillons/Cancer du nasopharynx
Définition
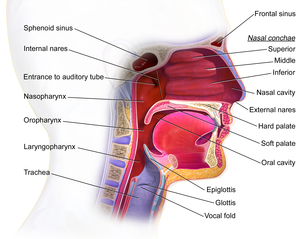
Le rhinopharynx appelé cavum ou nasopharynx ou épipharynx est situé sous la base du crâne, en arrière des fosses nasales, au-dessus de l’oropharynx et en avant des 2 premières vertèbres cervicales. C’est un organe impair et médian. Son toit est osseux et constitué par le plancher du sinus sphénoïdal. Sa paroi supérieure comprend les végétations adénoïdes. Sa paroi postérieure est formée par le clivus et les 2 premières vertèbres cervicales. Sa paroi latérale est constituée par la trompe d’Eustache qui communique avec l’oreille. En avant, le cavum communique avec les cavités nasales par les choanes. La muqueuse du cavum est un épithélium de type respiratoire riche en éléments lymphoïdes. Il mesure chez l’homme adulte : 40 mm de large, 30 à 40 mm de hauteur et 20 mm de grand axe antéropostérieur[1]. Les cancers qui proviennent de cette zone sont généralement des carcinomes épidermoïdes qui se comportent différemment des autres cancers de la tête et du cou. Le lieu d'origine le plus courant est la fosse de Rosenmuller, qui est la cavité pharyngée. L'oncogenèse est reliée aux infections virales par le virus Ebstein-Barr (EBV).La présence des oncogènes viraux LMP-1, LMP-2 et EBNA1 jouent un rôle important. Bien que la plupart des cas sont liés à une infection à EBV des cas reliés au VPH ont également été rapportés mais aucune association claire n'a été établie[2].
Le comportement clinique des cancers du nasopharynx varie en fonction de son sous-type histologique. L'Organisation mondiale de la santé (OMS) a classé le carcinome du nasopharynx en trois sous-types sur la base de l'histologie. Le type 1 est un carcinome épidermoïde kératinisant qui est associé à une infection à EBV dans environ 70% à 80% des cas. Le type 2 est un carcinome non kératinisant différencié, et le type 3 est un carcinome non kératinisant indifférencié et est la forme la plus courante de cancer du nasopharynx. Les deux derniers types sont également les plus réactifs au traitement. Presque tous les cas de type 2 et de type 3 sont liés à l'EBV et surviennent dans la zone où l'EBV est endémique. Le cancer du nasopharynx de type épidermoïde basaloïdes est une catégorie histologique plus récente et plus rare, connue pour se comporter de manière agressive. Le traitement ne varie pas en fonction des sous-types histologiques mais fonction du stade. La mortalité liée aux cancers du rhinopharynx s'est améliorée au cours de la dernière décennie grâce à la détection précoce et aux progrès du traitement[3].
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
|
| |
Épidémiologie
Bien que commun dans certaines régions du monde, le carcinome du nasopharynx est rare aux États-Unis. L'incidence atteint 21 cas pour 100 000 habitants dans certaines régions de Chine[4]. Le plus souvent, l'incidence est signalée en Asie centrale, du sud et du sud-est, dans l'Arctique, au Moyen-Orient et en Afrique du Nord. Aux États-Unis, l'incidence est de 0,4 cas pour 100 000 personnes, avec une incidence plus élevée dans la population qui a immigré de régions à plus forte prévalence. Ainsi on peut décrire 3 régions:
- Les zones à haut risque (incidence annuelle pour 100 000 personnes incidence varie de 30 à 80) : Asie du Sud-Est : sud de la Chine, population cantonaise , Hong-Kong. Dans ces régions, il s’agit de l’affection maligne la plus fréquente
- Les zones à risque intermédiaire (incidence annuelle 10 pour 100 000 personnes) : Afrique du Nord et Moyen Orient, pourtour méditerranéen Taiwan, Vietnam, Philippines, Indonésie, Malaisie, Thaïlande / Inuits du Groenland / Eskimos d’Alaska.
- Les zones à risque faible (incidence annuelle pour 100 000 personnes varie de 0,5 à 2 cas dans les zones à faible endémie, à 30 à 80 cas dans les zones de forte endémie.)[2].
Le pic se situe vers 40–50 ans, avec une distribution souvent bimodale : 20–30 ans et après 50 ans [3].L’âge de découverte est variable en fonction de l’histologie, souvent dans la troisième décennie pour les carcinomes indifférenciés.
L’homme est plus fréquemment touché que la femme (sexe ratio : 2,5–3).
Étiologies et facteurs de risque
L'étiologie du carcinome du nasopharynx est complexe et n'est pas encore complètement élucidée.
- La carcinogenèse est cependant connue pour être associée à des titres élevés d'anticorps anti-EBV.
- D'autres facteurs de risque comprennent un régime alimentaire composé d'aliments conservés contenant des nitrosamines et le tabagisme.
- Dans certaines études épidémiologiques, les antécédents familiaux de cancer du nasopharynx ont également été établis comme un facteur de prédisposition. Dans les régions où l'EBV n'est pas endémique, comme les États-Unis, le tabagisme et l'alcool sont des facteurs de risque. Dans certaines régions du monde, l'ADN d'EBV en circulation est utilisé pour le dépistage et la surveillance du cancer. Des études ont montré que des taux circulants élevés d'ADN d'EBV sont associés à une réponse plus faible au traitement et à des taux plus élevés de métastases et de mortalité à distance.
- Le virus d'Epstein-Barr (EBV : Epstein-Barr Virus): C'est la cause de la mononucléose infectieuse (MNI) qui est une maladie bénigne de l’enfance et de l’adolescence. Il est pratiquement toujours retrouvé et s'accompagne d'une augmentation des taux d'anticorps anti-EBV. Cependant, sa causalité n’a encore jamais été clairement établie. Il faut souligner que la maladie n'apparaît qu'à l'occasion d'un certain nombre de circonstances locales favorisantes supplémentaires, comme des infections ORL répétées et certaines habitudes alimentaires, comme le poisson séché en Asie.
- L'infection à Papilloma virus ( HPV16) : Elle est retrouvée dans 85 % des cas, selon certaines études scandinaves.
Actuellement, le taux séropositivité HPV dans les cancers ORL varie entre 20 et 50 % selon les études avec prédominance du sérotype 16.
L’infection virale par HPV pourrait être liée, principalement, à des comportements sexuels à risque bien qu’une autre voie de contamination ne peut être exclue. Elle est surtout dangereuse lorsqu'elle est associée au tabac.
On pense que l'antigène nucléaire du virus Epstein Barr (EBV) peut infecter la muqueuse épithéliale du nasopharynx et entraîner une transformation maligne. Chez de nombreux patients africains atteints d'un cancer du nasopharynx, l'EBV a été isolé.
Physiopathologie et histologie
Le carcinome nasopharyngé provient de la muqueuse épithéliale du nasopharynx.
L'Organisation mondiale de la santé (OMS) classe le carcinome du nasopharynx en trois types histopathologiques[5]
- Type 1 : carcinome épidermoïde kératinisant, rare, c'est la forme sporadique et se voit surtout dans les régions du monde à très faible incidence.
- Type 2 : carcinome épidermoïde non kératinisant (15 à 20% des cas). Il est subdivisé en formes différenciées (OMS de type II) et indifférenciées (OMS de type III). La forme endémique du carcinome du nasopharynx est généralement le sous-type indifférencié et non kératinisant (OMS de type III); ceci est fortement associé au virus d'Epstein-Barr (EBV) et a un pronostic plus favorable que les autres types.
- Type 3 : UCNT (Undifferentiated Carcinoma Nasopharyngeal Type) d'origine épithéliale avec stroma lymphoïde caractéristique représentent entre 65 % (Amérique du Nord) et 95 % (Chine) des cas
- Les lymphomes, quant à eux, représentent environ 20 % des cas.
- Carcinome épidermoïde basaloïde qui a été ajouté à la classification OMS des tumeurs de la tête et du cou en 2005. Il y a peu de cas signalés, mais ils se distinguent par une évolution clinique agressive et un faible taux de survie.
En Amérique du Nord, les fréquences relatives des différents sous-types histologiques sont de 25% kératinisantes (type I), 12% différenciées (type II) et 63% indifférenciées (type III). En revanche, la distribution histologique chez les patients du sud de la Chine est de 2% kératinisant, 3% différenciée et 95% indifférenciée.
Les carcinomes du cavum sont très lymphophiles et s’accompagnent d’adénopathies dans 60 % à 80 % des cas, souvent bilatérales
Les tumeurs induites par l’HPV sont différentes des autres carcinomes. Les tumeurs sont plus souvent de petite taille (T1/T2) mais associée à une atteinte ganglionnaire plus marquée (N2/N3).
En général, leur pronostic est plus favorable que pour les tumeurs non HPV-induites avec un meilleur contrôle locorégional, un allongement de la survie sans progression et une réduction du risque de décès toutes causes confondues. Néanmoins, ce pronostic plus favorable est atténué voire annulé en cas de consommation tabagique.
Présentation clinique
Cliniquement, le cancer du cavum évolue de façon insidieuse. Le début, qui passe souvent inaperçu, est marqué par des symptômes auriculaires, nasopharyngés ou névralgiques. Une hypoacousie et des otalgies constituent les principaux signes auriculaires pouvant amener le patient à consulter. Les signes rhinopharyngés sont limités à l’obstruction d’une narine ou à la sensation d’un corps étranger rétronasal, auxquelles s’ajoutent de fréquentes épistaxis, le plus souvent unilatérales (12, 16). Les signes névralgiques à type de céphalalgies sont beaucoup plus rares. Les symptômes du cancer du nasopharynx dépendent du stade de présentation. Les premiers symptômes peuvent inclure une épistaxis ou une obstruction nasale unilatérale. La triade classique des symptômes, y compris la masse du cou due à une métastase ganglionnaire, une otite moyenne et une obstruction nasale, est rarement observée. Tous les trois, cependant, sont individuellement très courants et présentent des symptômes de cancer du nasopharynx. Les symptômes sont basés sur l'étendue de la tumeur et le schéma de propagation. L'atteinte des nerfs crâniens peut entraîner un engourdissement du visage, une diplopie ou tout autre symptôme lié à une paralysie du nerf crânien. Les troisième, cinquième, sixième et 12e nerfs crâniens sont les plus fréquemment touchés. La dysphagie et l'odynophagie observées dans d'autres cancers de la tête et du cou sont rarement observées dans le cancer du nasopharynx à un stade précoce, car le site d'origine est au-dessus de l'oropharynx.
Le cancer du nasopharynx présente souvent des métastases palpables au niveau des ganglions lymphatiques du cou. Un autre symptôme initial fréquent est la perte d'audition, généralement provoquée par une obstruction nasale ou tubaire qui entraîne un écoulement de l'oreille moyenne. Les autres symptômes comprennent des douleurs auriculaires, une rhinorrhée hémorragique et purulente, une épistaxis franche, une paralysie des nerfs crâniens et une adénopathie cervicale. Les paralysies des nerfs crâniens impliquent le plus souvent les 6e, 4e et 3e nerfs crâniens en raison de leur emplacement dans le sinus caverneux, à proximité du trou déchiré, qui est la voie la plus courante de propagation de ces tumeurs intracrâniennes. Les métastases bilatérales sont fréquentes car les lymphatiques du nasopharynx communiquent au travers de la ligne médiane.
Les cancers de l’oropharynx se manifestent habituellement par une dysphagie haute, une otalgie unilatérale et, assez souvent, par une adénopathie cervicale isolée, quelquefois bilatérale. Parfois une triade " caractéristique", amène à consulter le médecin ORL :
- Une obstruction nasale traînante
- Des saignements de nez ou épistaxis
- L'apparition d'une perte de l'audition ou d'une surdité unilatérale ou une otite séreuse unilatérale
Plus rarement, les signes peuvent être neurologiques avec atteinte d'un ou plusieurs nerfs crâniens en particulier le III, le IV, le V le VI, le IX, le X, le XI.
Dans environ 40 % des cas, il peut s'agir d'une adénopathie cervicale apparemment isolée.
Questionnaire
Le questionnaire recherchera le symptôme le plus courant du cancer du nasopharynx : une masse indolore dans le cou et :
Triade clinique caractéristique Obstruction nasale Épistaxis Hypoacousie Diagnostic clinique et radiologique
Traitement Radiothérapie et chimiothérapie- saignements de nez ou écoulements sanguinolents du nez(épistaxis)
- Congestion nasale
- douleur ou sensation de plénitude dans une oreille : otalgie
- infections récurrente de l'oreille
- Acouphènes
- Hypoacousie
- mal de gorge persistant
- perte de poids
- visage engourdi, douloureux ou paralysé
- Céphalées fréquents
- Trismus
- Vision légèrement floue ou double: diplopie
Examen clinique
En cas de suspicion de cancer du nasopharynx, un examen avec un miroir du nasopharynx et l’examen endoscopique sont indispensables au diagnostic. L’aspect habituel est une tumeur bourgeonnante ulcérée, avec des bords surélevés. Les lésions peuvent avoir l’aspect d’une tumeur bourgeonnante, sans ulcération, ou d’une simple infiltration de la paroi. Seules les biopsies multiples permettent le diagnostic. L’endoscopie permet d’évaluer l’extension tumorale aux structures de voisinage.
La biopsie d'un ganglion cervical à ciel ouvert ne doit pas être la procédure initiale , bien que la biopsie à l'aiguille soit acceptable et soit souvent recommandée.
En cas de suspicion de cancer du nasopharynx, deux examens indispensables: un examen ORL et un examen neurologique.
Un examen avec un miroir du nasopharynx et l’examen endoscopique sont indispensables au diagnostic. L’aspect habituel est une tumeur bourgeonnante ulcérée, avec des bords surélevés. Les lésions peuvent avoir l’aspect d’une tumeur bourgeonnante, sans ulcération, ou d’une simple infiltration de la paroi. Seules les biopsies multiples permettent le diagnostic. L’endoscopie permet d’évaluer l’extension tumorale aux structures de voisinage.
L'examen des aires ganglionnaires recherchera d'éventuelles adénopathies: c'est un cancer très lymphophile qui s’accompagne dans plus de 60 % des cas d'adénopathies.. La biopsie d'un ganglion cervical à ciel ouvert ne doit pas être la procédure initiale , bien que la biopsie à l'aiguille soit acceptable et soit souvent recommandée[5].
L'examen neurologique à la recherche d'une atteinte d'un nerf crânien . L'atteinte du III, du IV et du VI traduit un envahissement du sinus caverneux, celle du V du foramen ovale, celle du IX, X et du XI du trou déchiré postérieur.
Examens paraclinique
Les examens recommandés sont:
Biopsie/Scanner/IRM
Intérêt sérologie EBV diagnostic et pronosticUne rhinoscopie pour effectuer une biopsie de la lésion
Une otoscopie pour rechercher du liquide derrière le tympan : otite séro--muqueuse.
Une endoscopie pour le bilan d'extension sous AG
Une sérologie EBV : recherche d'anticorps anti-EBV et de l'ADN viral dans les biopsies
Une cavoscopie
Un examen de l'état dentaire
Un scanner cranio-cervico-thoracique
Une IRM de la sphère ORL
Une scintigraphie osseuse
Un PET-SCAN
- À l'IRM l’épaisseur de coupe doit être comprise entre 3 et 5 mm maximum, afin d’obtenir une résolution spatiale satisfaisante, sans diminuer le rapport signal/bruit et tout en conservant un délai d’examen raisonnable. Deux pondérations sont recommandées (T1 et T2). Des séquences sans injection de contraste et sans saturation de graisse sont nécessaires.
L’injection de chélates de Gadolinium est indispensable, afin de délimiter au mieux la tumeur, de rechercher une extension péri-nerveuse, une atteinte des espaces profonds ou une extension intracrânienne méningée ou cérébrale. Les séquences avec suppression de graisse facilitent la détection des petits rehaussements. Une acquisition coronale sur l’ensemble du cou peut être réalisée dans le cadre du « screening » ganglionnaire, les séquences STIR d’épaisseur 4 mm ayant une très bonne sensibilité pour le dépistage des adénopathies. L’étude dans le plan axial permet une bonne analyse des espaces profonds de la face, le plan coronal étant très utile pour évaluer l’extension intracrânienne[6].
- Au scanner, une injection de produit de contraste iodé est indispensable pour évaluer le rehaussement de la tumeur. L’acquisition hélicoïdale s’étend depuis le crâne jusqu’à l’orifice supérieur du médiastin afin d’explorer la base du crâne, le cavum et l’ensemble des aires ganglionnaires cervicales. Une acquisition sur le thorax (voire sur l’abdomen en cas de lymphome) en complément est toujours associée, à la recherche de localisations secondaires.
La muqueuse normale du nasopharynx est en général fine, régulière, en hypersignal spontané sur les séquences en T2. Le cavum est limité par le fascia pharyngo-basilaire, visible à l’IRM, constituant une véritable barrière anatomique à l’extension initiale des tumeurs.
La présence de végétations adénoïdes, parfois hypertrophiées même chez l’adulte rend difficile l’examen endoscopique. Contrairement aux lésions tumorales, les végétations ne déforment pas les contours du nasopharynx, les fossettes de Rosenmüller et les bourrelets tubaires conservent leur morphologie habituelle. Le fascia pharyngo-basilaire, les espaces graisseux parapharyngés et les muscles prévertébraux ne sont pas refoulés. En scanner, les végétations sont hypodenses avec fréquemment un aspect de trappage aérique rehaussement étant la plupart du temps homogène.
Les kystes du cavum sont de deux types : les kystes adénoïdiens et les kystes de Thornwaldt, en position médiane, sont formés par une rétention liquidienne translucide suite à la fermeture de la bourse de Luschka. Au scanner et à l’IRM, ils ont un aspect liquidien strict sans rehaussement visible après injection de produit de contraste. Leur signal à l’IRM peut varier en fonction de leur ancienneté et de leur contenu plus ou moins riche en protéines (élévation du signal en T1, diminution modérée en T2),certains cancers pouvant prendre un aspect pseudokystique.
L'imagerie médicale, scanner et/ou IRM permet de mettre en évidence une éventuelle extension à la base du crâne ou intracrânienne et de rechercher des métastases.
Classification TNM
| Tumeur T | Ganglions N | Métastases à distance M |
| T1 : localisée à un seul site du nasopharynx | NX ne peuvent être évaluées N0 Pas d’adénopathies régionales métastatiques | M0 Pas de métastase à distance |
| T2 : étendue aux parties molles de l'oropharynx et/ou aux fosses nasales
· T2a : sans extension para-pharyngée · T2b : avec extension para-pharyngée |
N1 Adénopathies métastatiques unilatérale < 6 cm au dessus du creux sus-claviculaire | M1 Présence de métastase |
| T3 : envahissant les structures osseuses ou le sinus maxillaire | N2 Adénopathies métastatiques bilatérales < 6 cm au dessus du creux sus-claviculaire | |
| T4 : avec extension intracrânienne et/ou atteinte des nerfs crâniens, de la fosse temporale, du nasopharynx et/ou de l'orbite. | N3 Adénopathie(s) métastatique(s)
· N3a > 6 cm · N3 b au niveau du creux sus-claviculaire |
VALEURS T,N,M (UICC 8ÈME ÉDITION)[7]
| Stade | Tumeur | Gonglions | Métastases |
| 0 | TIS | N0 | M0 |
| I | T1 | N0 | M0 |
| II | T2
T1 T2 T0 |
N0-1
N1 N0-1 N1 |
M0 |
| III | T1-T3
T3 T3 T0-2 T3 |
N2
N0-1 N0-1 N0-2 N2 |
M0 |
| IVA
IVB IVC |
T4
Tout T Tout T |
N0/N1/N2
N3 Tout N |
M0
M1 M1 |
CLASSIFICATION AJCC/UICC[8]
Diagnostic
En cas de suspicion de cancer du nasopharynx, un examen avec un miroir du nasopharynx ou un endoscope est nécessaire et les lésions sont biopsiées. La biopsie d'un ganglion cervical à ciel ouvert ne doit pas être la procédure initiale , bien que la biopsie à l'aiguille soit acceptable et soit souvent recommandée.
L'évaluation de routine doit inclure :
- Une anamnèse et un examen physique soigneux, y compris les nerfs crâniens,
- Une numération globulaire complète et la biochimie sérique, y compris les tests de la fonction hépatique et la phosphatase alcaline.
- Une radiographie thoracique, une rhinopharyngoscopie, une tomodensitométrie (TDM) et une imagerie par résonance magnétique (IRM) du nasopharynx, de la base du crâne et du cou. Lors de la commande d'une IRM, il est important de demander spécifiquement une imagerie du nerf crânien, car une IRM cérébrale standard ne fournit pas de détails adéquats.
- Le dosage d'ADN plasmatique du virus Epstein-Barr (EBV) de prétraitement dans le cadre de l'évaluation diagnostique et de stadification. Les taux d'ADN d'EBV plasmatique avant le traitement sont pronostiques et ont été associés à des résultats de survie. (L'ajout de l'ADN d'EBV plasmatique de prétraitement à la huitième édition du système de stadification des tumeurs a été signifié).
- Une imagerie supplémentaire est indiquée pour les patients présentant des ganglions profonds , des preuves cliniques suggérant des métastases à distance ou une charge d'ADN d'EBV ≥ 4000 copies / ml, car ces patients présentent un risque élevé de métastases à distance. L'imagerie par tomographie par émission de positons (TEP) au fluorodésoxyglucose (FDG) est la modalité préférée dans ce contexte . En raison de sa capacité supérieure à détecter les métastases ganglionnaires et osseuses, la TEPEndoscopie et biopsie nasopharyngée sont fortement conseillés.
Les examens d'imagerie pour la classification et le bilan d'extension
- Une IRM rehaussée au gadolinium (et suppression des zones adipeuses) de la tête avec une attention particulière portée au nasopharynx et à la base du crâne est demandée; une atteinte de la base du crâne est observée dans près de 25% des cas. Une TDM est également nécessaire pour évaluer avec précision les modifications osseuses de la base du crâne, qui sont moins visibles à l'IRM. Une PET est également couramment effectuée pour évaluer l'extension métastatique de la maladie ainsi que les lymphatiques cervicaux.
- Sérologie EBV Une sérologie EBV initiale est obligatoire incluant surtout IgA/VCA, IgG/VCA et IgA/EA. La sérologie EBV a trois intérêts : dépistage, diagnostic et pronostic après traitement, la ré-ascension des taux sériques surtout des IgA/VCA témoigne le plus souvent d’une récidive locorégionale et/ou une diffusion métastatique.
- Marqueurs tumoraux Les marqueurs sériques les plus sensibles/spécifiques sont le Cyfra 21 et le dosage de la fraction libre de l’ADN viral plasmatique. Autres examens biologiques Bien que non spécifiques, sont utiles soit à la recherche d’un syndrome paranéoplasique biologique, soit dans un but pré-thérapeutique :
- Hémogramme à la recherche d’une réaction leucémoïde
- Une VS à la recherche d’un syndrome inflammatoire non spécifique
- Un bilan rénal et hépatique à la recherche d’une tare contre indiquant une éventuelle chimiothérapie
- Dosage de Ca2+, LDH, PAL si suspicion de métastases osseuses
- Examen stomatologique Le bilan dentaire s'appuie sur l'examen clinique stomatologique et sur un cliché panoramique. Il aboutit à une mise en état dentaire avec préparation de gouttières porte gel fluoré.
- Bilan cardiaque : Il comporte un examen clinique, un électrocardiogramme et une échographie cardiaque afin de détecter d'éventuelles anomalies cardiaques contre indiquant une chimiothérapie.
- Bilan audiométrique Une audiométrie tonale et une impédancémétrie sont demandées à la recherche d’une otite séromuqueuse.
- Une panendoscopie des voies aérodigestives supérieures sous anesthésie générale à la recherche d’une localisation tumorale synchrone est indiquée seulement en cas d’un cancer du cavum de type carcinome épidermoide kératinisant.
Diagnostic différentiel
Les principaux diagnostics différentiels sont:
- Végétations adénoïdes hypertrophiques.
- Polype antro-choanal.
- Fibrome nasopharyngien de la puberté masculine.
- Le kyste de Killian.
- Certaines ulcérations spécifiques (tuberculose, sarcoïdose) la biopsie fera le diagnostic
- hypertrophie adénoïdienne ou d’un angiofibrome chez l'adolescent et l'enfant
Traitement
Le traitement des cancers du cavum a connu au cours des années une évolution des moyens et des stratégies thérapeutiques. Il fait appel à 3 moyens essentiels par ordre d’importance : la radiothérapie ,la chimiothérapie et dans certains cas la chirurgie .Tous ces moyens ont pu améliorer la survie globale, toutefois les échecs locorégionaux et surtout à distance restent fréquents. La décision thérapeutique se prend au cours d’une réunion de comité pluridisciplinaire comportant un médecin ORL, un radiothérapeute, un oncologue et un radiologue.
- La radiothérapie: L’irradiation externe est délivrée sur le site tumoral incluant la base du crâne et les aires ganglionnaires cervicales bilatérales à la dose de 65 à 70 Gy. . La radiothérapie reste le principal traitement des UCNT. Les progrès récents permettent maintenant d'envisager une meilleure probabilité de contrôle tumoral tout en limitant la morbidité (modulation d’intensité, radiothérapie conformationnelle). Parmi les patients présentant une maladie localement évoluée, la chimiothérapie néoadjuvante ou concomitante à la radiothérapie a permis d'augmenter la survie sans récidive dans plusieurs essais randomisés récents.
- La curiethérapie ou la radiothérapie de contact peuvent être utilisées sur des reliquats tumoraux.
- La chirurgie est essentiellement une chirurgie cervicale ganglionnaire pour effectuer un évidement ganglionnaire. L’accès chirurgical du rhinopharynx est difficile car en rapport étroit avec la base du crâne. Des voies infra-temporales sont alors utilisées, cependant rarement en en cas de carcinome différencié ou indifférencié.
- La chimiothérapie néoadjuvante: a un intérêt démontré sur l’amélioration de la survie sans rechute dans plusieurs essais randomisés: les drogues les plus efficaces sont le 5 Fluoro-uracile et le Cisplatine, administrées par un cathéter veineux central. Le Cisplatine peut être associé à d’autres drogues telle l’Adriamycine ou la Bléomycine. Elle peut être associée à la radiothérapie de façon concomitante essentiellement dans les carcinomes épidermoïdes différenciés.
| Options thérapeutiques | Techniques |
|---|---|
| Radiothérapie externe | La radiothérapie externe reste le traitement locorégional de référence. Elle nécessite une préparation à l’irradiation avec des soins dentaires, confection de gouttière porte gel fluoré (pour prévenir les complications tardives à type d’ostéoradionécrose) et des bains de bouche systématiques (pour prévenir la radiomucite). Appareils : Accélérateur linéaire (rayon X de haute énergie). La radiothérapie conformationnelle avec modulation d’intensité« RCMI ou IMRT » est recommandée de première intention. A défaut la radiothérapie conformationnelle (3D) est proposée. L’IMRT a permis l’amélioration de la distribution de la dose au niveau des volumes cibles et une meilleure protection des organes à risques. Elle est indiquée également en cas de récidive locale.
Dosimétrie par un physicien puis validation du plan du traitement par le médecin - Les doses délivrées pour une radiothérapie curative : ü 70 Gy : cavum + extension tumorale + ganglions initialement atteints 54 Gy : ganglions cervicaux bilatéraux (prophylactique) |
| Curiethérapie | Elle ne permet que le traitement local. Elle peut être associée à la radiothérapie externe pour un complément lors du traitement initial ou en cas de rechute. Son avantage : meilleure protection des tissus normaux en raison de son action dans ou au voisinage de la tumeur nasopharyngée dose : 6 – 24 Gy en 2 à 5 fractions après radiothérapie
Complications aigues : Radiodermite ,Radiomucite ,Perte du goût et dysfonctionnement salivaire (salive épaisse et collante). Complications tardives : Fibrose / sclérose cervicale , l'alopécie en zone irradiée , l'hyposialie ,les caries dentaires , rhinite crouteuse , hypoacousie , trismus , l'ostéoradionécrose , l'hypothyroïdie. Chez l’enfant : les troubles localisés de la croissance des os de la face (dysmorphie craniofaciale) , troubles endocriniens hypophysaires , cancer secondaire du territoire irradié |
| Chimiothérapie | Les drogues actives sont le cisplatine, le 5-fluorouracile, les taxanes et l’adriamycine et plus récemment la gemcitabine. Plusieurs protocoles ont été utilisés : • Chimiothérapie adjuvante rarement utilisée et la chimiothérapie néo-adjuvante (première) une approche recommandée chez les patients ayant une tumeur localement avancée avec un haut risque métastatique. Le schéma de traitement comporte trois cycles avant l’irradiation avec des résultats supérieurs à 75% plus sur les adénopathies cervicales que sur la tumeur nasopharyngée. Elle réduit le risque de métastases infra-cliniques et elle améliore le contrôle local et régional en réduisant le volume tumoral à traiter par radiothérapie. |
| La Chimio-radiothérapie concomitante | est actuellement le standard thérapeutique. La chimiothérapie administrée de façon concomitante à la radiothérapie est supposée augmenter l’efficacité de la radiothérapie sur la tumeur et diminuer la probabilité de métastases par son effet cytotoxique systémique. |
| La chirurgie | se limite à un complément thérapeutique en cas de régression ganglionnaire incomplète 3 à 4 mois après la fin de la radiothérapie et après avoir vérifié l’absence de métastases à distance et la négativité de l’atteinte du cavum (radiologique et histologique par biopsie du cavum). |
| Autres traitements | Les antalgiques.
Les biphosphonates peuvent être proposées en cas de métastases osseuses ostéolytiques ou d’hypercalcémie. L’amifostine administré de façon concomitante à la radiothérapie diminue significativement l’intensité et la durée de la xérostomie. Les thérapies ciblées et traitement biologiques : anti-epidermal growth factor (EGFR) et anti-angiogenèse pourraient avoir un rôle dans le futur. Prise en charge nutritionnelle et psychologique. |
Indications en fonction du type histologique, du stade et des situations
| Type de tumeur et stade | traitement |
|---|---|
| UCNT | On procède habituellement à la chimiothérapie néoadjuvante suivie de radiothérapie à la dose de 70 Gy. Ce traitement peut être suivi d’un évidement ganglionnaire en cas de non-stérilisation ou de récidive ganglionnaire. |
| Carcinome épidermoïde | On procède à une chimio-radiothérapie concomitante qui peut être précédée d’un évidement ganglionnaire en cas d’adénopathie supérieure à 3 cm. |
| Forme pédiatrique | On procèdera plutôt à à une chimiothérapie pour diminuer les doses d’irradiation délivrée sur la base du crane. |
| T1N0 | Radiothérapie exclusive |
| T2-4 N0
T de 1 a 4 N1 T1 ou 2 N2 |
Radio-chimiothérapie concomitante |
| T3-4 N2, N3 | Chimiothérapie néoadjuvante suivie de radio-chimiothérapie concomitante (ou suivie d’une radiothérapie seule si intolérance à la radio-chimiothérapie concomitante) |
| Les formes métastatiques carcinome du nasopharynx | 3 à 6 cycles de chimiothérapie à base de cisplatine puis réévaluation : TDM/IRM du cavum puis radiothérapie locorégionale si réponse partielle ou progression : radiothérapie palliative, chimiothérapie palliative/rattrapage, soins palliatifs |
| Rechutes locales et /ou régionales Rechutes locales isolées | Ré-irradiation externe ou curiethérapie, chimiothérapie, chirurgie |
Suivi
Une surveillance post-thérapeutique est obligatoire à la recherche d’éventuels échecs locorégionaux et / ou à distance et pour déterminer et traiter les séquelles post-thérapeutiques. Cette surveillance doit être prolongée et se faire comme suit:
- Un examen clinique (endoscopie du cavum) : tous les 3 mois pendant 2 ans puis tous les 6 mois pendant 3 ans puis une fois par an.
- Une IRM ou TDM du cavum : 3 mois après la fin de la radiothérapie puis une fois par an ou devant des signes d’appels.
- Une Radiographie de thorax, échographie abdominale, scintigraphie osseuse une fois par an pendant 3 ans ou si signes d’appels.
- Une Sérologie EBV à trois mois de la fin du traitement puis par 6 mois si les anticorps sont élevés en pré-thérapeutique.
- Un bilan thyroïdien annuel.
- Un examen dentaire : tous les 6 mois Une prévention des caries post-radiques passe par l’application, à vie, de gel fluoré à raison de cinq minutes par jour.
Évolution et pronostic
Localement, l’extension tumorale entraîne une atteinte des nerfs crâniens donnant un syndrome de l’apex orbitaire (amaurose), un syndrome du sinus caverneux (paralysie des III, IV, VI et exophtalmie), un syndrome pétro-sphénoidal (atteinte du V, VI, troubles cochléo-vestibulaires).
L’extension peut se faire vers le voile du palais, vers les fosses nasales et les sinus, vers la fosse infra-temporale entraînant un trismus.
Le pronostic dépend du stade, du type histologique et de l’extension à la base du crâne qui aggrave le pronostic
Tous malades confondus, le taux de malades en vie à 5 ans est proche de 60 % ; meilleur chez les femmes. Si un contrôle local a été obtenu, le taux passe alors à près de 75 % (T1 ou T2 : 90 %; T3 ou T4 : 55-60 %).
Selon les dernières statistiques, la survie nette à 10 ans est estimée à 42 %[9].
Prévention
Le dépistage a été testé dans les zones d’endémie asiatiques chez les sujets sains et / ou des parents de patients atteints de cancer nasopharyngé. Il se base sur :
Le dosage des taux sériques des anticorps anti-EBV. -
La recherche des protéines et de l’ADN viral sur les produits d’écouvillonnage nasopharyngé. -
Le dosage des marqueurs sériques : Cyfra 21, taux d’ADN sérique viral.
L’utilisation plus courante des nasofibroscopes souples devrait augmenter considérablement l’efficacité de ce dépistage basé sur la détection sérologique avec un examen systématique du cavum à chaque consultation ORL[10].
Conclusion
Le cancer du nasopharynx est une tumeur des voies aérodigestives qui a beaucoup de particularités et de complexités tant sur le plan diagnostique que thérapeutique du fait de sa situation au sein de la sphère ORL. Également particulière de par son évolutivité avec un haut potentiel métastatique et de sa survenue chez les sujets jeunes et une relation étiologique avec l’EBV avec un profil génétique favorisant. Dans les zones d’endémie de fréquence intermédiaire et haute, ce cancer reste encore un problème de santé publique. Le traitement reste basé sur la radiothérapie locorégionale avec une amélioration des résultats à long terme après une combinaison radio et chimiothérapie.
Références
Toute contribution serait appréciée.
| Description: | Dans la section références se trouve toutes les références (références sans groupe). Pour ajouter des références, passez par la fonction d'ajout de références. N'ajoutez pas de références manuellement. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
- ↑ « InfoCancer - ARCAGY-GINECO - Autres cancers ORL - Cancer du cavum », sur www.arcagy.org (consulté le 11 avril 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 11 avril 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 11 avril 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 11 avril 2021)
- ↑ « FMPMC-PS - Cancérologie - Niveau DCEM3 », sur www.chups.jussieu.fr (consulté le 11 avril 2021)
- ↑ (en) « Cancer du nasopharynx », Journal de Radiologie, vol. 89, no 7-8, , p. 956–967 (ISSN 0221-0363, DOI 10.1016/S0221-0363(08)73900-3, lire en ligne)
- ↑ « InfoCancer - ARCAGY-GINECO - Autres cancers ORL - Cancer du cavum », sur www.arcagy.org (consulté le 11 avril 2021)
- ↑ « InfoCancer - ARCAGY-GINECO - Autres cancers ORL - Cancer du cavum », sur www.arcagy.org (consulté le 11 avril 2021)
- ↑ « InfoCancer - ARCAGY-GINECO - Autres cancers ORL - Cancer du cavum », sur www.arcagy.org (consulté le 11 avril 2021)
- ↑ « Cancer du cavum »
