ULaval:MED-1230/Génétique clinique
Une grossesse à terme dure entre 37 à 42 semaines. Une compréhension adéquate des diverses étapes du développement intra-utérin permet d'élucider d'où originent les diverses pathologies congénitales. Le processus de développement utérin se divise en trois grandes étapes:
- Période pré-embryonnaire: fécondation puis implantation du blastocyste au niveau de l'endomètre
- Période embryonnaire: de l'implantation à la fin de l'organogénèse
- Période foetale: de la fin de l'organogénèse à la naissance
Fécondation de l’œuf et embryogenèse
Lorsque l’œuf maternel est fécondé[note 1] par un spermatozoïde, il y a fusion des deux noyaux cellulaires de manière à restituer le nombre normal de chromosomes (46XX pour les femmes et 46XY pour les hommes). Généralement, cela survient dans les heures suivant la relation sexuelle et se déroule dans le tiers externe de la trompe de Fallope.
Toutefois, alors que le spermatozoïde perd toutes ses autres structures, l’ovule conserve ses structures extra-nucléaires, dont les mitochondries (dans lequel il se trouve un génome). C’est donc l'appareil cellulaire de la mère qui gère la division cellulaire au tout début.
Division
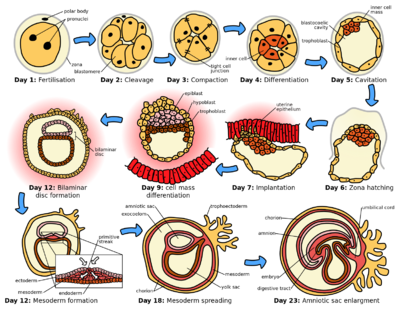
Le zygote amorce sa division en blastomères. Au 4e jour post-fécondation, on dénombre 16 blastomères, ce qui forme la morula. Par la suite, la morula va se déplacer vers la cavité utérine.
Le stade de blastocyste succèdera à celui de morula. L'oeuf sera alors composé de 32 blastomères organisés en 2 pôles:
- le pôle embryonnaire (embryon)
- le pôle trophoblastique (placenta)
Implantation
Aussi appelé la nidation, c'est l'implantation du blastocyste dans l'endomètre. Par la suite, il se crée rapidement une communication rapide avec la circulation sanguine maternelle.
Développement intra-utérin
Puisque les malformations touchent la structure, ce sont les 3 premiers mois qui sont cruciaux. Toute agression environnementale (tératogène) pouvant intervenir sur le développement morphologique et physiologique du fœtus est susceptible d’affecter les processus normaux du développement qui résulte à la fois de facteurs environnementaux et génétiques. La période critique de susceptibilité aux tératogènes chez l’humain est du 15e au 60e jour de gestation. Ces derniers ne peuvent entrainer de malformations après les 3 premiers mois, mais peuvent entrainer d’autres problèmes. À 10 semaines de gestation, le patron final morphologique est établi.
Voici quelques étapes du développement normal chez l’embryon :
- Fermeture de la lèvre supérieure (36 jours)
- Dans la ligne médiane, se ferme donc à peu près en même temps que le tube neural
- L’acide folique aurait également un rôle pour diminuer l’incidence des becs de lièvres
- Fusion des plateaux du palais (10 semaines)
- Descente des testicules dans le scrotum (7 à 9 mois): un prématuré qui nait à 6 mois n’aura pas les testicules descendus. Ici, ce n’est pas une malformation, mais un processus normal.
- Séparation des rayons digitaux (6 semaines) (se fait tard)
Période pré-embryonnaire (1ère et 2e semaine post-fécondation)
La sensibilité aux tératogènes est limitée puisqu’il n’y a pas d’exposition directe au sang maternel (pas encore de placenta) et parce qu’il y a une grande capacité de régénérer le développement normal même après une perte cellulaire.
S’il y a une atteinte grave, il y aura décès du zygote plutôt que des malformations[note 2].
Période embryonnaire (3e à 8e semaine post-fécondation)
Les tératogènes ont un gros impact dans cette période, car les cellules embryonnaires se différencient et que divers organes se forment, une exposition à un agent tératogène peut engendrer une malformation.
La période embryonnaire se divise en 4 étapes.
Gastrulation
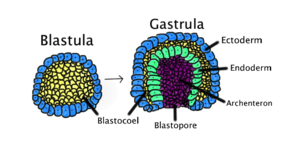
C’est 30 % des œufs fécondés qui ne se rendent pas à la gastrulation soit au 15e jour post-fécondation. La gastrulation est l’étape cruciale de l’embryogenèse, car c'est là que se forme la ligne primitive et c’est elle qui est responsable de la formation des trois feuillets embryonnaires qui donneront tous les organes:
- ectoderme: épiderme et système nerveux
- mésoderme: muscles, os, tissus conjonctifs, derme, système cardiovasculaire et système reproducteur
- endoderme: la plupart des organes internes, l'épithélium digestif, la trachée, les poumons, le pancréas, le foie et la vésicule biliaire
Durant cette période, le rôle de chaque cellule dans la physiologie de l'organisme se précise[note 3]. La détermination cellulaire dépend de l'environnement dans lequel elles évoluent et leur position particulière à l'intérieur d'un champ particulier de développement.
Neurulation
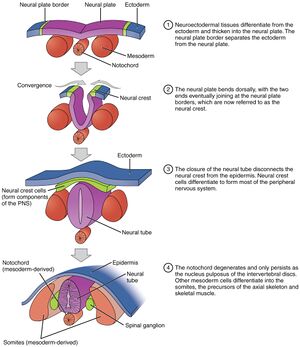
Ensuite, la neurulation est l’étape de formation du tube neural qui formera le cerveau et la moelle épinière. Elle a lieu entre les 18e et 28e jour post-fécondation.
- C’est lors de cette période que le tube neural se ferme.
- C’est l’ectoderme qui forme ce tube sous l’influence du mésoderme.
Auparavant, le risque d’anomalie était de 1/500, maintenant avec l’acide folique il est de 1/1000. Toutes les femmes voulant devenir enceintes devraient prendre un supplément d'acide folique, et ce, 3 mois avant la conception jusqu’à 3 mois après. Cette prise de supplément diminue les risques d’occurrence, mais n’enlève pas tous les risques… L'acide folique aiderait également pour d’autres malformations (ex : cardiaques).
Invagination
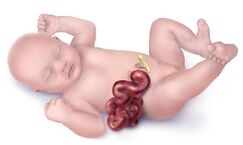
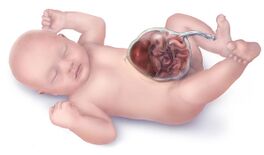
Jusqu'ici, les trois feuillets embryonnaires forment un disque. Vers la 4e semaine, le disque se ferme de manière à ce que les trois feuillets forment une structure cylindrique. Un processus d'invagination qui se déroule mal pourra mener à des anomalies de la paroi antérieure comme:
- le gastroschisis: protrusion des intestins, la plupart du temps une malformation isolée.
- l'exstrophie vésicale: évagination de la vessie et de l'urètre
- l'omphalocèle: hernie des viscères autour du cordon ombilical, généralement associé à d'autres malformations congénitales (surtout cardiaques).
   |
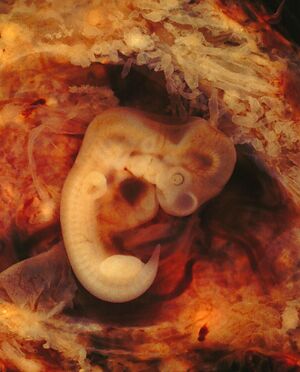
Organogénèse
Cette période consiste en la formation des membres et des organes suivant une séquence logique. À la fin de cette période, le patron morphologique final est établi.
Période fœtale (≥ 9e semaine)
Cette période prendra fin à la naissance. Tous les organes sont bien formés, alors elle est une étape de croissance et développement. Une exposition à des agents tératogènes à cette période ne mènera pas à une malformation. En revanche, elle est susceptible d'entraîner des anomalies développementales telles qu' un retard de croissance, une microcéphalie, un retard intellectuel ou des troubles d'apprentissage. Le cerveau n’est pas encore complet, il se développe jusqu’à l’âge de 2 ans.
Un enfant qui nait avec une malformation entraîne un risque de récidive de 2-4 % de la même malformation chez le prochain enfant.
On est maintenant capable de sauver des enfants prématurés de 22-23 semaines. Avant 22 semaines, les chances de survie sont faibles puisque les poumons vont se collaber dû au manque de surfactant et que les organes ne sont pas suffisamment développés.
Développement anormal
La prévalence des anomalies congénitales est d'environ 3%. Une malformation correspond à un défaut morphologique d'un organe ou d'une partie du corps résultant d'un processus développement anormal. Elle peut être isolée ou s'inscrire dans un syndrome[note 4] polymalformatif. À cet effet, la présence de 3 malformations ou plus doit faire suspecter la présence d'un tel syndrome.
- La grande majorité des causes de malformations est inconnue (50-60 %)
- 25% des malformations sont de cause multifactorielle
- 7% des malformations sont de cause chromosomique. Les anomalies chromosomiques touchent plus d’un organe.
- 8% des malformations sont causées par des mutations de gènes
- 10% des malformations sont de cause tératogène
Ainsi, il faut comprendre qu’une malformation peut avoir différentes causes possibles. Par exemple, une fente labiale peut être idiopathique, suite à un tératogène ou à une anomalie chromosomique.
Tératologie
Un tératogène est un agent ayant le potentiel d'induire une anomalie développement chez l'embryon ou le foetus qui y est exposé. L'effet sur l'enfant en développement est modulé selon l'exposition et l'âge gestationnel. C'est dans la période embryonnaire que le fœtus est le plus vulnérable.
Plusieurs types de tératogènes :
- Médicaments
- Infection (TORSH[note 5])
- Cytomégalovirus
- Herpès simplex
- Parvovirus
- Rubéole (microcéphalie, surdité, cataractes et malformations du cœur)
- Syphilis
- Toxoplasmose (hydrocéphalie et calcifications a/n du cerveau)
- Varicelle
- Virus d’encéphalite équine du Venezuela
- Maladie de la mère
- Diabète insulino-dépendant (hyperglycémie est tératogène)
- Phénylcétonurie maternelle
- Myasthénie grave
- Lupus érythémateux systémique
- Goitre (vu le traitement avec le PTU)
- VIH (malformations du cœur et retard de croissance)
- Hyperthermie[1]
- Hypoxie
- Métaux lourds: le plomb et le mercure
- Habitudes de vie
- Alcool
- Cigarettes (tabac change la morphologie des vaisseaux du cordon alors hypoxie entraînant des malformations)
- Drogues
- Nutrition (toutes les déficiences vitaminiques sont tératogènes)
- Travail et exposition professionnelle
- Fumée d’essence
- Radiations: entraîne surtout des cancers à long terme, mais moins de malformations.
- Hyponutrition
Les tératogènes peuvent entraîner plusieurs effets phénotypiques :
- Avortement spontané précoce
- Retard de croissance
- Microcéphalie
- Malformations majeures et mineures
- Dysfonctionnement métabolique
- Troubles cognitifs ou déficience mentale
- Néoplasie (causée par les radiations)
Médicaments tératogènes
Le seul médicament dont l'absence d'effets sur le foetus a été prouvée hors de tout doute est le diclectin, un anti-nauséeux. Pour le reste, il n'existe pas vraiment de recherches chez l'humain.
- Anticonvulsivants
- Phénytoin (Dilantin)
- Phénobarbital
- Carbamazépine (Tégrétol)
- Acide valproïque (Dépakène): Un des médicaments les plus utilisés chez les personnes avec convulsions. Entraîne un risque d’anomalie de fermeture du tube neural (prendre une dose acide folique). Il est mieux de continuer le médicament si c’est le seul traitement fonctionnel, car le risque d’hypoxie par convulsion est trop important et entraîne plus d’effets indésirables sur le fœtus.Les malformations possibles avec l’acide valproique (~18% chances) sont les suivantes: dysmorphie cranio-faciale, cardiopathie congénitale, hypoplasie des os longs et des doigts, spina bifida, hydrocéphalie.
- Anxiolytiques
- Acide rétinoïque (Isotrétinoine [Accutane]): les manifestations possibles avec l’Accutane sont multiples : Microcéphalie, hydrocéphalie malformations du cervelet, retard mental, malformation du cœur anomalie des gros vaisseaux, dysmorphie cranio-faciale (dont la microtie ou l’anotie (très petites oreilles ou pas du tout)). Souvent, les enfants seront aveugles et/ou sourds.
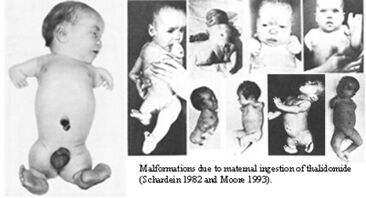
Thalidomide
Cas de figure en tératogénicité, ce médicament était un agent sédatif approuvé en 1961 par santé Canada pour traiter la nausée chez les femmes enceintes. Parmi les malformations recensées causées par la thalidomide, on dénombre:
- surdité
- cécité
- défigurement
- fente palatine
- malformations d'organes
- phocomélie
Syndrome d'alcoolisation foetale
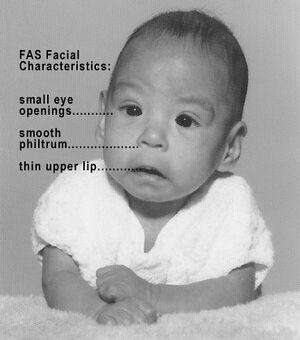
Le syndrome d'alcoolisation foetal est une anomalie congénitale en lien avec la prise d'alcool et peut survenir à tous les trimestres. L'alcool traverse le placenta et à ce jour, aucune dose sécuritaire n'a été déterminée.
Les enfants souffrant du syndrome naissent avec certains signes et atteintes particulières:
- Faciès
- Raccourcissement des fentes palpébrales
- Sillon mal dessiné entre la lèvre supérieure et le nez
- Région maxillaire du visage aplatie
- Lèvre supérieure mince
- Retard de croissance
- Retard intellectuel
- Troubles d'apprentissage
Maladies génétiques
Lorsque la malformation est de cause multifactorielle (polygénique et environnemental), le risque de récurrence est de 2 à 4%. On identifie une tendance familiale certaine, mais la distribution n'obéit pas aux lois mendéliennes. En revanche, les maladies monogéniques résultent du dysfonctionnement d'un seul gène. Elles peuvent être héritées ou acquises à la suite d'une mutation de novo. Dans le cas de la sphérocytose par exemple, on recense 75% de transmission autosomale dominante pour 25% de mutation de novo.
Maladies monogéniques
Les maladies monogéniques se transmettent selon deux patrons, dominant ou récessif.
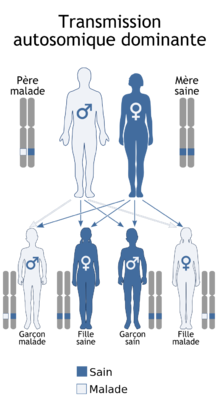
- Dans la transmission dominante, un seul allèle muté suffit pour que la maladie se manifeste. Un enfant aura donc 50% de chances d'être atteinte si un de ses parents l'est.
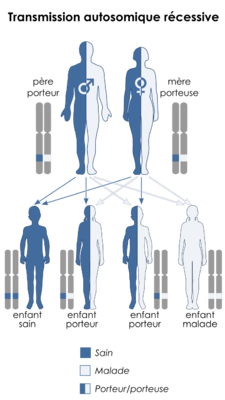
- Dans la transmission récessive, la présence de deux allèles mutés est nécessaire pour que la maladie se développe. Lorsque les deux parents sont des porteurs saints, l'enfant a 25% de chances d'être affecté et 50% des chances d'être un porteur sain.
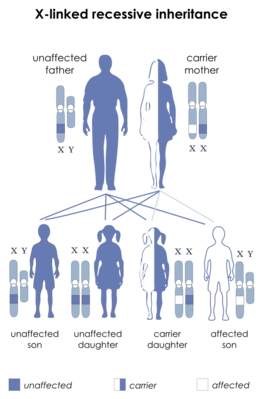
Lorsque la maladie est liée au chromosome X, le patron de transmission est différent, car les hommes n'en ayant qu'un, la maladie sera obligatoirement exprimée chez eux même si elle est de nature récessive.
-
Transmission autosomale dominante
-
Transmission autosomale récessive
-
Transmission récessive liée à l'X
Voici différentes maladies monogéniques:
- Fibrose kystique du pancréas
- Surdité congénitale
- Neurofibromatose
- Sclérose tubéreuse de Bourneville
- Phénylcétonurie
- Tyrosinémie de type 1
- Anomalies du cycle de l’urée
Dépistage métabolique au Québec
Le dépistage au Québec se fait en deux temps:
- Dépistage néonatal sanguin (introduit en 1969): dès les premiers 24h de vie, un prélèvement au talon du bébé est fait avant son départ de l'hôpital. Ce test vise à dépister 5 maladies génétiques de transmission autosomale récessive.
- Dépistage néonatal urinaire (introduit en 1971): après 3 semaines de vie, les parents doivent envoyer un échantillon d'urine par la poste afin qu'il soit testé pour des maladies des acides aminés et organiques
Dépistage sanguin
- Phénylcétonurie
- Défaut de dégradation de la phénylalanine
- Association au retard mental
- Le traitement se fait par une diète réduite en phénylalanine
- Hypothyroïdie congénitale
- crétinisme congénital
- traitement par hormones thyroïdiennes de remplacement
- Tyrosinémie de type 1
- Tyrosinémie hépato-rénale
- Insuffisance hépatique avec besoin de greffe
- Traitement par diète réduite en tyrosine et nitisone per os.
- Déficit en acétyl-CoA déshydrogénase des acides gras à chaîne moyenne (MCADD)
- Hypoglycémie léthale (risque de mort subite)
- Limitation des périodes de jeûne
- Syndromes drépanocytaires majeurs
- Anémie falciforme (drépanocytose)
- Crises vaso-occlusives
- Asplénie fonctionnelle (traitement par antibioprophylaxie)
Maladies chromosomiques
On dénombre deux types de maladies chromosomiques:
- L'aneuploïdie: chromosome absent ou surnuméraire
- Les altérations chromosomiques: segment chromosomique absent ou surnuméraire
Les maladies chromosomiques ne sont pas héréditaires, car elles sont généralement le fruit d'erreurs de méiose ponctuelle. Les parents de l'individu malade ne sont pas porteurs de l'anomale en soi. Cependant, il existe des facteurs de risque associés à la survenue de maladies chromosomiques, comme l'âge maternel avancé.
Trisomies
Les trisomies sont un type de maladie chromosomique aneuploïde. En voici trois exemples:
- Trisomie 13 (Syndrome de Patau): survie très limitée
- Trisomie 18 (Syndrome d'Edwards): survie très limitée
- Trisomie 21 (Syndrome de Down)
Notes
- ↑ Il y a environ 15 jours de différence entre l’âge gestationnel et l’âge post-fécondation.
- ↑ On appelle cette période "la loi du tout ou rien".
- ↑ Le corps humain contient près de 200 cellules distinctes.
- ↑ Un syndrome est une association de signes cliniques qui correspond à un tableau bien définit.
- ↑ TORCH: Toxoplasmose, Other (syphillis, varicella-zoster, parvovirus B19), Rubéole, Cytomégalovirus (CMV) et Herpès
- ↑ Une femme enceinte fébrile est mieux de prendre un Tylenol; le tylenol n’est pas tératogène.