Oesophagogastroduodénoscopie
| Procédure | |||
 | |||
| Vidéo | |||
|---|---|---|---|
| Procédure | |||
| Système | Digestif | ||
| Informations | |||
| Terme anglais | Esophagogastroduodenoscopy, Gastroscopy, Upper endoscopy | ||
| Autres noms | Oesophagogastroduodénoscopie, Endoscopie digestive haute | ||
| Wikidata ID | Q938957 | ||
| Spécialités | Gastro-entérologie, Chirurgie générale | ||
| |||
L'oesophagogastroduodénoscopie (OGD), également connue sous le nom d'endoscopie digestive haute ou gastroscopie, est une procédure endoscopique diagnostique qui comprend la visualisation de l'œsophage, de l'estomac et du duodénum [1]. Il s'agit de l'une des procédures les plus courantes qu'un gastro-entérologue ou un chirurgien général effectue [2].
Indications
L'OGD est employée à des fins diagnostiques et thérapeutiques[3].
| Indications | Description | |
|---|---|---|
| Diagnostique | Sémiologie |
|
| Surveillance de lésions pré-cancéreuses |
| |
| Évaluation en préopératoire
d'une chirurgie bariatrique ou d'une chirurgie gastrique |
| |
| Thérapeutique[2][5] |
| |
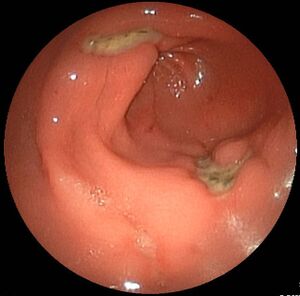
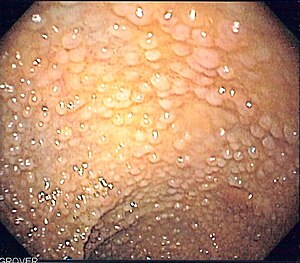
Contre-indications
Contre-indications absolues
Les contre-indications absolues à effectuer un OGD sont [2][3]:
- une perforation du tractus digestif supérieur connue ou suspectée[note 5]
- une suspicion d'une fistule aorto-duodénal
- une instabilité hémodynamique ne permettant pas au patient de tolérer l'examen
- une insuffisance cardiaque aiguë réfractaire
- un choc hypovolémique réfractaire à une réanimation agressive
- une péritonite
- un mégacôlon toxique chez un patient instable.
Contre-indications relatives
Les contre-indications relatives à effectuer un OGD sont [2][3]:
- un diverticule de Zenker de grande taille
- une sténose de l'oesophage cervical
- une neutropénie sévère
- une coagulopathie
- une thrombocytopénie sévère ou dysfonction plaquettaire
- une détresse respiratoire sévère.
Évaluation
L'évaluation est complétée par les infirmières en phase préopératoire et est similaire à celle effectuée pour une coloscopie. D'ordre général, il faut évaluer la présence de prothèses ou de métal par le patient (tel que le perçage corporel, la présence de valve cardiaque et/ou de prothèse dentaire). Il est important de déterminer si le patient a des antécédents de problèmes respiratoire, cardiaques, s'il est diabétique et s'il y a une possibilité de grossesse.
Médication
La prise d'anticoagulants (dont des antithrombotiques et antiplaquettaires), de dépresseur du SNC, d'hypoglycémiant (dont l'insuline) et de médicaments administrés en prophylaxie (outre la sédation) doit être notée. Les anticoagulants peuvent être remplacés par de l'HBPM, au besoin. Certains médicaments doivent également être cessés avant de débuter l'intervention.
Clientèle à risque
Certains patients présentent des facteurs de risque de complications et requièrent une surveillance accrue :
- l'âge > 70 ans
- avoir débuté un opiacé au cours de la semaine précédent l'endoscopie
- la maladie pulmonaire chronique et/ou d'apnée du sommeil
- l'insuffisance rénale ou hépatique
- un antécédent de traumatisme crânien
- l'obésité (IMC supérieur à 35 kg/m²)
- la prise de médicaments ayant un effet dépresseur sur le SNC (tels que les benzodiazépines et barbituriques).
Paramètres à évaluer
La douleur, la sédation et la sévérité d'effets secondaires de la sédation sont évaluées en employant des échelles ordinales, et ce, à plusieurs reprises (avant l'administration d'un dépresseur du SNC, immédiatement après l'administration de la première dose ainsi que les suivantes, au pic d'action et à la fin de celui-ci). Plusieurs signes vitaux sont également évalués en phases pré, per et postopératoires (à plusieurs reprises).
Anatomie
Oesophage
L'oesophage s'étend du pharynx à l'estomac, localisé postérieurement à la trachée. En descendant, il adopte une position globale à gauche du plan médian et antérieure à l'aorte thoracique pour rencontrer le diaphragme au niveau de la vertèbre T10 [6]. Il varie en diamètre de 4 à 6 mm et en longueur de 9 à 10 cm chez le nourrisson à terme à environ 25 cm chez l'adulte [2].
La portion cervicale débute à 15cm des incisives, soit parallèle à la vertèbre C6 au niveau du cartilage cricoïde et du sphincter oesophagien supérieur [6][3]. Cette portion est encadrée par les artères carotides et les nerfs récurrents laryngés (issus du nerf vague) qui permettent les mouvements du pharynx et de la portion cervicale de l'oesophage [4]. La portion thoracique, longue d'environ 19cm, traverse le médiastin postérieur et est encadré des plèvres pulmonaire, pour passer à droite de l'aorte afin de rejoindre l'estomac [4] ; la lumière de cette portion de l'oesophage s'agrandit lors de l'inspiration et rétrécit au cours de l'expiration [3]. La portion abdominale, longue d'environ 1 cm, se situe entre le diaphragme et l'estomac. On y retrouve à cet endroit les branches gauche et droite du nerf vague, respectivement retrouvées devant et derrière l'oesophage [4]. L'oesophage prend donc fin à T11, soit à 40cm des incisives, au niveau du cardia gastrique [4]. La ligne Z, située sous le sphincter oesophagien inférieur, peut être macroscopiquement visualisée à ce niveau, marquant la transition entre la muqueuse cylindrique glandulaire gastrique (rose rougeâtre) et l'épithélium malphigien oesophagien (rose pâle) [2][3][4].
Ainsi, des corps étrangers peuvent se loger à quatre niveaux de l'oesophage:
- proximalement, au niveau du cartilage cricoïde (vertèbre C6)
- à son croisement avec la crosse aortique (vertèbre T4)
- à son croisement avec la bronche principale gauche (vertèbre T7)
- distalement, lorsqu'il entre en contact avec le diaphragme (vertèbre T10) [6][3].
Sphincters
Ces muscles circulaires servent de valves unidirectionnelles grâce à la grande pression qu'ils exercent. Le sphincter oesophagien supérieur (SOS) (ou muscle cricoïde) prévient le transfert de régurgitations gastro-oesophagiennes vers les voies aériennes. Le sphincter oesophagien inférieur (SOI) se retrouve à la jonction oesophago-gastrique et protège l'oesophage de régurgitations gastriques [4].
Vascularisation
L'oesophage est irrigué par environ cinq artérioles découlant de l'artère thyroïdienne inférieure au segment supérieur, de branches oesophagiennes de l'aorte thoracique au segment moyen et de branches de l'artère gastrique gauche (issues du tronc coeliaque) au segment distal [6][4]. Ces vaisseaux protègent l'oesophage d'ischémies potentielles en format un réseau d'irrigation [4].
Les veines provenant de veines thyroïdiennes drainent la partie supérieure, alors que des branches découlant des veines azygos et intercostales drainent la partie moyenne. Quant à la partie inférieure, elle est draînée par des veines gastriques courtes, qui se déversent dans la circulation portale [4].
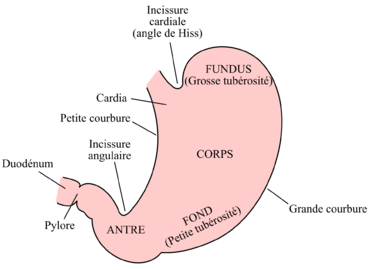
Estomac
L'estomac s'étend du cardia (zone où l'oesophage entre en contact avec l'estomac) au pylore. Son volume se divise en trois sections: le fundus (plus proximal, au-dessus de la hauteur du cardia, visible en vue endoscopique rétroréfléchie [2]), le corps (central, il forme la portion verticale de l'estomac, suit les grande et petite courbures), et l'antre (plus distal, précède le pylore) [3]. Le sphincter oesophagien inférieur (SOI) permet de séparer l'oesophage thoracique du cardia. L'incisure cardiale, aussi nommée angle de His, sépare le corps du fundus, alors que l'incisure angulaire sépare le corps de l'antre [4].
À l'endoscopie, on dénote la transition du corps à l'antre par le changement de la surface de la muqueuse, qui est rugueuse au niveau du corps et lisse au niveau de l'antre. Le pylore est une structure musculaire circulaire démarquant la région proximale du duodénum [3]. De plus, les extrémités proximale (cardia) et distale (duodénum) de l'estomac sont immobilisées, permettant la distension de l'organe afin de faciliter la trituration des aliments. Ceci rend toutefois l'estomac à risque de torsions (volvulus).
Vascularisation
L'estomac est vascularisé par les artères gastriques gauches et droites du côté de la petite courbure (tournée vers le lobe gauche hépatique) et par les artères gastro-épiploïques gauches et droites du côté de la grande courbure (en contact avec la rate). Ces artères découlent du tronc coeliaque [4].
Les veines longent les artères, donc les veines gastriques gauches et droites s'écoulent dans la circulation portale, alors que la veine gastro-épiploïque gauche se déverse dans la veine splénique [4].
Duodénum
Le duodénum prend naissance au pylore et se termine à l'angle duodéno-jéjunal, soit 25 à 30 cm plus loin, au niveau du ligament de Treitz. Il contourne le pancréas et est formé des structures suivantes (de proximal à distal): bulbe duodénal (où la majorité des ulcères peptiques duodénaux se forment), D1 (première portion du duodénum), l'angle du genu superius, D2 (où l'ampoule de Vater et le canal pancréatique accessoire se situent), genu inferius, D3, D4 [3][4].
Le duodénum forme alors une boucle en forme de C et tourne endoscopiquement en arrière et à droite sur 2,5 cm, puis en bas sur 7,5 à 10 cm (partie descendante), puis en avant et à gauche sur environ 2,5 cm, et se connecte enfin au jéjunum au niveau du ligament de Treitz.[2]
Vascularisation
La région proximale du duodénum est irriguée par l'artère gastroduodénale (issue de l'artère hépatique, qui découle du tronc coeliaque) et par les branches pancréaticoduodénales (proviennent de l'artère mésentérique supérieure); ces dernières irriguent également la partie distale du duodénum [4].
Le sang veineux du duodénum (et du reste de l'intestin grêle) se déverse dans la veine mésentérique supérieure, puis dans la veine porte (avec le sang veineux de la veine splénique) [4].
Préparation
L'endoscopie de routine chez les adultes est généralement réalisée en ambulatoire avec ou sans sédation. Elle peut se faire également sous anesthésie générale selon les indications et fréquemment en pédiatrie. Parfois, une endoscopie est nécessaire au chevet de l'hôpital ou dans une salle d'opération [2].
La préparation de la procédure d'endoscopie haute élective implique une période de jeûne. Conformément aux directives de l'American Society for Anesthesiologists (ASA), les patients doivent jeûner au moins deux heures après l'ingestion de liquides clairs et six heures après l'ingestion de repas légers. Dans les situations d'urgence ou dans des conditions où la vidange gastrique est altérée, le potentiel d'aspiration pulmonaire du contenu gastrique doit être pris en compte pour déterminer (1) le niveau de sédation, (2) si l'intubation endotrachéale doit être envisagée pour protéger les voies respiratoires ou (3) si la procédure doit être retardée [2].
La plupart des médicaments peuvent être poursuivis et sont généralement pris avec une petite gorgée d'eau avant l'endoscopie, bien que les médicaments contre le diabète doivent être ajustés en raison de la période de jeûne avant la procédure. Les lignes directrices de l'American Society for Gastrointestinal Endoscopy (ASGE) doivent être suivies pour les décisions concernant la prise en charge des agents antithrombotiques [7] ou pour l'utilisation d'une antibioprophylaxie chez les patients à risque avant l'endoscopie.
Sédation et surveillance
Tous les patients reçoivent une anesthésie locale de la gorge afin de diminuer l'inconfort, telle que la xylocaine sous forme de vaporisateur. Dans la grande majorité du temps, cela est suffisant pour réaliser l'examen.
La sédation peut être également utilisée, notamment lors de procédures longues et complexes, selon la préférence des patients et de l'endoscopiste et des ressources disponibles. Tous les patients subissant une endoscopie supérieure nécessitent une évaluation pré-procédurale pour évaluer leur risque de sédation et pour contrôler les problèmes potentiels liés à des conditions de santé préexistantes. Le choix de la sédation varie de la sédation consciente délivrée par le clinicien ou des soins d'anesthésie surveillés fournis par un anesthésiste.
Les préférences pour un type de sédation par rapport à un autre sont largement basées sur la formation et les ressources locales disponibles. Pour l'endoscopie supérieure de routine, si une sédation intraveineuse est choisie, elle comprend généralement un narcotique et une benzodiazépine. Du propofol peut parfois être utilisé, mais nécessite une surveillance accrue. Pour les procédures endoscopiques thérapeutiques longues ou complexes telles que l'extraction de corps étrangers ou chez les patients pour lesquels une coopération n'est pas prévue, y compris les très jeunes patients, une anesthésie générale peut être nécessaire. Les directives de l'ASGE recommandent une surveillance de routine des signes vitaux en plus de l'observation clinique pour détecter les changements de l'état cardio-pulmonaire pendant toutes les procédures endoscopiques effectuées sous sédation [2][8].
Consentement éclairé
Les patients, les parents ou les tuteurs légaux doivent fournir un consentement éclairé avant l'OGD et pour l'administration de la sédation [2].
Équipement
Les gastroscopes standards ont un diamètre inférieur ou égal à 10 mm avec un canal d'instrument de 2,8 mm. Un gastroscope avec un grand canal opératoire mesurant 3,8 à 4,2 mm est utile dans les saignements gastro-intestinaux supérieurs sévères. Les gastroscopes avec un canal à deux instruments sont également utilisés pour les hémorragies gastrointestinales supérieures aiguës, tout en permettant l'évaluation de lésions des sous-muqueuses [3]. Des gastroscopes haute définition avec zoom optique doivent être disponibles pour dépister les lésions pré-malignes de l'estomac ou du duodénum, ainsi que évaluer l'oesophage de Barrette [2][3]. Les gastroscopes de petit calibre (tels que les videoendoscopes transnasaux ou de type slim caliber (4.9-5.9 mm) permettent de traverser les zones de rétrécissement (strictures) [3]. Chez les enfants pesant moins de 10 kg, des endoscopes de moins de 6 mm de diamètre pour l'endoscopie de routine doivent être utilisés [2].
Les pinces à biopsie (standard et jumbo) sont nécessaires pour l'échantillonnage des tissus. Pour la récupération d'un corps étranger pendant l'OGD, une pince à dents de rat, une pince crocodile, un filet de récupération, un collet de polypectomie, des sur-tubulures de longueurs œsophagienne et gastrique et un capot protecteur de corps étranger doivent être disponibles. Un équipement supplémentaire peut être nécessaire si des procédures thérapeutiques sont anticipées [2].
L'OGD permet également d'effectuer la chromoendoscopie afin de mettre en évidence les caractéristiques pathologiques de certains tissus.
| Colorant | Lésion investiguée |
|---|---|
| Acide acétique 1% |
|
| Bleu de méthylène 0.5% |
|
| Solution de lugol (iode) 2% (entre 1.5-3%) |
|
| Carmin d'indigo 0.2% (entre 0.1-0.8%) |
|
Positions à adopter lors de la procédure
Il est préférable que le patient soit en décubitus latéral gauche; lorsque cette position est contre-indiquée (par exemple en situations d'hémiplagie, de quadriplégie, ou de trachéotomie), la position en décubitus dorsal est acceptable. En décubitus latéral gauche, le patient peut fléchir les genoux et les hanches (position foetale) afin de réduire la pression intra-abdominale, ce qui facilite la procédure [1].
L'OGD est normalement effectué par un seul clinicien, généralement debout ou assis [1].
Conception du gastroscope
La portion de contrôle de l'endoscope se tient dans la paume de la main gauche, sous le contrôle de l'index et le pouce afin de former un V, afin de contrôler le déplacement vers le haut ou vers le bas (grande roue), l'angulation gauche/droite (petite roue), ainsi que les boutons d'aspiration, d'insufflation, d'air et d'eau. La main droite tient la portion distale (15-20 cm avant la portion terminale) de l'endoscope, permettant de déplacer l'endoscope vers l'avant ou vers l'arrière, ainsi que de modifier sa rotation axiale [1]. La main droite est également utilisée pour insérer des instruments. La durée moyenne d'un OGD diagnostique est de 5 à 10 minutes[2].
Technique

De la cavité orale au pharynx
- Le protège-dents (mouthpiece) doit être adéquatement installé et la langue ne doit pas bloquer l'entrée, soit reposer à la base de la bouche.
- Insérer l'endoscope à travers le protège-dents. Sur l'écran moniteur, la langue devrait se situer entre 9h00 et 12h00 (coin supérieur gauche). En continuant d'avancer l'OGD le long de la ligne médiane du palais mou (5-7 cm), la luette peut être visualisée. Bien que l'anatomie de cette région pointe vers le bas, elle est visualisée comme pointant vers le haut par le moniteur. L'examinateur doit ajuster la position de l'endoscope en fonction de l'angle de courbure afin de demeurer central. En descendant davantage, on visualise l'hypopharynx (où se retrouvent les cordes vocales, les sinus pyriformes et le cartilage cricoïde) [1].
- La portion de la cavité orale au pharynx est la plus difficile à traverser par l'endoscope.
- Aucun air ne doit être insufflé ; ceci pourrait irriter les cordes vocales et provoquer un réflexe de toux. La libération d'eau à ce niveau engendre les réflexe de vomissement et de toux.
- Le patient doit laisser la salive drainer à l'extérieur de la bouche (et donc s'empêcher d'avaler), car celle-ci peut stimuler les réflexe de toux et de vomissements, ainsi que de compromettre la visibilité de l'examinateur et nuire le déplacement de l'OGD.
- Certains patients auront des amygdales de plus grand volume (soit en raison d'une inflammation secondaire à une amygdalite ou pharyngolaryngite, ou en raison de leur propre anatomie). Il est toutefois possible de compléter la procédure [5].
De l'hypopharynx (laryngopharynx) à l'oesophage supérieur
- Au niveau de la portion distale du pharynx, il faut éviter d'insérer l'endoscope à travers les cordes vocales qui se situent sous l'épiglotte. Le cas échéant, le cartilage cricoïde est visualisé et ceci provoque un important réflexe de toux et de la dyspnée. Si ceci survient, il faut immédiatement retirer l'OGD.
- Le sinus pyriforme connecte l'hypopharynx à l'oesophage, ainsi, l'endoscope devrait avancer dans le sinus gauche, concordant avec la gravité (puisque le patient est en décubitus latéral gauche). Lorsque cette manoeuvre s'avère impossible, il est préférable de procéder à droite plutôt que d'exercer une trop grande pression sur le sinus pyriforme gauche. Ce faisant, l'insufflation d'air permet de continuer d'avancer tout en poussant avec une légère force afin d'ouvrir le SOS.
- L'examinateur peut temporairement perdre de vue l'endoscope lors du passage continu de celui-ci à travers le larynx, mais il est toutefois possible de continuer ces manoeuvres afin de se rendre à l'oesophage [1][2].
- L'OGD comporte de faibles de risques de perforation, contrairement à la colonoscopie, à l'exception de la région des sinus pyriformes qui démarque la transition de l'hypopharynx vers l'oesophage supérieur. L'examinateur débutant n'exerce souvent pas suffisamment de force afin de traverser cette région.
- L'utilisation de propofol comme agent anesthésiant favorise la relaxation du SOS, donc facilite cette étape. Si la procédure est effectuée sans anesthésie, il est recommandé de synchroniser l'avancement de l'endoscope avec les mouvements de déglutition du patient.
- Cette région doit être bien observée lors de l'insertion de l'endoscope ainsi que lors de son retrait puisque la manoeuvre d'insertion peut causer des lésions accidentelles au niveau du pharynx et du larynx. [7]
De l'oesophage à l'estomac
- L'endoscope avance généralement de façon linéaire du SOS (localisé à 15 cm des incisives) jusqu'à la jonction gastro-oesophagienne (JGO) (localisée à 45 cm des incisives). À 10 cm du SOS, la crosse aortique exerce une compression tracheo-oesphagienne, démarquant le début de l'oesophage supérieur. En divisant par deux la longueur restante jusqu'à la JGO, la région supérieur correspond à l'oesophage médian, et la partie inférieure à l'oesophage inférieur [1].
- Après l'intubation de l'œsophage, l'endoscope pénètre dans la lumière de l'œsophage et permet d'examiner simultanément la muqueuse pour détecter toute inflammation, ulcération, sillon, varices, rétrécissement ou sténose. L'emplacement de la JGO doit être notée en localisant l'emplacement de la ligne Z[2].
- L'insufflation continue d'air tout au long de l'avancement dans l'oesophage facilite le déplacement de l'endoscope ainsi que la visualisation de la muqueuse, puisque le diamètre de l'oesophage est seulement de 1,5 à 2,0 cm.
- L'insufflation d'air au niveau de la JGO facilite également l'entrée de l'endoscope dans l'estomac tout en réduisant le risque d'induire le réflexe de vomissement.
- Si une membrane non-circonférentielle, ou web oesophagien, est rencontrée au niveau de la JGO (site de prédilection), il est préférable de la contourner en faisant une légère rotation afin de demeurer au centre de la lumière.
- En cas de réflexe de vomissement induit, la procédure doit être effectuée le plus rapidement possible afin de stabiliser le patient par après. Dans la mesure où le patient est connu pour un réflexe de vomissement important, il est préférable de l'anesthésier davantage au préalable afin de rendre la manoeuvre plus sécuritaire [5] .
De l'estomac au bulbe duodénal
- En raison de la forme de l'estomac, l'oesophage inférieur traverse le diaphragme à proximité de la JGO et se déplace progressivement vers la région postérieure-gauche. Ainsi, à l'entrée dans l'estomac, l'endoscope subit une rotation anti-horaire (vers la gauche) et la partie distale doit pointer vers le haut, afin de visualiser le fundus.
- L'endoscope atteint directement la région postérieure de la partie supérieure du corps gastrique s'il est simplement poussé de façon linéaire, nuisant à la visibilité (red-out sign). Si ceci survient, il suffit de reculer l'endoscope et insuffler un peu d'air. Si cette étape ne remédie pas au problème, l'examinateur peut reculer l'endoscope jusqu'à l'oesophage inférieur et recommencer l'entrée. Une légère insufflation permet une meilleure visibilité.
- Lorsque la grande courbure est visible sous forme de repli gastrique, ceci indique que l'endoscope est adéquatement introduit dans l'organe.
- Il est possible de visualiser des sucs gastriques dans la grande courbure en conditions physiologiques, même suite à une période de jeûne. Ils sont normalement opaques lorsqu'en interaction avec des médicaments (par exemple une solution de simethicone administrée avant la procédure) ou muqueux[1]. Les sucs gastriques devraient être aspirés afin de faciliter le déplacement de l'endoscope [1][2].
- La direction d'insertion est ensuite généralement vers la droite, soit dans la même direction que le repli gastrique; ceci permet de se rapprocher de l'antre.
- L'acheminement de l'endoscope le long de la grande courbure permet d'observer l'antre, qui ne contient pas de repli de muqueuse gastrique. En avançant dans l'antre, l'endoscope se rend au pylore, puis au bulbe duodénal. Le pylore possède habituellement une forme ronde. Le pylore devrait alors se retrouver au centre de l'écran du moniteur afin de faciliter le déplacement vers le bulbe [1][2].
- En limitant l'insufflation d'air lors du déplacement de l'endoscope dans l'estomac, la procédure est plus rapide puisque l'axe longitudinal de l'estomac est raccourci.
- Un estomac ayant la forme d'une cascade (cascade stomach) est particulièrement difficile à explorer lors de cette procédure en raison de l'angle aïgu et de la courbe bidirectionnelles de la grande courbure. Dans ce contexte, le fundus descend vers le corps puis effectue un brusque tour pour remonter en région postéro-supérieure.
- La localisation du pylore change souvent et rapidement en raison du péristaltisme et de la respiration du patient. Il est donc important de bien stabiliser avec sa main droite l'endoscope à l'entrée de la bouche du patient. Après avoir traversé le pylore, il est préférable de relâcher sa prise afin d'éviter que la portion distale ne cogne la paroi du bulbe duodénal. Le patient peut effectuer le son 'Ah' lorsque le pylore a un diamètre très petit; ceci réduit la pression abdominale et le péristaltisme. Il est également possibe d'insuffler un peu d'air ou de libérer de l'eau chaude pour obtenir le même effet. [5]
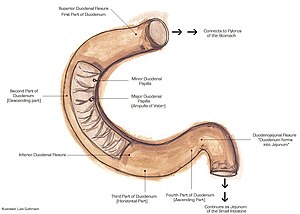
Du bulbe duodénal à la portion descendante du duodénum
- Lorsque l'endoscope parvient au bulbe, il est possible de discerner les villi de la muqueuse de l'intestin grêle.
- Il est primordial d'observer l'angle duodénal supérieur localisé dans le bulbe duodénal, étant le repère anatomique de celui-ci.
- Au fur et à mesure que l'endoscope avance dans cette région du duodénum (D2) du côté droit de l'angle duodénal supérieur, l'angle permet de déterminer la direction à employer par l'examinateur afin de pénétrer dans la portion descendante du duodénum (toujours D2). L'examinateur devrait localiser l'ampoule de Vater.
- Suite à une série de manipulations d'ajustement, la visualisation de replis circulaires nommées valvules conniventes (Kerckring) signale l'entrée dans la portion descendante du duodénum [1][2].

Retrait de l'endoscope
- La muqueuse est habituellement mieux observée lors du retrait de l'endoscope. C'est également lors de cette étape que les images sont prises, à l'exception des régions de la jonction gastro-oesophagienne, du pylore et du bulbe duodénal, qui sont photographiées à l'avance.
- Les structures qui peuvent être prises en photo incluent:
- L'oesophage supérieur, moyen et inférieur
- La jonction gastro-oesophagienne
- Le fundus (en vue directe et en vue inverse)
- Le corps gastrique (en vue directe et en vue inverse)
- L'antre de l'estomac (proximal, distal et pylore)
- L'incisure angulaire (à la jonction de la petite courbure et du pylore)
- Le pylore
- Le bulbe duodénal
- La portion descendante du duodénum [1].
- Les angles morts fréquents (souvent manqués lors des captures d'images) incluent:
- Le cardia
- La petite courbure
- La paroi postérieure du corps gastrique
- Tous les endroits possiblement cachés par l'endoscope [1].
Un prélèvement tissulaire est obtenu à partir de lésions suspectes pendant l'OGD, bien que de nombreux gastro-entérologues effectuent des biopsies de routine à partir de sites désignés, car une maladie cliniquement significative peut être présente au sein d'une muqueuse d'apparence normale. Les échantillons obtenus incluent de biopsies, de frottis de la surface muqueuse et la polypectomie. Les échantillons sont envoyés pour une analyse histologique, cytologique ou microbiologique en fonction du type d'échantillon et de la situation clinique [2].
Manoeuvres du J-turn et du U-turn
Ces méthodes sont utiles pour examiner le fundus et le corps gastrique. Bien que ces régions peuvent être observées lors du retrait de l'endoscope par antéversion, les angles morts peuvent seulement être assidûment visualisés par rétroversion.
La manoeuvre du J-turn consiste à tourner l'endoscope vers le haut lorsqu'il est positionné dans la portion distale de l'antre; l'endoscope adopte à ce moment la forme d'un "J", permettant de visualiser l'incisure angulaire et le corps gastrique. Lorsque l'endoscope adopte cette position, la l'emplacement des parois gastriques est inversée: le côté gauche représente la paroi antérieure et le côté droit représente la paroi postérieure. Les plis des muqueuses gastriques, qui diffèrent grandement entre la grande et la petite courbure, permettent de distinguer celles-ci [1].
Quant à la manoeuvre du U-turn, elle est employée en effectuant une rotation de 180˚ degrés de l'endoscope positionné en manoeuvre de J-turn. Elle offre une meilleur observation de la grande courbure du corps gastrique, du cardia et du fundus, dans la mesure où l'angle de l'endoscope pointe vers le haut. L'orientation est toutefois différente de celle du J-turn: le côté droit représente la paroi antérieure, alors que le côté gauche représente la paroi postérieure [1].
Complications
Les complications après l'OGD demeurent rares, survenant chez moins de 2% des patients. Ceux-ci pourraient être liés à la sédation, à l'endoscopie et aux complications liées aux manœuvres diagnostiques ou thérapeutiques. Les complications les plus fréquentes et les plus graves de la sédation sont cardiopulmonaires. Les événements indésirables dus à une sédation excessive comprennent [2]:
- l'hypoxémie
- l'hypoventilation
- l'hypotension artérielle
- l'obstruction des voies respiratoires
- les arythmies
- l'aspiration.
Les complications suivant le diagnostic d'OGD incluent l'infection, l'hémorragie et la perforation intestinale.
Infections
Les infections acquis lors de la procédure sont soit endogène ou exogène.
- Les infections exogènes sont provoqués par des microorganismes se propageant d'un patient à l'autre par le biais d'équipement contaminé (non stérile).
- Les infections endogènes sont provoqués par des microorganismes provenant du microbiote intestinal peuvent se répandre (1) dans le sang (bactériémie) lors de l'investigation par OGD et se rendre à des organes ou prothèses, ou (2) dans des tissus adjacents par contiguité. Toute bactériémie transitoire augmente le risque d'endocardite infectieuse. L'antibiothérapie prophylaxique n'est toutefois pas recommandée avant de procéder à une endoscopie.
Tout microorganisme peut se transmettre de manière réciproque entre le patient et l'examinateur [9].
Hémorragies
Le risque de saignement après OGD avec biopsie est de 0,3%. Des saignements secondaires à une biopsie de la muqueuse peuvent survenir sous forme d'hémorragie intraluminale ou d'hématome intraluminale. Un hématome duodénal est une complication rare de l'OGD avec une incidence inconnue et semble se produire plus souvent chez les enfants que chez les adultes. Le saignement se présente avec une hématémèse [2].
Les patients les plus à risque d'hémorragie sont les patients avec une des conditions suivantes :
- une coagulopathie
- une thrombocytopénie sévère (décompte plaquettaire < 20 000).
Les patients anti-coagulés ne sont pas à risque, dans la mesure où les taux d'anticoagulants sont dans une marge thérapeutique [9].
Perforations
La perforation intestinale survient dans moins de 0,3% des cas et l'infection est rarement signalée. Les complications sont généralement identifiées dans les 24 premières heures suivant la procédure. Les critères diagnostiques de la perforation incluent en raison de fièvre, de tachycardie, de douleurs abdominales ou d'inconfort. Une radiographie abdominale doit être effectuée pour révéler la présence d'air extra-luminal. Le traitement conservateur avec repos intestinal et antibiotiques est le traitement typique, bien que certains patients puissent nécessiter une réparation chirurgicale [2].
- Sémiologie de la perforation intestinale
- Douleur
- Douleur thoracique de type pleurétique
- Crépitants à l'auscultation pulmonaire
- Fièvre
- Leucocytose
- Effusion pleurale [9].
- Le diagnostic précoce de perforation intestinale favorise un traitement conservateur (emploi de tube nasogastrique, administration d'antibiotiques à large spectre, alimentation parentérale) et un meilleur pronostic
- L'oesophagogramme hydrosoluble (radiographie employant le barium comme agent de contraste) est le test de première ligne utilisé afin d'établir la localisation de perforations. Le cas échéant, l'OGD ou la tomodensitométrie (CT scan) sont employés [9].
Les conditions médicales suivantes augmentent le risque de perforation :
- des Ostéophytes cervicaux antérieurs
- un Diverticule de Zenker
- une obstruction oesophagienne d'étiologie maligne
- des sténoses oesophagiennes complexes (asymétriques et/ou avec un diamètre inférieur à 12mm)
- des sténoses induites par la radiothérapie
- une oesophagite éosinophilique
- un examinateur ayant peu d'expérience [9].
| Complications | Étiologies | Investigations ou traitements |
|---|---|---|
| Cyanose, détresse respiratoire | Insertion inadéquate de l'endoscope, menant à une intubation de la trachée (plutôt que de l'oesophage) | Retirer l'endoscope |
Désaturation associée à l'une (ou plusieurs) de ces conditions:
|
| |
| Régurgitation de contenus gastriques |
| |
| Impossibilité d'intuber l'oesophage supérieur | Diverticule de Zenker | Retirer l'endoscope et le réinsérer sous une meilleure prise de vue. Employer un fil de guidage par fluoroscopie au besoin |
| Rétrécissement de la région supérieure de l'oesophage |
| |
| Formation de boucle dans l'oesophage | Diverticule | Retirer l'endoscope. Faire traverser un fil de guidage par fluoroscopie à travers le cardia au besoin |
| Hernie hiatale | ||
| Achalasie ou sténose (bénigne, maligne ou secondaire à une compression externe) | Légère dilatation ou emploi un gastroscope de petit calibre | |
| Formation de boucle dans l'estomac | Estomac en forme de J | Replacer l'endoscope au niveau de la jonction gastro-oesophagienne et suivre la petite courbature (plus interne) |
| Anatomie modifiée suite à une chirurgie | Exercer une légère pression sur l'estomac | |
| Sténose du pylore | Utiliser un fil de guidage par fluoroscopie (s'il y a présence de stricture complexe) après l'avoir introduit au niveau du pylore | |
| Dilater au besoin (parfois requis) |
Notes
- ↑ Bien que le diagnostic du RGO soit généralement clinique, le patient peut se présenter avec des signes atypiques, tels que: toux chronique, bronchospasme, laryngite.
- ↑ Sauf si l'étiologie est clairement neurologique ou de la sphère ORL.
- ↑ Indépendamment de la présence de symptômes du tractus gastro-intestinal supérieur, car l'estomac ne sera plus accessible par la suite.
- ↑ La présence d'hernie hiatale altère l'approche chirurgicale
- ↑ L'OGD ne devrait pas être effectuée, à l'exception d'insérer une endoprothèse.
Références
- Cette page a été modifiée ou créée le 2021/01/30 à partir de Esophagogastroduodenoscopy (StatPearls / Esophagogastroduodenoscopy (2020/12/09)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30335301 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 et 1,14 Seung-Hwa Lee, Young-Kyu Park, Sung-Min Cho et Joon-Koo Kang, « Technical skills and training of upper gastrointestinal endoscopy for new beginners », World Journal of Gastroenterology, vol. 21, no 3, , p. 759–785 (ISSN 2219-2840, PMID 25624710, Central PMCID 4299329, DOI 10.3748/wjg.v21.i3.759, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 et 2,24 Rajni Ahlawat, Gilles J. Hoilat et Albert B. Ross, StatPearls, StatPearls Publishing, (PMID 30335301, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 3,22 3,23 3,24 3,25 3,26 3,27 3,28 et 3,29 (en) Jean-Marc Canard, Jean-Christophe Létard, Laurent Palazzo, Ian Penman, Anne-Marie Lennon, Gastrointestinal Endoscopy in Practice, Elsevier, , 473 p. (ISBN 978-0-7020-3128-1, lire en ligne), p. 84-100
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 et 4,16 Pierre Poitras, L'appareil digestif : des sciences fondamentales à la clinique, Montréal, Les Presses de l'Université de Montréal, , 424 p. (ISBN 978-2-7606-3627-9), p. 24-45
- ↑ 5,0 5,1 5,2 5,3 et 5,4 ASGE Standards of Practice Committee, Dayna S. Early, Tamir Ben-Menachem et G. Anton Decker, « Appropriate use of GI endoscopy », Gastrointestinal Endoscopy, vol. 75, no 6, , p. 1127–1131 (ISSN 1097-6779, PMID 22624807, DOI 10.1016/j.gie.2012.01.011, lire en ligne)
- ↑ 6,0 6,1 6,2 et 6,3 (en) John T. Hansen, Netter's Clinical Anatomy, Philadelphia, Elsevier, , 588 p. (ISBN 978-0-323-53188-7, lire en ligne), p. 131-134
- ↑ 7,0 7,1 et 7,2 ASGE Standards of Practice Committee, Ruben D. Acosta, Neena S. Abraham et Vinay Chandrasekhara, « The management of antithrombotic agents for patients undergoing GI endoscopy », Gastrointestinal Endoscopy, vol. 83, no 1, , p. 3–16 (ISSN 1097-6779, PMID 26621548, DOI 10.1016/j.gie.2015.09.035, lire en ligne)
- ↑ ASGE Standards of Practice Committee, Dayna S. Early, Jenifer R. Lightdale et John J. Vargo, « Guidelines for sedation and anesthesia in GI endoscopy », Gastrointestinal Endoscopy, vol. 87, no 2, , p. 327–337 (ISSN 1097-6779, PMID 29306520, DOI 10.1016/j.gie.2017.07.018, lire en ligne)
- ↑ 9,0 9,1 9,2 9,3 et 9,4 (en) Jean-Marc Canard, Laurent Palazzo, Anne-Marie Lennon, Jean-Christophe Létard, Ian Penman, Gastrointestinal Endoscopy in Practice, , 473 p. (ISBN 978-0-7020-3128-1, lire en ligne), p. 264-273
