Lésion médullaire
| Classe de maladie | |
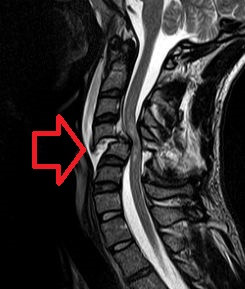 Fracture et dislocation de C4 entraînant une compression médullaire | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Étiologies |
Trauma pénétrant, Fracture vertébrale, Lésion occupant de l'espace, Dislocation vertébrale |
| Informations | |
| Autres noms | Blessure médullaire |
| Wikidata ID | Q1415275 |
| SNOMED CT ID | 1236751004 |
| Spécialités | Neurochirurgie, orthopédie |
|
| |
Traumatisme médullaire (109-12)
La lésion médullaire (LM) est une lésion de la moelle épinière perturbant les nerfs la constituant. Les LM sont souvent dû à un traumatisme majeur, mais d'autres causes sont possibles [1]. Une lésion médullaire entraine en conséquence une atteinte, souvent irréversible, aux différentes modalités, motrices, sensorielles et autonomiques.[1]
Épidémiologie
En Amérique du Nord, le nombre de personnes ayant eu une lésion médullaire est aux alentours de 12,500 cas, parmi lesquels, 90% sont secondaires à des causes traumatiques tel que les accidents de voiture, les sports, la violence et les chutes [2]. La distribution d'âge pour les traumatismes médullaires est bimodale; ce sont les jeunes adultes et les personnes âgées plus que 60 ans qui sont les plus affectées. [2]
Étiologies
Les étiologies:
- Par compression: fracture vertébrale, dislocation vertébrale, lésion occupant de l'espace
- Lacération ou transsection: trauma pénétrant (couteau, arme à feu)
- Distraction
Physiopathologie
Un traumatisme médullaire est dû au déplacement ou la fracture d'une vertèbre, ce qui causera initialement une lésion primaire [2]. Moins fréquemment, la moelle épinière peut être blessée en raison d'une altération du flux sanguin, de processus inflammatoires, de dérangements métaboliques ou d'une exposition à des toxines.[3]
Blessure primaire
Il existe quatre mécanismes par lesquels une lésion primaire peut être causée[3]:
- Impact avec compression persistante de la ME
- Impact avec compression transitoire de la ME
- Lacération et transsection
- Distraction[2]
La LM résulte d'une insulte initiale telle que des forces mécaniques, qui est connue comme la blessure principale. Le mécanisme le plus courant de la blessure primaire est un impact direct, et une compression persistante se produit généralement par des fragments osseux lors de blessures par fracture-luxation. Contrairement à la fracture-luxation, les lésions d'hyperextension se traduisent généralement par un impact moins fréquent et une compression transitoire. Le troisième mécanisme, une blessure par distraction, un étirement et une déchirure de la moelle épinière dans son plan axial, se produit en séparant deux vertèbres adjacentes. Enfin, une lésion par lacération / transection, qui survient à la suite de fragments d'os tranchants, de luxations graves et de blessures par missile.[4][3]
Blessure secondaire
La blessure secondaire est une série de phénomènes biologiques qui commencent en quelques minutes et se poursuivent jusqu'à l'auto-immolation pendant des semaines ou des mois après la blessure primaire initiale. La phase aiguë de la lésion secondaire commence après une LME et implique des lésions vasculaires, des déséquilibres ioniques, la formation de radicaux libres, la réponse inflammatoire initiale et l'accumulation de neurotransmetteurs (excitotoxicité). La phase subaiguë suit, qui comprend la démyélinisation des axones survivants, la dégénérescence wallérienne, le remodelage de la matrice et la formation de la cicatrice gliale[3].
Lésion médullaire à réponse immunitaire
La neuroinflammation peut être bénéfique ou néfaste après la LM, fournissant le point de temps et l'état des cellules immunitaires. Les trois premiers jours suivant la LM, les événements inflammatoires impliquent le recrutement de microglies et d'astrocytes résidant dans le sang des neutrophiles sur le site de la lésion. La deuxième phase, environ trois jours après la lésion, enrôle les macrophages, les lymphocytes B et T sur le site de la lésion. Les T auxiliaires CD4 + deviennent activés par les cellules présentatrices d'antigène et libèrent des cytokines qui stimulent ensuite les cellules B pour synthétiser et libérer des anticorps, ce qui exacerbe la neuroinflammation et la destruction des tissus qui en résulte. La neuroinflammation est plus robuste dans la phase aiguë de la LM.[3]
L'inflammation continue peut persister dans les phases subaiguës et chroniques, même pour le reste de la vie d'un patient. La composition et le phénotype des cellules inflammatoires varient en fonction du stade de l'inflammation et des signaux existant dans le microenvironnement de la lésion. Les lymphocytes T, les lymphocytes B et les microglies / macrophages sont capables d'acquérir un phénotype pro-inflammatoire ou anti-inflammatoire pro-régénératif.[4][3]
La perturbation des axones nerveux traversant les tractus de la moelle épinière entraîne une perte de la fonction motrice et sensorielle en dessous du niveau de la blessure. Les schémas d'incapacité dépendent du niveau de la lésion et des tractus rachidiens affectés. [5][6] [3]
Les voies spinothalamiques se situent dans la partie antérieure de la moelle épinière. Ces axones nerveux transportent des informations sensorielles sur la douleur et la température. Les dommages à ces voies conduisent à une perte controlatérale de douleur et de sensation de température. Les voies corticospinales se situent dans les faces latérales de la moelle épinière. Ces axones nerveux contrôlent la fonction motrice. Les dommages à ces voies conduisent à une faiblesse ou une paralysie ipsilatérale. Dans la colonne cervicale, les axones menant aux membres supérieurs sont situés à proximité du centre de la moelle épinière.[3]
En revanche, les axones menant aux membres inférieurs sont situés à la périphérie. Les colonnes dorsales courent dans la partie postérieure de la moelle épinière. Ces tracts contiennent des informations sur les sensations tactiles, proprioceptives et vibratoires. L'endommagement de ces voies conduit à une perte controlatérale de la sensation tactile, proprioceptive et vibratoire.[3]
Examen clinique


En règle générale, les patients se présenteront après un événement traumatique important tel qu'un accident de véhicule à moteur, une chute de hauteur ou une blessure par balle. Il est peu probable que les signes vitaux soient anormaux, bien que des lésions cervicales élevées puissent entraîner une hypotension et une bradycardie en raison de la perte du tonus sympathique. L'examen physique révélera une faiblesse et des déficits sensoriels en corrélation avec le modèle de blessure et les voies vertébrales affectées. Plusieurs schémas classiques de blessures sont bien décrits. [5][6][7] [3]
Transection complète de la moelle épinière [8][3]
- Ces blessures démontrent généralement une perte bilatérale complète de la fonction motrice, de la sensation de douleur, de la sensation de température, de la proprioception, de la sensation vibratoire et de la sensation tactile en dessous du niveau de la blessure.
- Les blessures lombo-sacrées se présenteront avec une paralysie et une perte de sensation dans les membres inférieurs. Ces blessures peuvent également entraîner une perte de contrôle intestinal, une perte de contrôle de la vessie et un dysfonctionnement sexuel.
- Les lésions thoraciques entraînent les mêmes déficits que les lésions lombo-sacrées et, de plus, peuvent entraîner une perte de fonction des muscles du torse, entraînant des difficultés à maintenir la posture.
- Les lésions cervicales entraînent les mêmes déficits que les lésions thoraciques et peuvent également entraîner une perte de fonction des membres supérieurs conduisant à une tétraplégie. Les blessures au-dessus de C5 peuvent également entraîner des troubles respiratoires en raison de la perte d'innervation du diaphragme.[3]
Syndrome du cordon central [3]
- Il s'agit de la LM incomplète la plus courante.
- Les blessures sont causées par une hyperextension du cou entraînant une compression de la moelle épinière cervicale, causant des dommages principalement au centre de la moelle épinière.
- Ce modèle de blessure conduit à une faiblesse affectant les membres supérieurs plus que les membres inférieurs. Ce modèle se produit lorsque les voies corticospinales sont disposées avec les axones fournissant les extrémités supérieures situées plus près du centre de la moelle épinière, tandis que ceux fournissant les extrémités inférieures sont plus proches de la périphérie.
- Il peut également y avoir une perte associée de douleur et de sensation de température en dessous du niveau de la blessure.[3]
Syndrome de la moelle antérieure [3]
- Classiquement en raison de la compromission du flux sanguin de l'artère spinale antérieure.
- Une lésion bilatérale des voies spinothalamiques entraîne une perte bilatérale de douleur et de sensation de température en dessous du niveau de lésion.
- Une lésion bilatérale des voies corticospinales entraîne une faiblesse ou une paralysie en dessous du niveau de lésion.
- Les colonnes dorsales n'étant pas affectées, la sensation tactile, la proprioception et la sensation vibratoire restent intactes.
Syndrome de la moelle postérieure [3]
- Ce modèle de blessure se produit rarement en raison d'un traumatisme. Le plus souvent, les blessures sont dues à des causes infectieuses, toxiques ou métaboliques.
- Les dommages aux colonnes dorsales entraînent une perte de sensation tactile, de proprioception et de sensation vibratoire.
- Comme les tractus spinothalamique et corticospinal ne sont pas affectés, il y a la préservation de la sensation de douleur, de la sensation de température et de la fonction motrice.[3]
Syndrome de Brown-Séquard [9][3]
- Les lésions résultent d'une hémisection droite ou gauche de la moelle épinière.
- La section des voies nerveuses corticospinale et dorsale entraîne une perte ipsilatérale de la fonction motrice, de la sensation tactile, de la proprioception et de la sensation vibratoire en dessous du niveau de la blessure.
- La section du tractus spinothalamique entraîne une perte controlatérale de la douleur et de la sensation de température en dessous du niveau de la blessure.[3]
Syndrome du Conus medullaris [3]
- Elle est causée par une lésion de la partie terminale de la moelle épinière, juste en amont de la queue de cheval.
- Il présente de manière caractéristique une perte des fonctions de la racine nerveuse sacrée. Une perte des réflexes du tendon d'Achille, un dysfonctionnement des intestins et de la vessie et un dysfonctionnement sexuel peuvent être observables.[3]
- Il résulte de lésions cervicales élevées affectant les ganglions cervicaux, ce qui entraîne une perte de tonus sympathique.
- La perte du tonus sympathique se traduit par un état de choc caractérisé par une hypotension et une bradycardie.[3]
Examens paracliniques
L'imagerie est vitale pour identifier les blessures avec précision. Les radiographies simples ont été utilisées traditionnellement, mais avec les progrès de la technologie et la faible sensibilité des radiographies simples, la tomographie informatisée (CT ou CAT scan) a été remplacée comme écran initial pour identifier les anomalies osseuses telles que les fractures. La tomodensitométrie peut révéler des fractures vertébrales et soulever des soupçons de LME; cependant, sa sensibilité aux lésions des tissus mous est très faible. L'imagerie par résonance magnétique (IRM) est nécessaire pour évaluer avec précision le niveau de lésion de la moelle épinière elle-même.[11][12] L'IRM peut aider au pronostic, et plusieurs scores cliniques l'utilisent pour prédire le pronostic.[13] compression de la moelle épinière, contusion de la moelle épinière, œdème de la moelle épinière, transection de la moelle épinière, hémorragie de la moelle épinière et gonflement du ligament jaune.
D'autres résultats d'imagerie associés peuvent inclure: [12][3]
- Hernie discale traumatique: vue avec des luxations du disque vertébral et des lésions d'hyperextension. Une hernie du noyau pulpeux et une hernie de l'anneau fibreux sont observées dans cette condition.
- Hématome épidural
- Pseudoméningocèles
- Collections de fluides extraduraux
- Lésions vasculaires des artères comme l'artère carotide, l'artère vertébrale, etc.,
- Fractures vertébrales
Approche clinique
Comme les lésions de la moelle épinière surviennent le plus souvent dans le contexte d'un traumatisme important, un examen physique complet et une évaluation clinique des lésions concomitantes sont nécessaires au moment de la présentation. La reconnaissance des schémas de blessures ci-dessus peut aider à localiser l'emplacement et le type de blessure subie. Un examen clinique avec un examen détaillé et précis des nerfs moteurs et sensoriels est essentiel pour la classification. [3]
Lors d'un traumatisme médullaires, la présence de symptômes et signes cliniques suivants devrait faire suspecter une compression de la moelle épinière:
- Troubles sphinctériens
- Altération de la sensibilité dans la région génito-urinaire
- Déficits neurologique moteur ou sensitif des membres inférieurs
Une étude[14] a démontré que ce sont surtout les troubles sphinctériens et le déficit sensitif de la région génito-urinaire qui ont une association significative avec une compression de la moelle épinière.
La LM est évalué à l'aide de l'échelle de déficience de l'American Spinal Injury Association (ASIA). Le système de notation varie en fonction de la gravité de la blessure des lettres A à E.[15][3]
- ASIA A: blessure complète avec perte des fonctions motrices et sensorielles.
- ASIA B: Blessure incomplète avec fonction sensorielle préservée, mais perte complète de la fonction motrice.
- ASIA C: Blessure incomplète avec une fonction motrice préservée en dessous du niveau de blessure, moins de la moitié de ces muscles ont une force de grade 3 MRC (Medical Research Council).
- ASIA D: Blessure incomplète avec une fonction motrice préservée en dessous du niveau de blessure, au moins la moitié de ces muscles ont une force de grade 3 MRC (Medical Research Council).
- ASIA E: Examen moteur et sensoriel normal.
Traitement
Le traitement[3]:
- La décompression chirurgicale permet de réduire les dommages neurologiques réversibles dû à la compression, et est recommandée tôt suite au trauma (moins que 72 heures) en cas de stabilité hémodynamique et lors de détérioration neurologique [16].
- La thérapie à haute dose de méthylprednisolone s'est révélée protectrice dans les lésions de la moelle épinière, bien que son efficacité soit très limitée et son impact sur les résultats soit marginal.
- L'hypotension et le choc aggraveront l'impact de toute LME existante et aggraveront la probabilité de guérison neurologique. Des mesures immédiates sont nécessaires pour maintenir la respiration et la stabilité hémodynamique. La décompression chirurgicale peut être justifiée si possible pour réduire l'étendue de la blessure.[1][17][18] Cette procédure aide à stabiliser la colonne vertébrale, à prévenir la douleur, à réduire la déformation, à fournir une compression due à une hernie discale, à un caillot sanguin ou à un corps étranger. [3]
- Les patients atteints de LME sont mieux gérés dans des unités de soins intensifs neurologiques ayant une expertise dans la gestion de ces patients. Des unités de traumatologie dédiées doivent être identifiées et désignées pour transférer et soigner ces patients. [3]
Suivi
Une fois qu'un patient a subi une lésion médullaire, sa qualité de vie et son espérance de vie dépendent de la continuité des soins bien coordonnés entre une équipe de soins interprofessionnelle. Une approche d'équipe est idéale pour aider à atténuer les nombreuses complications qui peuvent résulter de la LM [18][19]: [3]
- Les soins infirmiers peuvent prévenir les infections des voies urinaires, les escarres et les pneumonies par aspiration associées aux cathéters.
- Les physiothérapeutes et les ergothérapeutes peuvent aider à maximiser le niveau de fonctionnement du patient.
- Les travailleurs sociaux peuvent coordonner les services d'invalidité et les remboursements.
- Un psychiatre doit être disponible pour aider le patient souffrant de dépression, ce qui est courant après une LME. [20]
- Les spécialistes de la gestion de la douleur peuvent aider à gérer les problèmes persistants de douleur chronique.[3]TLe traitement commence sur le site de la blessure et les ambulanciers paramédicaux, et le personnel des services médicaux d'urgence peut jouer un rôle important dans la stabilisation avant le transfert à l'hôpital. L'immobilisation peut aider à prévenir l'aggravation des blessures existantes. En cas de traumatisme grave, traitez immédiatement toute menace à la vie ou blessure traumatique concomitante.[3]
La réadaptation fait partie intégrante de la guérison et ces patients obtiennent les meilleurs résultats possibles grâce à une thérapie de réadaptation intense sous la direction de physiatres, de physiothérapeutes et d'ergothérapeutes. La réadaptation doit être poursuivie en ambulatoire une fois que le patient est prêt à quitter l'unité de réadaptation pour patients hospitalisés.[3]
Diagnostic différentiel
| Pathologies du système nerveux central | Pathologies nerveuses périphériques | Pathologies des jonctions neuromusculaires | Autres pathologies |
|---|---|---|---|
|
|
|
|
Complications
Les lésions de la moelle épinière sont associées à de nombreuses complications telles que les infections des voies urinaires, les escarres, les thromboses veineuses profondes, la dysréflexie autonome et la douleur chronique.[3]
La dysréflexie autonome survient chez les personnes atteintes de LM au niveau ou au-dessus de la colonne vertébrale thoracique 6 (T6). Cette condition se manifeste souvent par une hypotension orthostatique. Les symptômes de l'hypotension orthostatique sont souvent difficiles à traiter. Une prise en charge symptomatique avec des liants abdominaux, des bas élastiques, des médicaments vasoconstricteurs périphériques comme la midodrine et des minéralocorticoïdes comme la fludrocortisone peut aider. L'augmentation de la consommation de sel peut également aider à augmenter le volume et aider à contrôler les symptômes.[3]
Il y a également des coûts indirects importants en raison de la mobilité perdue, de l'incapacité de travailler et du lourd fardeau des soignants.
Les causes les plus courantes de mortalité sont la pneumonie et la septicémie. [21][3]
Références
- Cette page a été modifiée ou créée le 2020/08/28 à partir de Spinal Cord Injuries (StatPearls / Spinal Cord Injuries (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32809556 (livre).
- ↑ 1,0 1,1 1,2 et 1,3 Matthew J. Eckert et Matthew J. Martin, « Trauma: Spinal Cord Injury », The Surgical Clinics of North America, vol. 97, no 5, , p. 1031–1045 (ISSN 1558-3171, PMID 28958356, DOI 10.1016/j.suc.2017.06.008, lire en ligne)
- ↑ 2,0 2,1 2,2 et 2,3 Arsalan Alizadeh, Scott Matthew Dyck et Soheila Karimi-Abdolrezaee, « Traumatic Spinal Cord Injury: An Overview of Pathophysiology, Models and Acute Injury Mechanisms », Frontiers in Neurology, vol. 10, (ISSN 1664-2295, PMID 30967837, Central PMCID 6439316, DOI 10.3389/fneur.2019.00282, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 3,22 3,23 3,24 3,25 3,26 3,27 3,28 3,29 3,30 3,31 3,32 3,33 3,34 3,35 3,36 3,37 3,38 3,39 et 3,40 Joe Bennett, Joe M Das et Prabhu D. Emmady, StatPearls, StatPearls Publishing, (PMID 32809556, lire en ligne)
- ↑ 4,0 et 4,1 https://www.ncbi.nlm.nih.gov/pubmed/30967837
- ↑ 5,0 et 5,1 https://www.ncbi.nlm.nih.gov/pubmed/24559416
- ↑ 6,0 et 6,1 https://www.ncbi.nlm.nih.gov/pubmed/22330108
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21061894
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/1787981
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/1787982
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29083597
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23246741
- ↑ 12,0 et 12,1 https://www.ncbi.nlm.nih.gov/pubmed/27448661
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/22709268
- ↑ Nicholas Tobias Johannes Raison, Wisam Alwan, Amit Abbot et Mohamed Farook, « The Reliability of Red Flags in Spinal Cord Compression », Archives of Trauma Research, vol. 3, no 1, (ISSN 2251-953X, PMID 25032171, Central PMCID 4080478, DOI 10.5812/atr.17850, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/27815685
- ↑ Michael G. Fehlings, Lindsay A. Tetreault, Jefferson R. Wilson et Brian K. Kwon, « A Clinical Practice Guideline for the Management of Acute Spinal Cord Injury: Introduction, Rationale, and Scope », Global Spine Journal, vol. 7, no 3 Suppl, , p. 84S–94S (ISSN 2192-5682, PMID 29164036, Central PMCID 5684846, DOI 10.1177/2192568217703387, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28658409
- ↑ 18,0 et 18,1 https://www.ncbi.nlm.nih.gov/pubmed/30332844
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/12474168
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/8336997
- ↑ 21,0 et 21,1 https://www.ncbi.nlm.nih.gov/pubmed/27471859
