Kyste de la fente branchiale
| Maladie | |||
 Kyste branchial droit chez un jeune adulte | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Stridor, Ouverture au niveau du CAE, Masse parotidienne, Masse cervicale, Écoulement, Tirage , Ouverture cutanée cervicale, Érythème cutané | ||
| Symptômes |
Dyspnée , Dysphagie , Douleur , Masse cervicale latérale non sensible et fluctuante, Asymptomatique | ||
| Diagnostic différentiel |
Lymphome, Leucémie, Hémangiome, Kyste dermoïde, Malformations vasculaires, Tératome, Tissu thyroïdien ectopique, Tissu salivaire ectopique, Hygroma kystique, Kyste épidermoïde, ... [+] | ||
| Informations | |||
| Terme anglais | branchial cleft cyst | ||
| Autres noms | kyste branchial, sinus branchial, fistule branchiale, anomalie de la fente branchiale | ||
| Wikidata ID | Q2246002 | ||
| SNOMED CT ID | 59857007 | ||
| Spécialité | ORL | ||
| |||
Les kystes de fente branchiale sont des anomalies congénitales provenant d'erreurs embryonnaires du développement d'une des quatre fentes pharyngées. Le type le plus courant de ces anomalies provient de la deuxième fente et apparait comme une masse fluctuante non sensible le long du bord antérieur du muscle sternocléidomastoïdien. Comme il s'agit d'une anomalie congénitale, elle est présente à la naissance, mais peut ne pas être évidente ou symptomatique avant quelques années, voire avant l'âge adulte.[1]
Épidémiologie
Les kystes de la fente branchiale sont la 2e cause la plus fréquente de masses cervicales congénitales, tout juste après les kystes thyréoglosses. Ils comptent pour 30% de ces masses. Les anomalies du système branchial consistent en l'étiologie la plus fréquemment retrouvée en contexte de masse cervicales congénitales latérales. [2]
La véritable incidence des anomalies des fentes branchiales aux États-Unis est inconnue malgré leur survenue relativement fréquente, notamment en raison de la variété des anomalies et de leurs présentations. La prévalence n'est pas affectée par les différences ethniques ou de genre. Selon certaines sources, jusqu'à 10% de ces masses sont bilatérales. On les retrouve généralement au cours de la première décennie de vie, avec un âge moyen au diagnostic de 5 ans. Cependant, si aucune communication à la peau n'est présente, l'identification peut être retardée à l'âge adulte. L'âge moyen de présentation est alors de 40 ans. [3][4]
Étiologies
Les anomalies du système branchial se forment en raison de l'involution incomplète des structures de la fente branchiale atteinte. Dans la majorité des cas, aucune étiologie n'est identifiée. Cependant, plusieurs facteurs de risque existent. Certaines données suggèrent que les kystes branchiaux seraient dûs à une mauvaise prolifération des cellules de la crête neurale par ischémie relative découlant d'un défaut de l'artère stapédienne lors de l'embryogénèse. Cela entraîne des arches branchiales plus petites qu'à l'habitude, et les anomalies en découlant. [5]
Physiopathologie
Les anomalies de la fente branchiale sont définies par l'ouverture interne des sinus branchiaux résultant d'une oblitération incomplète lors de l'embryogenèse. On les retrouve le plus souvent sous la forme de kystes, mais aussi sous forme de voies sinusales, de fistules ou de restes cartilagineux. Le kyste n'a pas d'ouverture à la peau ni au tube digestif, tandis que le sinus a une seule ouverture vers la peau ou le tube digestif. La fistule quant à elle correspond à une communication entre la peau et le tube digestif. Cliniquement, on rencontre ces anomalies sur la portion antéro-latérale du cou ou le haut de la poitrine.[4][6]
Embryogénèse
Vers la quatrième semaine de gestation, les cellules de la crête neurale migrent dans la future région de la tête et du cou où les 6 paires d'arcs branchiaux (pharyngés) commencent à se développer. C'est l'étape de la neurulation. Le mésoderme est couvert extérieurement par l'ectoderme et intérieurement doublé par l'endoderme. Normalement, il y a 5 arcades branchiales (la 5e sur 6 subit une involution rapidement). Ces arcades sont séparées par des dépressions appelées fentes sur la surface ectodermique et appelées poches sur la surface endodermique. Il y a ainsi quatre fentes pharyngées. Le deuxième arc se développe caudalement puis recouvre la troisième et la quatrième arcade. Ces fentes enfouies deviennent des cavités tapissées d'ectoderme dont le développement se termine généralement à 7 semaines de gestation. Si les fentes ne se développent pas ou ne se développent pas complètement, les vestiges embryologiques formeront des kystes, des sinus ou des fistules à des endroits prévisibles en fonction de la fente branchiale d'origine. [4][5]

| Fente branchiale
(ectoderme) |
Arc branchial
(mésoderme) |
Poche branchiale
(endoderme) | |
|---|---|---|---|
| 1er | Canal auditif externe (CAE) | Partie squameuse des os mandibulaire, maxillaire et temporal
Os zigomatique Marteau Enclume Muscles masticateurs NC V (V3) Artère maxillaire |
Trompe d'Eustache
Cavité tympanique Cellules mastoïdiennes |
| 2e | Sinus cervical | Étrier
Apophyse styloïde de l'os temporal Os ioïde (corps et petite corne) Ligament stylohyoïde Muscles faciaux NC VII Artère stapédienne (si persiste après la période embryologique) |
Amygdale palatine |
| 3e | Sinus cervical | Os hyoïde (corps inférieur et grande corne)
Muscles constricteurs pharyngés supérieur et moyen Muscle stylopharyngé NC IX Carotide interne et commune |
Parathyroïdes inférieures
Thymus Fosse piriforme |
| 4e | Sinus cervical | Cartilage thyroïdien
Muscle constricteur pharyngés inférieur Muscle élévateur du voile du palais Muscles laryngés intrinsèques Muscle cricothyroïde NC X Arche aortique Artère sous-clavière droite |
Parathyroïdes supérieures
Sinus pyriforme Apex du thymus |
| 5e | Dégénération sans laisser de vestiges | ||
| 6e | Cartilages laryngés (cricoïde, arythénoïde)
Artères pulmonaires Ductus arteriosus |
Cellules para folliculaires de type C | |
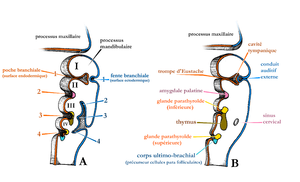
Anomalies spécifiques selon les fentes branchiales
Première fente branchiale
- Les anomalies de la première fente branchiale constituent environ 5 à 25% de toutes les anomalies de fente branchiale et sont sous-classifiées en 2 sous-groupes selon le Work classification system qui utilise les trouvailles histopathologiques.
- Les anomalies de type 1 ne contiennent que de l'ectoderme. À l'histopathologie, on retrouve donc des tissus épithéliaux squameux. Ils sont typiquement retrouvés latéralement au nerf facial et passent au travers ou superficiellement à la glande parotidienne. Ils forment un trajet mimant une duplication du canal auditif externe (CAE), sans communication avec celui-ci. Il n'y a donc jamais de fistules associées aux anomalies de type 1. L'ouverture cutanée, si présente, est localisée au dessus de l'angle de la mandibule. Elle est généralement antérieure, inférieure ou rarement postérieure à l'auricule. [6]
- Les anomalies de type 2 contiennent de l'ectoderme et du mésoderme. C'est le type d'anomalies de la première fente branchiale le plus courant. On retrouve donc à la fois de l'épithélium squameux et des tissus cartilagineux. Ils sont quant à eux retrouvés au pourtour du nerf facial, en latéral ou en médial. Ils sont plus souvent superficiels (57%) ou profonds (30%), mais parfois entre (13%) les branches du nerf facial. Un orifice à la peau peut être objectivé au niveau de l'angle de la mandibule ou en-dessous, mais toujours au-dessus de l'hyoïde. Il peut aussi y avoir communication au CAE ipsilatéral et parfois même à la membrane tympanique. [6][9]
Deuxième fente branchiale
- Il s'agit du kyste de fente branchiale le plus courant, représentant environ 40 à 95% des anomalies branchiales. Le punctum externe, s'il est présent, est localisé antérieurement et médialement au sternocléidomastoïde (SCM) sur la peau du cou. Les kystes bilatéraux de la deuxième fente branchiale peuvent être associés au syndrome branchio-oto-rénal.
- Le trajet d'une fistule de la 2e fente branchiale est le suivant : à partir de l'ouverture externe décrite ci-dessus, la fistule se déplace profondément vers le platysma puis passe entre les carotides internes et externes, superficiellement aux nerfs glossopharyngien et hypoglosse, avant de se connecter à la fosse amygdalienne. Des kystes ou des sinus de la deuxième fente branchiale peuvent exister n'importe où le long de ce parcours. [10][11]
Troisième fente branchiale
- Les kystes de la troisième fente branchiale représentent 2 à 8% de toutes les anomalies de la fente branchiale. Lorsqu'elle est présente, l'ouverture cutanée externe est vue sur le tiers moyen à inférieur du SCM antérieur.
- Le trajet d'une fistule de la 3e fente branchiale est le suivant : à partir de l'ouverture cutanée décrite ci-dessus, le tractus se dirige profondément vers le platysma et cours postérieurement à l'artère carotide interne. Il passe entre les nerfs glossopharyngien et hypoglosse, et peut être intimement associé au nerf laryngé supérieur (classiquement supérieur au nerf). Il se connecte ensuite au sinus pyriforme dans le larynx.[12]
Quatrième fente branchiale
- Les kystes de la quatrième fente sont extrêmement rares et représentant environ 1% de toutes les anomalies de la fente branchiale. Ils sont signalés plus fréquemment sur la gauche. En présence d'un sinus, l'ouverture à la peau se trouve près du bord inférieur médial du SCM, souvent au niveau de la fosse supraclaviculaire ou de l'encoche suprasternale.
- Le cours exact des anomalies de la 4e arche branchiale n'est pas aussi bien caractérisé en raison de sa rareté. Cependant, il passe classiquement en profondeur par rapport à la carotide commune et peut faire une boucle autour de l'arc aortique (anomalie du côté gauche) ou de la sous-clavière (anomalie du côté droit). Le trajet est superficiel au nerf laryngé récurrent et au nerf hypoglosse. Dans le cas d'une fistule, l'ouverture interne est au niveau du sinus pyriforme, dans le larynx.[12]

Présentation clinique
Facteurs de risque
Les facteurs de risques, bien que non clairement décrits dans la littérature, semblent comprendre les éléments suivants : [5]
- l'usage maternel de substances vasoactives
- le diabète mellitus maternel
- le saignement du 3e trimestre.
Questionnaire
Les kystes de la fente branchiale sont généralement présents sous la forme de 'masses cervicales latérales non sensibles et fluctuantes', le plus souvent ils sont 'asymptomatiques'. Ils peuvent devenir inflammés, sensibles et parfois purulents au cours d'une infection des voies respiratoires supérieures (IVRS). Le patient peut alors présenter une masse augmentée de taille, ou encore un drainage purulent vers la peau ou le pharynx s'il s'agit plutôt d'une fistule ou d'un sinus. Il est aussi fréquent de retrouver un orifice fistuleux à la surface de la peau.[7][13]
Les symptômes les plus préoccupants sont la dysphagie, la dyspnée et le stridor dus à la compression des voies respiratoires supérieures.[14] Les lésions kystiques sont plus fréquentes que les fistules, mais elles se présentent généralement plus tard, au cours de la deuxième décennie de la vie. En cas d'IVRS, le changement de taille est noté jusque dans 25% des cas.[4]
Les anomalies des fentes branchiales sont le plus souvent asymptomatique. Néanmoins, les symptômes suivants peuvent survenir et peuvent indiquer des complications nécessitant une intervention rapide : [4]
On doit aussi rechercher une histoire d'augmentation de la taille de la masse ou encore la présence d'écoulement en contexte d'IVRS.
Examen clinique
L'examen physique sera différent en fonction de l'emplacement du kyste de la fente branchiale.[4] Les éléments suivants sont ceux que l'on doit activement rechercher au cours de l'examen clinique : [6]
- examen ORL :
- ouverture au niveau du CAE (parfois même au niveau de la membrane tympanique)
- masse parotidienne
- anomalies orientant vers divers syndromes (p.ex. syndromes branchio-oto-rénal (BOR), branchio-oculo-facial (BOF), oculo-auriculaire-vertébral, DiGeorge, Treacher Collins) [4]
- anomalies des fentes branchiales bilatérales
- perte auditives (neurosensorielles ou conductives)
- malformations du CAE ou malformations de l'auricule
- microsomie, microphtalmie, micrognathie, rétrognathie, palais ogival
- anomalies ophtalmologiques
- acrochordons
- examen du cou :
- masse cervicale
- ouverture cutanée cervicale (de la région mandibulaire / péri-auriculaire jusqu'à l'encoche suprasternale)
- érythème cutané
- écoulement (dont le caractère peut orienter vers la présence d'une communication avec le pharynx)
- examen pulmonaire :
Après la trouvaille d'une anomalie, il est important de compléter l'examen ORL et cervical à la recherche d'une anomalie controlatérale. Une présentation bilatérale augmente le risque d'être atteint d'un syndrome génétique. [6]
Examens paracliniques
Aucun test de laboratoire spécifique n'est nécessaire pour l'évaluation. Cependant, certains tests sont couramment effectués pour éliminer le risque néoplasique et en vue d'une chirurgie d'exérèse : [15][16][17]
- L'aspiration à l'aiguine fine ou cytoponction est utile pour distinguer un kyste de la fente branchiale d'une néoplasie maligne, particulièrement chez l'adulte et surtout en présence de facteurs de risque de cancers ORL. [18][6]
- L'échographie cervicale peut être obtenue pour déterminer les caractéristiques des lésions kystiques de bonne taille. Cependant, seule l'anatomie de surface pourra être adéquatement caractérisée. Elle est particulièrement utile chez l'enfant pour éviter l'irradiation et pour guider la cytoponction. [19][16][6]
- Trouvailles : lésion hypoéchogène et absence de septations
- La tomodensitométrie des tissus mous du cou avec contraste permet l'identification de masses kystiques, rehaussantes et bien délimitées. La TDM, comparativement à l'échographie, permet l'étude des structures superficielles et profondes, ainsi que leur relation. [17]
- L'ajout d'une fistulographie par TDM ou graphie simple (injection d'un colorant radio-opaque) est à envisager en présence d'une ouverture à la peau pour délimiter le trajet de la malformation. [6][20]
- L'imagerie par résonnance magnétique cervicale avec contraste peut être utilisée pour une résolution plus fine. [21][20]
- Utile surtout en contexte de kystes de la 1re fente branchiale de type 2 en permettant l'évaluation précise de la glande parotide et l'atteinte des structures neurales environnantes, à priori le NC VII.
- L'ajout de gadolinium permet de visualiser le rehaussement des parois kystiques.
- Trouvailles : lésion hypodense en T1 et lésion hyperdense en T2
- La gorgée barytée peut permettre d'identifier une communication au niveau du sinus pyriforme, particulièrement chez les patients avec abcès récurrents ou thyroïdite suppurée. [6]
- La laryngoscopie peut aussi mettre en évidence une ouverture au niveau du sinus pyriforme. [22]
Histopathologie
Les kystes de la fente branchiale sont tapissés d'épithélium squameux stratifié et peuvent contenir des débris kératiniques. Dans certains cas, la paroi du kyste est tapissée d'épithélium cylindrique cilié, ce qui entraîne un contenu plus mucoïde. Le tissu lymphoïde est généralement présent autour de la muqueuse épithéliale. Si le kyste est infecté ou rompu, des cellules inflammatoires peuvent être identifiées dans la cavité ou le stroma.[3]
Diagnostic différentiel
Le diagnostic différentiel des masses cervicales se décline souvent en trois grandes catégories, soient les masses congénitales, inflammatoires et néoplasiques. On y retrouve notamment les entités suivantes : [19][23][4][2][24]
| Catégorie | Diagnostic différentiel |
|---|---|
| Congénitales | |
| Inflammatoires |
|
| Néoplasiques |
|
Traitement
Un oto-rhino-laryngologiste doit être consulté en cas de suspicion d'une anomalie du système branchial. La référence peut être élective ou urgente selon le mode de présentation clinique. [4]
Avenues de traitement
Les avenues de traitement des anomalies des fentes branchiales sont les suivantes : [6][25][4]
- traitement antibiotique (en présence de signes d'infection) et drainage à l'aiguille (conjointement au traitement médical) en contexte d'infection
- Antibiotiques PO ou parentéral.
- Drainage permettant d'améliorer les taux de réussite du traitement médical, d'effectuer une culture afin d'identifier le germe causal et de choisir une thérapie antimicrobienne.
- Incision et drainage rarement nécessaires et non recommandés, puisqu'ils augmentent le risque de fibrose et de distorsion des plans chirurgicaux.
- exérèse d'une anomalie de la fente branchiale (en présence de signes d'infection) de façon élective et une fois l'infection résolue, sauf en contexte de compromis des voies respiratoires ou d'abcès important. Dans ces conditions, la chirurgie doit être envisagée de façon urgente. Éventuellement et sauf exception, toute anomalie des fentes branchiales devrait être adressée chirurgicalement.
Suivi
Suivi selon l'évolution des signes d'infection lorsque traité par drainage et antibiothérapie. La chirurgie est ensuite à envisager lorsque l'infection est résolue. [6]
Complications
En l'absence de traitement, il est possible de retrouver les complications suivantes. Par ailleurs, il s'agit parfois du mode de présentation de cette condition vu sa présentation la plus souvent asymptomatique. [6]
- infection de l'anomalie de la fente branchiale
- abcès cervical
- thyroïdite suppurée
- détresse respiratoire
Évolution
Les patients et les familles doivent être informés que les kystes de la fente branchiale sont généralement bénins. Avec le traitement, les patients se rétablissent généralement sans complications ni récidive. [4]
L'échec de l'excision complète du trajet peut entraîner un taux de récidive estimé à 3%. En cas de chirurgie cervicale préalable ou d'infections récurrentes, le taux de récidive peut atteindre 20%. [6]
Prévention
Les anomalies de la fente branchiale sont des malformations congénitales et actuellement, il n'y a aucune mesure préventive pour réduire la probabilité de la survenue. Les médecins doivent être informés de la symptomatologie et des trouvailles à l'examen physique conduisant au diagnostic précoce de ces lésions. Une identification rapide permet de réduire le coût des soins et les inconvénients pour le patient, en limitant le nombre de consultations médicales ainsi que l'usage d'antibiotiques et d'imageries inutiles. [4]
Références
- Cet article a été créé en partie ou en totalité le 2020/10/10 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2020/10/12 à partir de Branchial Cleft Cyst (StatPearls / Branchial Cleft Cyst (2020/04/22)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29763089 (livre).
- ↑ Neville Wei Yang Teo, Shahrul Izham Ibrahim et Kun Kiaang Henry Tan, « Distribution of branchial anomalies in a paediatric Asian population », Singapore Medical Journal, vol. 56, no 4, , p. 203–207 (ISSN 0037-5675, PMID 25917471, Central PMCID 4415099, DOI 10.11622/smedj.2015060, lire en ligne)
- ↑ 2,0 et 2,1 (en) Lourdes Quintanilla-Dieck et Edward B. Penn, « Congenital Neck Masses », Clinics in Perinatology, vol. 45, no 4, , p. 769–785 (DOI 10.1016/j.clp.2018.07.012, lire en ligne)
- ↑ 3,0 et 3,1 J. Drew Prosser et Charles M. Myer, « Branchial cleft anomalies and thymic cysts », Otolaryngologic Clinics of North America, vol. 48, no 1, , p. 1–14 (ISSN 1557-8259, PMID 25442127, DOI 10.1016/j.otc.2014.09.002, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 et 4,11 Anouchka H. Coste, Daniel H. Lofgren et Carl Shermetaro, StatPearls, StatPearls Publishing, (PMID 29763089, lire en ligne)
- ↑ 5,0 5,1 5,2 et 5,3 Neligan, Peter,, Warren, Richard J., et Van Beek, Allen,, Plastic surgery. (ISBN 978-0-323-35695-4, 0-323-35695-8 et 978-0-323-35702-9, OCLC 1006385273, lire en ligne)
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 et 6,12 Myers, Eugene N., 1933- et Snyderman, Carl H.,, Operative otolaryngology : head and neck surgery (ISBN 978-0-323-46134-4 et 0-323-46134-4, OCLC 1006507647, lire en ligne)
- ↑ 7,0 et 7,1 Samantha B. Allen et Julie Goldman, StatPearls, StatPearls Publishing, (PMID 29494074, lire en ligne)
- ↑ « Kyste de la fente branchiale »
- ↑ W. P. Work, « Newer concepts of first branchial cleft defects », The Laryngoscope, vol. 82, no 9, , p. 1581–1593 (ISSN 0023-852X, PMID 5079586, DOI 10.1288/00005537-197209000-00001, lire en ligne)
- ↑ Y. Bajaj, S. Ifeacho, D. Tweedie et C. G. Jephson, « Branchial anomalies in children », International Journal of Pediatric Otorhinolaryngology, vol. 75, no 8, , p. 1020–1023 (ISSN 1872-8464, PMID 21680029, DOI 10.1016/j.ijporl.2011.05.008, lire en ligne)
- ↑ Susan Muller, Ashley Aiken, Kelly Magliocca et Amy Y. Chen, « Second Branchial Cleft Cyst », Head and Neck Pathology, vol. 9, no 3, , p. 379–383 (ISSN 1936-0568, PMID 25421295, Central PMCID 4542795, DOI 10.1007/s12105-014-0592-y, lire en ligne)
- ↑ 12,0 et 12,1 Keyvan Nicoucar, Roland Giger, Harrison G. Pope et Thomas Jaecklin, « Management of congenital fourth branchial arch anomalies: a review and analysis of published cases », Journal of Pediatric Surgery, vol. 44, no 7, , p. 1432–1439 (ISSN 1531-5037, PMID 19573674, DOI 10.1016/j.jpedsurg.2008.12.001, lire en ligne)
- ↑ Swapnil Patel et Alok A. Bhatt, « Thyroglossal duct pathology and mimics », Insights into Imaging, vol. 10, no 1, , p. 12 (ISSN 1869-4101, PMID 30725193, Central PMCID 6365310, DOI 10.1186/s13244-019-0694-x, lire en ligne)
- ↑ L. Possel, M. François, T. Van den Abbeele et P. Narcy, « [Mode of presentation of fistula of the first branchial cleft] », Archives De Pediatrie: Organe Officiel De La Societe Francaise De Pediatrie, vol. 4, no 11, , p. 1087–1092 (ISSN 0929-693X, PMID 9488742, DOI 10.1016/s0929-693x(97)88973-7, lire en ligne)
- ↑ Dong Hoon Lee, Tae Mi Yoon, Joon Kyoo Lee et Sang Chul Lim, « Clinical Study of Second Branchial Cleft Anomalies », The Journal of Craniofacial Surgery, vol. 29, no 6, , e557–e560 (ISSN 1536-3732, PMID 29608472, DOI 10.1097/SCS.0000000000004540, lire en ligne)
- ↑ 16,0 et 16,1 Anmol Gupta Bansal, Rebecca Oudsema, Joy A. Masseaux et Henrietta Kotlus Rosenberg, « US of Pediatric Superficial Masses of the Head and Neck », Radiographics: A Review Publication of the Radiological Society of North America, Inc, vol. 38, no 4, , p. 1239–1263 (ISSN 1527-1323, PMID 29995618, DOI 10.1148/rg.2018170165, lire en ligne)
- ↑ 17,0 et 17,1 Elliott Friedman, Maria Olga Patiño et Unni K. Udayasankar, « Imaging of Pediatric Salivary Glands », Neuroimaging Clinics of North America, vol. 28, no 2, , p. 209–226 (ISSN 1557-9867, PMID 29622115, DOI 10.1016/j.nic.2018.01.005, lire en ligne)
- ↑ Li-Fang Shen, Shui-Hong Zhou, Qiong-Qiong Chen et Qi Yu, « Second branchial cleft anomalies in children: a literature review », Pediatric Surgery International, vol. 34, no 12, , p. 1251–1256 (ISSN 1437-9813, PMID 30251021, DOI 10.1007/s00383-018-4348-8, lire en ligne)
- ↑ 19,0 et 19,1 Swapnil Patel et Alok A. Bhatt, « Thyroglossal duct pathology and mimics », Insights into Imaging, vol. 10, no 1, , p. 12 (ISSN 1869-4101, PMID 30725193, Central PMCID 6365310, DOI 10.1186/s13244-019-0694-x, lire en ligne)
- ↑ 20,0 et 20,1 Anmol Gupta Bansal, Rebecca Oudsema, Joy A. Masseaux et Henrietta Kotlus Rosenberg, « US of Pediatric Superficial Masses of the Head and Neck », Radiographics: A Review Publication of the Radiological Society of North America, Inc, vol. 38, no 4, , p. 1239–1263 (ISSN 1527-1323, PMID 29995618, DOI 10.1148/rg.2018170165, lire en ligne)
- ↑ Ruth Elizabeth Brown et Srikrishna Harave, « Diagnostic imaging of benign and malignant neck masses in children-a pictorial review », Quantitative Imaging in Medicine and Surgery, vol. 6, no 5, , p. 591–604 (ISSN 2223-4292, PMID 27942480, Central PMCID 5130564, DOI 10.21037/qims.2016.10.10, lire en ligne)
- ↑ (en) Janet W. Lee et Jamie L. Funamura, « Third branchial cleft anomalies », Operative Techniques in Otolaryngology-Head and Neck Surgery, vol. 28, no 3, , p. 161–166 (DOI 10.1016/j.otot.2017.05.014, lire en ligne)
- ↑ Jason C. Fowler, Ryan Marovich et Jonas T. Johnson, « Evaluating a neck mass: narrowing the differential diagnosis », JAAPA: official journal of the American Academy of Physician Assistants, vol. 25, no 3, , p. 30–35 (ISSN 1547-1896, PMID 22514956, DOI 10.1097/01720610-201203000-00007, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 24 octobre 2020)
- ↑ Jillian Mattioni, Sarah Azari, Travis Hoover et Daniel Weaver, « A cross-sectional evaluation of outcomes of pediatric branchial cleft cyst excision », International Journal of Pediatric Otorhinolaryngology, vol. 119, , p. 171–176 (ISSN 1872-8464, PMID 30735909, DOI 10.1016/j.ijporl.2019.01.030, lire en ligne)
