Insuffisance cardiaque diastolique (programme d'exercices)
| Programme d'exercices | |||
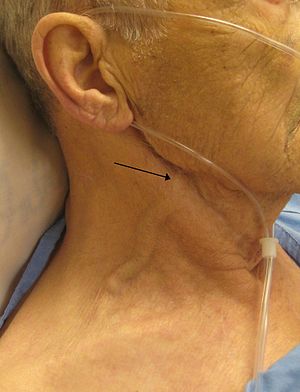 Élévation de la TVC chez un patient insuffisant cardiaque | |||
| Programme d'exercices | |||
|---|---|---|---|
| Système | Cardiovasculaire | ||
| Indications |
Insuffisance cardiaque diastolique | ||
| Contre-indications absolues |
Embolie pulmonaire, Flutter auriculaire, Fibrillation auriculaire, Diabète sucré, Intolérance à l'effort, Dyspnée (symptôme), Thrombose veineuse profonde du membre inférieur, Angine | ||
| Contre-indications relatives |
Prise de poids, Dyspnée (symptôme), Tachycardie (signe clinique), Tachycardie ventriculaire, Hypotension artérielle (signe clinique), Dobutamine | ||
| Complications |
Syndrome coronarien aigu, Arrêt cardiaque, Hypotension artérielle (signe clinique), Blessures musculosquelettiques, Arythmie auriculaire, Arythmie ventriculaire | ||
| Informations | |||
| SNOMED CT ID | 418304008 | ||
| Spécialités | Kinésiologie, Cardiologie, Médecine familiale, Médecine interne | ||
| |||
L’insuffisance cardiaque diastolique se caractérise par une dysfonction ventriculaire et une réaction inflammatoire systémique entraînant une diminution de la capacité à l’effort. Les options de thérapies pharmacologiques sont limitées pour cette problématique. L’exercice semble être un traitement efficace.[1] [2] [3]
Contexte
L’insuffisance cardiaque diastolique (ICD) se caractérise par une dysfonction ventriculaire qui peut toucher soit le ventricule droit, le ventricule gauche ou les deux ventricules simultanément. Contrairement à l’insuffisance cardiaque systolique, la fraction d’éjection (FE) est préservée. Cette dysfonction ventriculaire est engendrée par une altération des cellules myocardiques au niveau des ventricules, entraînant une rigidité de la paroi ventriculaires.[1] Ceci provoque un problème de compliance, et donc une dysfonction diastolique. Les patients souffrant d’ICD peuvent présenter plusieurs symptômes, dont l’essoufflement.[4] En 2016, on pouvait compter jusqu’à 160 000 Québécois atteints d’insuffisance cardiaque.[5] Sur ces 160 000 Québécois, nous pouvons y compter environ 50% de cas d’ICD. L’activité physique peut être contre-intuitive chez ces patients, car ceux-ci se plaignent de dyspnée prononcée qui limite leurs activités de la vie quotidienne et domestique (AVQ/AVD). Il s’agit d’un traitement essentiel dans le contrôle de la maladie.[3]
Indications
Tous les patients dont l'insuffisance cardiaque diastolique est stable devraient être admissibles à un programme d’entraînement personnalisé afin d’améliorer leur tolérance à l’activité physique et leur qualité de vie. Il n’y a pas de preuves que l’entraînement devrait être limité à un sous-groupe de patient insuffisant cardiaque (étiologie, classe, NYHA, FEVG, ou la médication).[3][6]
Contre-indications
Absolues
Les contre-indications à l'entrainement sont [3]:
- l'intolérance à l'effort crescendo ou dyspnée de repos par rapport aux 3-5 jours précédents
- de l'angine à l’exercice de faible intensité (<2 MET, <50 W)
- un diabète sucré non contrôlé
- une embolie pulmonaire récente
- une thrombophlébite
- une fibrillation auriculaire ou un flutter auriculaire de novo.
Relatives
Les conditions qui augmentent le risque pour la pratique d’exercice sont [3]:
- une prise de poids 1.8 kg de masse corporelle au cours des derniers 1-3 jours
- une thérapie de dobutamine continue ou intermittente
- une hypotension artérielle à l'exercice
- une classe fonctionnelle NYHA IV
- de la tachycardie ventriculaire apparaissant au repos ou à l’effort
- un tachycardie en décubitus dorsal
- des comorbidités préexistantes limitant la tolérance à l’effort.
Prescription recommandée
Il est recommandé d’effectuer 3 à 5 fois par semaine d’entraînement aérobie à une intensité de 60-80% de la fréquence cardiaque de réserve (FCR) si le patient a effectué un test d’effort. Cependant, si le test d’effort n’est pas disponible et/ou que le patient présente une fibrillation auriculaire, il est conseillé d’atteindre une intensité qui n’excède pas 11-14 sur l’échelle de perception d’effort de Borg (EPE) qui est graduée de 6 à 20. Il est conseillé de viser l’atteinte de 30-60 minutes d’entraînement aérobie en continu par séance. Pour entamer l’exercice cardiovasculaire, il est possible d’effectuer de courtes durées d’exercice aérobie de 5 à 10 minutes, et progresser vers les recommandations. Les préférences du patient vont permettre de cibler l’appareil aérobie afin de maximiser l’adhérence au programme.[7][8]
Les données sont limitées pour les entraînements par intervalle à haute intensité (90% de la FCR) chez les IC : la sécurité et l'application des intervalles sont les principaux enjeux chez les ICD.[9]
En ce qui concerne les exercices en résistances, selon l’ACSM, il est proposé d’effectuer 1 à 2 séances non consécutives par semaine d’exercices musculaires à une intensité initiale de 40% de la répétition maximale (RM) pour les membres supérieurs et 50% du RM pour les membres inférieurs. Progresser graduellement vers une intensité de 70% du RM sur plusieurs semaines/mois. Les patients peuvent effectuer 2 séries de 10-15 répétitions et travailler des grands groupes musculaires comme le dos, les jambes et les pectoraux. Il est recommandé d’effectuer les exercices sur machine pour favoriser le travail musculaire et limiter les risques de chute. Si le stress cardiovasculaire est trop élevé, effectuer des exercices un membre à la fois (unilatéralement). [7][8]
Exécution
Certains principes généraux doivent être mis en place pour l'exécution de ces programmes.[10][3][7]
- Afin de maximiser l’adhérence au programme, débuter le programme sans essoufflement et progresser vers les recommandations.
- Effectuer des séances rapprochées peut aider à l’adhésion du programme d’entraînement et limiter les différentes complications.
- Demeurer dans une intensité avec un léger essoufflement (11-13 EPE) pour les ICD sévères.
- Afin de limiter la surcharge cardiaque, limiter les exercices de types statiques, la manœuvre de Valsalva lors de l’effort musculaire, les exercices au sol et les exercices avec les bras au-dessus des épaules.
Complications
Les complications anticipées du programme d'exercices sont : [11]
- des arythmies auriculaires et ventriculaires
- de l'hypotension artérielle post-exercice
- l'exacerbations des symptômes
- des blessures musculosquelettiques
- un risque augmenté de mort subite lors d’exercice vigoureux
- un risque d’infarctus du myocarde.
Suivi
Il est recommandé de vérifier le degré de fatigue qui est généré par l’entraînement. Si le patient se plaint de fatigue, il est recommandé de diviser le programme d’entraînement en des durées d’effort plus court. Si le patient possède un cardiostimulateur, vérifier sa configuration et s’assurer de rester en bas de 10-15 bpm de la fréquence cardiaque de défibrillation si le cas s’applique. Vérifier la prise de poids et les inconforts respiratoires, ce qui peut suggérer une décompensation. [7] [9]
Bénéfice anticipé
Chez les patients ICD, la cause de plusieurs symptômes est secondaire au bas débit cardiaque vers la périphérie. Ce bas débit peut entraîner des changements physiologiques au niveau musculaire et hormonal, connu sous le nom de Thèse musculaire. Lors de ce phénomène, il y a une cascade d’évènement qui provoque des effets délétères sur la fonction cardiaque. Initialement, le bas débit sanguin au niveau de la périphérie ne parvient pas à oxygéner optimalement les muscles. La réaction inflammatoire ainsi que le manque de substrat aux muscles favorisent le catabolisme musculaire et effectuent des changements au niveau structural du muscle.[12] Effectivement, le type des fibres musculaires change et devient moins oxydatif (Type I vers Type II). Ceci favorise une fatigue musculaire précoce et cause l’augmentation de l’activité des ergorécepteurs musculaires et du système sympathique, ce qui provoque une augmentation de la ventilation, de la dyspnée et de la post-charge due à une augmentation de la vasoconstriction. Ceci emmène finalement à un cercle vicieux, car l’augmentation de la vasoconstriction diminue le débit sanguin au niveau musculaire, ce qui favorise davantage le catabolisme musculaire et accroît l’activité du système sympathique.[12] En effectuant de l’exercice aérobie et musculaire, il est possible d’augmenter la masse musculaire et changer la composition afin de ralentir ce phénomène. Lors d’un entraînement régulier, la physiologie du tissu musculaire se retrouve généralement à changer pour que celui-ci soit plus oxydatif.[13] L’entraînement favorise l’augmentation des volumes et la densité mitochondriales favorisant l’utilisation de l’oxygène.[13] Ces changements physiologiques musculaire permettraient de diminuer le lactate sanguin, un signe de la fatigue musculaire. Ces facteurs combinés à une augmentation de la masse musculaire diminuent la sensibilité des ergorécepteurs, diminuant l’activité du système sympathique.[13] Cette baisse du système sympathique diminue la vasoconstriction, permettant un meilleur débit sanguin au niveau de la périphérie afin de freiner le catabolisme musculaire. Grâce à la baisse du système sympathique, la fréquence cardiaque de repos diminue, ce qui améliore le taux de remplissage lors de la diastole favorisant l’augmentation du débit cardiaque et diminue la susceptibilité d’arythmies ventriculaires.[14]
Il y aurait également une réaction inflammatoire qui produit un certain remodelage négatif des structures cardiaques chez les patients ICD et une sécrétion d’aldostérone et d’angiotensine afin d’augmenter la vasoconstriction dans le but d’augmenter le débit.[2] Cependant, cet réaction aggrave la condition d’ICD, car le débit sanguin diminue davantage.[15] Lors d’un entraînement régulier, il y a une diminution de la sécrétion des cytokines inflammatoires, d’aldostérone, d’angiotensine, et une augmentation de l’oxyde nitrique, un vasodilatateur qui améliore la fonction endothéliale. Tous ces facteurs favorisent un remodelage cardiaque et vasculaire positif et diminuent les résistances vasculaires. [14] [15] Ces changements favorisent la précharge du ventricule gauche et permettra d’augmenter le débit cardiaque. [12] [14] [15]
Finalement, un entraînement régulier permet de diminuer les symptômes d’ICD, comme l’essoufflement et la fatigue, ainsi d’augmenter la capacité physique (VO2max). [14] Cette augmentation du VO2max et des différents facteurs physiologiques permettent d’augmenter l’endurance lors des AVQ/AVD et améliore la qualité de vie des patients.[16] Également, une étude a démontré que l’entraînement régulier chez les ICD permettrait de diminuer les hospitalisations.[17] Ceci démontre clairement que l’activité physique chez les ICD fait partie du traitement et ne devrait pas être négligé.
Références
- ↑ 1,0 et 1,1 Conti, L., Perrier, A., & Lerch, R. (2008). Insuffisance cardiaque par dysfonction diastolique: mythe ou réalité?. Revue médicale suisse, 4(175).
- ↑ 2,0 et 2,1 Van Linthout, S., & Tschöpe, C. (2017). Inflammation–cause or consequence of heart failure or both?. Current heart failure reports, 14(4), 251-265.
- ↑ 3,0 3,1 3,2 3,3 3,4 et 3,5 Piepoli, M. F., Conraads, V., Corra, U., Dickstein, K., Francis, D. P., Jaarsma, T., ... & Ponikowski, P. P. (2011). Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation. European journal of heart failure, 13(4), 347-357.
- ↑ Schläpfer-Pessina, A. (2015). Insuffisance cardiaque à fraction d'éjection préservée: le traitement améliore-t-il le pronostic?. Nouveautés en médecine interne générale 2014, 458(3), 199-205.
- ↑ Institut national de santépublique du Québec. (2019, 15 août). Surveillance de l’insuffisance cardiaque au Québec : prévalence, incidence et mortalitéde 2005-2006 à2015-2016. https://www.inspq.qc.ca/publications/2560
- ↑ Moe, G. W., Ezekowitz, J. A., O'Meara, E., Howlett, J. G., Fremes, S. E., Al-Hesayen, A., ... & White, M. (2014). The 2013 Canadian Cardiovascular Society Heart Failure Management Guidelines Update: focus on rehabilitation and exercise and surgical coronary revascularization. Canadian Journal of Cardiology, 30(3), 249-263.
- ↑ 7,0 7,1 7,2 et 7,3 American College of Sports Medicine. (2019). ACSM's Clinical Exercise Physiology. Lippincott Williams & Wilkins.
- ↑ 8,0 et 8,1 American College of Sports Medicine. (2021). ACSM’S Guidelines for exercise Testing and Prescription: Edition 11. Lippincott Williams & Wilkins.
- ↑ 9,0 et 9,1 Keteyian SJ. High intensity interval training in patients with cardiovascular disease: a brief review of the physiologic adaptations and suggestions for future research. J Clin Exerc Physiol. 2013;2:12–9.
- ↑ Ades, P. A., Keteyian, S. J., Balady, G. J., Houston-Miller, N., Kitzman, D. W., Mancini, D. M., & Rich, M. W. (2013). Cardiac rehabilitation exercise and self-care for chronic heart failure. JACC: Heart failure, 1(6), 540-547.
- ↑ Piña, I. L., Apstein, C. S., Balady, G. J., Belardinelli, R., Chaitman, B. R., Duscha, B. D., ... & Sullivan, M. J. (2003). American Heart Association Committee on exercise, rehabilitation, and prevention. Exercise and heart failure: A statement from the American Heart Association Committee on exercise, rehabilitation, and prevention. Circulation, 107(8), 1210-1225.
- ↑ 12,0 12,1 et 12,2 Piepoli, M. F., & Coats, A. J. S. (2013). The ‘skeletal muscle hypothesis in heart failure’revised.
- ↑ 13,0 13,1 et 13,2 Braith, R. W., & Beck, D. T. (2008). Resistance exercise: training adaptations and developing a safe exercise prescription. Heart failure reviews, 13(1), 69-79.
- ↑ 14,0 14,1 14,2 et 14,3 Haykowsky, M., Brubaker, P., & Kitzman, D. (2012). Role of physical training in heart failure with preserved ejection fraction. Current heart failure reports, 9(2), 101-106.
- ↑ 15,0 15,1 et 15,2 Niebauer, J. (2008). Effects of exercise training on inflammatory markers in patients with heart failure. Heart failure reviews, 13(1), 39-49.
- ↑ Fukuta, H., Goto, T., Wakami, K., & Ohte, N. (2016). Effects of drug and exercise intervention on functional capacity and quality of life in heart failure with preserved ejection fraction: a meta-analysis of randomized controlled trials. European journal of preventive cardiology, 23(1), 78-85.
- ↑ Morris, J. H., & Chen, L. (2019). Exercise training and heart failure: a review of the literature. Cardiac failure review, 5(1), 57.
