Hémoptysies (approche clinique)
| Approche clinique | |
 | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Bilan de base, Radiographie du thorax, TDM du thorax, FSC |
| Drapeaux rouges |
Tabagisme, Douleur dorsale, Néoplasie pulmonaire, Symptômes B, Dyspnée (symptôme), Diminution du murmure vésiculaire, Trachéostomie, Hémoptysie massive, Cathéter d'artère pulmonaire |
| Informations | |
| Autres noms | Hémorragie pulmonaire, sang dans les expectorations |
| Wikidata ID | Q647099 |
| SNOMED CT ID | 66857006 |
| Spécialité | Pneumologie |
|
| |
Sang dans les expectorations (hémoptysie) (7)
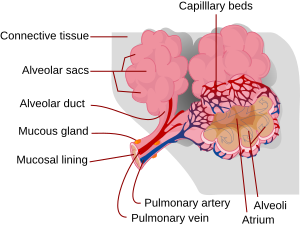
Les hémoptysies sont les expectorations de sang lors d'un effort de toux.[1] Ce sang provient des voies aériennes sous glottiques, il est rouge et aéré (à différentier de l'hématémèse, dont le sang est rejeté par la bouche au cours d'un effort de vomissement. Il s'agit dans ce cas de sang digéré et donc plus foncé voir noirâtre, et indique une hémorragie digestive haute).[2]
Les hémoptysies de petite abondance sont souvent rencontrées en pratique, tandis que les hémoptysies massives sont moins fréquentes et potentiellement léthales si elles ne sont pas prises en charge de façon appropriée.[3]
L'hémoptysie est dite massive si la quantité de sang est > 150ml/24h[4] ou >100ml/h.[5]
Épidémiologie
Pour les hémoptysies massives:[1]
- Dans une étude monocentrique en France: l'âge moyen était de 54 ans; dont 71% des patients étaient des hommes. Parmi eux, de 71% des patients étaient des fumeurs.[6]
- Une autre étude conduite en Italie (Mondoni et al.): retrouve que l'âge moyen était de 67 ans; avec 66,7% des patients étant des hommes. Des antécédents de tabagisme étaient également présents chez 54% des patients.[7]
Étiologies
Les hémoptysies sont communes dans plusieurs pathologies respiratoires bénignes.[8]
Dans 90% des cas, c'est le système vasculaire bronchique qui est responsable des hémoptysies massives. Les autres sources sont représentées par:
- les fistules aortobronchiques
- les anévrismes rompus
- d'autres sources non bronchiques (5%)
- les vaisseaux pulmonaires (5%)
| Cause | Éléments en faveur |
|---|---|
| tuberculose (25%) |
|
| bronchiectasies (14.9%-20%) |
|
Tumeurs:
|
|
| pneumonie / abcès pulmonaire (18,6%) |
|
| hémoptysie cryptogénique (18%) | |
| Bronchite | bronchite aiguë (13,7%):
|
| mycétome pulmonaire (6%) |
|
| embolie pulmonaire |
|
| Pression capillaire élevée (sténose mitrale, insuffisance cardiaque gauche) |
|
| malformations artério-veineuses |
|
| corps étrangers (chronique, non diagnostiqué) |
|
| Broncholithiases |
|
| Abcès pulmonaire |
|
| Anévrysme de l'aorte thoracique |
|
| Rupture de l'artère pulmonaire |
|
| Vascularite | Syndrome de Goodpasture
|
| Endométriose pulmonaire |
|
| Troubles de la coagulation | Coagulopathies
Traitement anticoagulant
|
| iatrogènes |
Physiopathologie
95% de la circulation du sang au niveau du poumon se fait à travers les artères pulmonaires à basse pression vers les capillaires pulmonaires où ont lieux les échanges gazeux, tandis que les 5% restants circule dans les artères bronchiques à haute pression, originaires de l'aorte, vers les voies respiratoires principales. Les hémoptysies proviennent de la circulation bronchique.[8]
La physiopathologie selon les causes les plus fréquentes:

- Bronchiectasie: l'inflammation chronique des artères bronchiques et des vaisseaux péribronchiques et sous-muqueux entraine l'hypertrophie et la rupture des vaisseaux.[1]
- Tuberculose: nécrose et ulcération des vaisseaux, le plus souvent par érosion d'un ganglion lymphatique calcifié dans un vaisseau au niveau de la trachée, ou d'une bronchectasie secondaire à l'infection antérieure, ou une infection fongique dans une cavité laissée par une infection antérieure.[9][10] Le plus souvent, il s'agit d'une artère bronchique, mais il peut s'agir dans certains cas de la rupture d'un anévrisme de Rasmussen.[11]
- Carcinomes: tels que le carcinome épidermoïde, soit comme source vasculaire soit par érosion dans un vaisseau contigu.[3]
- Mycétomes: le plus souvent dû à l'Aspergillus dans 50 à 90% des cas, causant des changements vasculaires et parenchymateux.[9]
- Hémorragies cryptogéniques: retrouvées chez le fumeur.[12][13]
Approche clinique
Histoire
Un bon questionnaire permettra de distinguer les différentes hémorragies pouvant être confondues avec l'hémoptysie, à savoir l'hématémèse et l'épistaxis. Il est important de demander si le saignement a lieu avec un effort de toux ou de vomissement.[1][8]
Il faudra notamment obtenir une description du saignement:
- Apparition: aigue/chronique
- Effort de toux /de vomissement/ sensation d'écoulement post nasal
- Facteurs déclenchants: allergènes, froid, exercice, position couchée sur le dos
- Évolution: récurrence cyclique, épisode unique
- Quantité: quelques gouttes/ cuillère à café/ hémorragie massive
- Description et couleur: rouge, aéré/ noirâtre avec grains de café
Suivi d'une revue de système:
- Fièvre
- Sécrétions (Pneumonie)
- Sueurs nocturnes
- Amaigrissement (TB, cancer)
- Asthénie
- Douleurs thoraciques
- Dyspnée (Pneumonie, EP)
- Œdèmes des membres inférieurs (EP)
- Hématurie (Goodpasture)
Recherche des facteurs de risques:
- Immunosuppression (TB, infections fongiques)
- Exposition à la TB
- VIH
- Histoire de tabagisme (cancer)
- Immobilisation ou chirurgie récente, cancer, troubles de la coagulation, grossesse, médicaments oestrogéniques, long voyage récent (EP)
Antécédents personnels:
- Maladies pulmonaires chroniques telles que: MPOC, TB, Fibrose kystique
- Exposition à la TB ou voyage en zones endémiques
- Symptômes B
- Cancer connu
- Insuffisance cardiaque
- Anévrysme de l'aorte thoracique
- Vascularite (Goodpasture)
- Immunosuppression
- Histoire de saignements fréquents (Troubles de la coagulation)
- Utilisation d'anticoagulants
Examen clinique
- Évaluation ABC, surtout dans le cas d'une hémoptysie massive:[3][8]
- Signes vitaux
- Apparence générale:
- Recherche de détresse respiratoire et signes constitutionnels (cachexie) de néoplasie
- Ecchymoses, pétéchies, télangiectasies, gingivite ou saignements de la muqueuse buccale
- Examen pulmonaire:
- Évaluez la perméabilité des voies respiratoires et vérifiez l'oropharynx pour une source de saignement proximal.
- L'examen pulmonaire peut aider à déterminer s'il existe une source unilatérale de saignement ou une consolidation.
- Examen des aires ganglionnaires: spécialement susclaviculaires à la recherche de TB ou de néoplasie
- Examen cardiaque:
- Signes de insuffisance cardiaque (augmentation de la TVC, œdème prenant le godet)
- Souffles cardiaques
- Examen abdominal: recherche de signes d'hypertension portale, qui pourrait orienter vers une cause digestive
- Si possible, demander au patient de reproduire l'hémoptysie afin d'examiner la quantité et la couleur du saignement.
Drapeaux rouges
Les drapeaux rouges concernent surtout la présence d'un saignement important ou de signes de néoplasie:[8]
- néoplasie pulmonaire (antécédents)
- hémoptysie massive
- douleur dorsale
- trachéostomie ou cathéter d'artère pulmonaire
- Histoire de tabagisme important
- dyspnée ou diminution du murmure vésiculaire (signes d'un trouble ventilation oxygénation)
Investigation
Examens de laboratoire:[8]
- FSC: évaluation de l'hématocrite, de l'hémoglobinémie et thrombocytémie
- PT, PTT
- Anti-facteur Xa (pour la surveillance d'un traitement par HBPM)

CT scan pulmonaire d'une bronchiectasie. Les flèches pointent vers des bronches dilatées, caractéristiques de la bronchiectasie. - Cross match: si besoin transfusionnel
- Analyses d'urines: recherche d'hématurie et de protéinurie dans le cadre d'une glomérulonéphrite
- Bilan de base: urémie (si le saignement est digestif)
- Cultures des secrétions pour la Tb
Examens d'imagerie:
- Radiographie du thorax: déterminera le site du saignement dans 45 à 65% des cas et la cause dans 25 à 35% (pour les hémoptysies massives)[14]
- TDM du thorax: chez un patient stable, peut être plus sensible que la bronchoscopie[15]
Prise en charge
Hémoptysie mineure
Le traitement de l'hémoptysie dépend de la cause.[8]
| Cause | Prise en charge |
|---|---|
| Bronchiectasie |
|
| Bronchiolithiase (de cause infectieuse) |
|
| Embolie pulmonaire |
|
| Malignité |
|
Hémoptysie massive
La prise en charge d'une hémoptysie massive a initialement deux objectifs principaux:[1][8]
- Prévenir l'aspiration de sang au niveau du poumon sain, et de ce fait, prévenir l'asphyxie
- Prévenir l'exsanguination. causée par le saignement continu
| Prise en charge | Description |
|---|---|
| Positionner le patient | position de Trendelenburg ou Trendelenburg inversé pour isoler la source de saignement. [14][16] |
| Intubation |
|
| Contrôler le saignement |
|
| Bronchoscopie à fibre optique, rigide | Permet de:
|
| Embolisation de l'artère bronchique |
|
| Chirurgie |
|
Références
- ↑ 1,0 1,1 1,2 1,3 et 1,4 Brian Shee et Bradley I. Rockoff, StatPearls, StatPearls Publishing, (PMID 30855862, lire en ligne)
- ↑ 2,0 et 2,1 « 7 Sang dans les expectorations (hémoptysie) | Le Conseil médical du Canada », sur mcc.ca (consulté le 20 avril 2020)
- ↑ 3,0 3,1 et 3,2 Christopher Radchenko, Abdul Hamid Alraiyes et Samira Shojaee, « A systematic approach to the management of massive hemoptysis », Journal of Thoracic Disease, vol. 9, no Suppl 10, , S1069–S1086 (ISSN 2072-1439, PMID 29214066, Central PMCID 5696556, DOI 10.21037/jtd.2017.06.41, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 15 février 2023)
- ↑ 5,0 et 5,1 Toronto Notes 36e édition, , R3
- ↑ 6,0 et 6,1 Muriel Fartoukh, Babak Khoshnood, Antoine Parrot et Antoine Khalil, « Early prediction of in-hospital mortality of patients with hemoptysis: an approach to defining severe hemoptysis », Respiration; International Review of Thoracic Diseases, vol. 83, no 2, , p. 106–114 (ISSN 1423-0356, PMID 22025193, DOI 10.1159/000331501, lire en ligne)
- ↑ 7,0 et 7,1 Michele Mondoni, Paolo Carlucci, Sara Job et Elena Maria Parazzini, « Observational, multicentre study on the epidemiology of haemoptysis », The European Respiratory Journal, vol. 51, no 1, (ISSN 1399-3003, PMID 29301924, DOI 10.1183/13993003.01813-2017, lire en ligne)
- ↑ 8,0 8,1 8,2 8,3 8,4 8,5 8,6 8,7 et 8,8 (en-US) « Hemoptysis - Pulmonary Disorders », sur Merck Manuals Professional Edition (consulté le 20 avril 2020)
- ↑ 9,0 et 9,1 B. C. Cahill et D. H. Ingbar, « Massive hemoptysis. Assessment and management », Clinics in Chest Medicine, vol. 15, no 1, , p. 147–167 (ISSN 0272-5231, PMID 8200191, lire en ligne)
- ↑ Jigna Zatakia et Samira Shojaee, « Calcified Lymph Node. An Unusual Cause of Hemoptysis », Annals of the American Thoracic Society, vol. 12, no 8, , p. 1240–1242 (ISSN 2325-6621, PMID 26317274, DOI 10.1513/AnnalsATS.201504-193OT, lire en ligne)
- ↑ Vald Rasmussen et William Daniel Moore, « On Hæmoptysis, Especially When Fatal, in Its Anatomical and Clinical Aspects », Edinburgh Medical Journal, vol. 14, no 6, , p. 486–503 (ISSN 0367-1038, PMID 29639578, Central PMCID 5326871, lire en ligne)
- ↑ F. Boulay, F. Berthier, O. Sisteron et Y. Gendreike, « Seasonal variation in cryptogenic and noncryptogenic hemoptysis hospitalizations in France », Chest, vol. 118, no 2, , p. 440–444 (ISSN 0012-3692, PMID 10936138, DOI 10.1378/chest.118.2.440, lire en ligne)
- ↑ F. Herth, A. Ernst et H. D. Becker, « Long-term outcome and lung cancer incidence in patients with hemoptysis of unknown origin », Chest, vol. 120, no 5, , p. 1592–1594 (ISSN 0012-3692, PMID 11713139, DOI 10.1378/chest.120.5.1592, lire en ligne)
- ↑ 14,0 et 14,1 Sébastien Gagnon, Nicholas Quigley, Hervé Dutau et Antoine Delage, « Approach to Hemoptysis in the Modern Era », Canadian Respiratory Journal, vol. 2017, , p. 1565030 (ISSN 1916-7245, PMID 29430203, Central PMCID 5752991, DOI 10.1155/2017/1565030, lire en ligne)
- ↑ R. A. Dweik et J. K. Stoller, « Role of bronchoscopy in massive hemoptysis », Clinics in Chest Medicine, vol. 20, no 1, , p. 89–105 (ISSN 0272-5231, PMID 10205720, DOI 10.1016/s0272-5231(05)70129-5, lire en ligne)
- ↑ Anna Solomonov, Oren Fruchter, Tzila Zuckerman et Benjamin Brenner, « Pulmonary hemorrhage: A novel mode of therapy », Respiratory Medicine, vol. 103, no 8, , p. 1196–1200 (ISSN 1532-3064, PMID 19251406, DOI 10.1016/j.rmed.2009.02.004, lire en ligne)
- ↑ H. Mal, I. Rullon, F. Mellot et O. Brugière, « Immediate and long-term results of bronchial artery embolization for life-threatening hemoptysis », Chest, vol. 115, no 4, , p. 996–1001 (ISSN 0012-3692, PMID 10208199, DOI 10.1378/chest.115.4.996, lire en ligne)
- ↑ Claire Andréjak, Antoine Parrot, Bernard Bazelly et Pierre Yves Ancel, « Surgical lung resection for severe hemoptysis », The Annals of Thoracic Surgery, vol. 88, no 5, , p. 1556–1565 (ISSN 1552-6259, PMID 19853112, DOI 10.1016/j.athoracsur.2009.06.011, lire en ligne)
- Cette page a été modifiée ou créée le 20 avril 2020 à partir de Hemoptysis (Pulmonary Hemorrhage) (StatPearls / Hemoptysis (Pulmonary Hemorrhage) (12 février 2019)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30855862 (livre).
