Gastroschisis
| Maladie | |||
 Enfant avec gastroschisis | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Perforation intestinale, Sténose intestinale, Atrésie intestinale, Épaississement intestinal, Dilatation intestinale, Inflammation intestinale, Prolapsus, Hernie intestinale, Anses intestinales libres | ||
| Symptômes |
Herniation intestinale para-ombilicale sans membrane | ||
| Diagnostic différentiel |
Hernie ombilicale pédiatrique, Omphalocèle, Pentalogie de Cantrell, Extrophie de la vessie, Extrophie cloacale, Syndrome de la bande amniotique | ||
| Informations | |||
| Terme anglais | Gastroschisis | ||
| Wikidata ID | Q1495674 | ||
| SNOMED CT ID | 72951007 | ||
| Spécialités | Chirurgie générale, pédiatrie | ||
| |||
Le gastroschisis est une anomalie para-ombilicale de la paroi abdominale avec saillie de l'intestin. Contrairement à l'omphalocèle, il n'y a pas de membrane recouvrant le contenu viscéral, exposant les viscères au liquide amniotique in-utero et à l'air libre après l'accouchement[1].
Épidémiologie
La prévalence du gastroschisis est de 1 sur 4000 naissances vivantes[2]. L'incidence du gastroschisis est en augmentation dans le monde entier[3]. L'incidence du gastroschisis est similaire entre les nourrissons de sexe masculin et féminin[1].
La naissance prématurée est plus fréquente chez les nourrissons avec gastroschisis, avec une incidence de 28%, comparé à 6% chez les nourrissons sans défaut de la paroi abdominale[4].
Contrairement à l'omphalocèle, le gastroschisis est rarement associé à des conditions génétiques et seulement 10% des cas sont associés à des anomalies extra-gastro-intestinales. Alors qu'un petit pourcentage de nourrissons ont une atrésie intestinale, une perte intestinale et des hospitalisations prolongées, la survie globale est supérieure à 90%[1].
Étiologies
La cause du gastroschisis n'est pas complètement comprise. Plusieurs facteurs causaux ont été identifiés comme étant potentiellement impliqués dans la maladie[1]. On y retrouve notamment le tabac, des expositions environnementales par exemple aux nitrosamines, l'usage d'inhibiteurs de la cyclooxygénase (aspirine et ibuprofène) et de décongestionnants (pseudoéphédrine et phénylpropanolamine). Certaines hypothèses avancent également la violence vécue par la mère ou les changements paternels pendant la période de gestation comme facteurs potentiellement causaux[5].
Physiopathologie
Dans l'embryogenèse normale, au cours de la 4e semaine de gestation, la paroi abdominale se forme dans les directions craniocaudale et médiolatérale. Durant la 6e semaine, le foie et le mésogastre se développent rapidement, ce qui amène une herniation via la base du cordon ombilical. Ce phénomène est appelé hernie ombilicale physiologique. Le mésogastre subit alors une élongation et une rotation durant les quatre semaines suivantes pour finalement retourner dans la cavité abdominale à la 10e semaine de gestation. Le duodénum et les parties ascendante et descendante du colon prennent alors leur position. Les anomalies de la paroi abdominale se formeraient en général à l'une de ces étapes durant l'embryogenèse. Pour le gastroschisis, la physiopathologie serait donc en jeu au début du développement embryonnaire, vers la 4e semaine de gestation. Ceci serait alors plus tôt dans les stades de développement que d'autres pathologies de la paroi abdominale telles que l'omphalocèle. Bien que la physiopathologie soit encore à ce jour inconnue, le gastroschisis serait causé par un échec de la formation et du développement de la paroi péritonéale ventrale[1][5].
Au moins six hypothèses existent à ce jour pour expliquer la pathogénèse du gastroschisis :
- Échec de la formation du mésoderme dans la paroi abdominale[6].
- Rupture de l'amnios autour de l'anneau ombilical avec hernie intestinale ultérieure[7].
- Involution anormale ou thrombose de la veine ombilicale droite entraînant un affaiblissement et une nécrose de la paroi abdominale avec hernie intestinale[8][9].
- Perturbation de l'artère vitelline droite avec lésions ultérieures de la paroi abdominale et hernie intestinale[10].
- Une anomalie des plis latéraux du corps embryonnaire, responsable de la fermeture de la paroi corporelle ventrale, entraînant un défaut à travers lequel l'intestin hernie[11].
- Défaut d'incorporation du sac vitellin et des structures vitellines associées dans le sac vitellin[12].
La théorie du défaut des plis latéraux pour la fermeture de la paroi corporelle ventrale serait la plus largement acceptée[5].
Le contact des viscères du foetus avec le liquide amniotique peut amener un état inflammatoire au niveau de l'intestin avec dilatation, épaississement et dépôts de fibrine[1].
Le gastroschisis peut être en processus de fermeture in-utero, augmentant le risque d'ischémie et de perte intestinale[1].
Présentation clinique
Facteurs de risque
Les facteurs de risque du gastroschisis sont les suivants [1][13][14]:
- la grossesse unique
- la grossesse précoce (< 20 ans)
- l'indice de masse corporelle maternel faible (IMC < 18,1 kg/m²)
- l'origine hispanique maternelle
- le statut socio-économique faible chez la mère
- le jeune âge paternel (20-24 ans)
- le tabagisme gestationnel maternel
- l'usage de drogues durant la grossesse (cannabis, cocaïne, amphétamines)
- la consommation d'alcool durant la grossesse
- l'utilisation de médication analgésique (aspirine, ibuprofène, acétaminophène)
- l'utilisation de décongestionnants (éphédrine, pseudoéphédrine et phénylpropanolamine)
On note également certains facteurs nutritionnels comme facteurs de risque [1][13][14]:
- un régime pauvre en :
- un régime et/ou exposition riche en nitrosamines.
Questionnaire
Le questionnaire chez la femme enceinte est sans particularité. L'histoire chez le nourrisson en post-partum est une herniation intestinale para-ombilicale, non recouverte d'une membrane, présente depuis la naissance.
Examen clinique
L'examen clinique chez le nourrisson permettra de visualiser le gastroschisis ainsi que de déterminer la présence d'anomalies ou de complications associées.
À l'examen abdominal, il y a aura une hernie intestinale, généralement à droite de la base du cordon ombilical avec des anses intestinales libres. L'inspection de l'intestin grêle peut se faire en le plaçant dans un sac stérile[9]. Il faudra alors évaluer :
- la grosseur du défaut de la paroi
- la condition de l'intestin : épaississement, dilatation, inflammation du grêle[1][5]
- la présence de complications intestinales : atrésie intestinale, sténose, perforation, nécrose, malrotation, volvulus
- la présence d'une herniation d'autres organes : estomac, vessie, testicules non-descendus[9][15].
Examens paracliniques
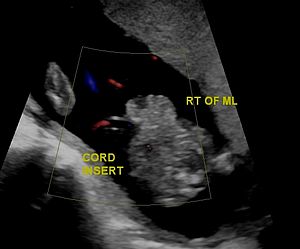
Examens prénataux
| Examen paraclinique | Commentaire |
|---|---|
| Alpha-foetoprotéine maternelle |
|
| Échographie foetale |
|
| Microréseau chromosomique (microarray) |
|
Diagnostic
L'examen de référence pour le diagnostic prénatal est l'échographie foetale. Après la naissance, l'examen de l'abdomen révèle une saillie de l'intestin à l'air libre, sans membrane. Généralement, seul l'intestin est hernié, mais l'estomac et la vessie peuvent également s'y trouver[1]. Le foie n'est jamais inclus dans la hernie[5]. Le plus souvent, l'hernie est à droite du site d'insertion du cordon ombilical. Le gastroschisis peut être compliqué d'autres problèmes gastro-intestinaux dans 25% des cas. L'atrésie intestinale est la complication gastro-intestinale la plus fréquente. Jusqu'à 10% des cas peuvent présenter des anomalies en dehors du tractus gastro-intestinal[9]. Il est également fréquemment associé à un retard de croissance intra-utérine (RCIU)[1].
Pour aider à la stratification du risque, le gastroschisis peut être classé en deux catégories [1]:
- gastroschisis simple (sans complications gastro-intestinales)
- gastroschisis complexe (avec complications gastro-intestinales, telles l'atrésie intestinale, le volvulus, etc.).
Diagnostic différentiel
Les principaux diagnostics différentiels du gastroschisis sont les suivants [1][16][17]:
- l'omphalocèle
- la hernie ombilicale pédiatrique
- la pentalogie de Cantrell
- l'extrophie de la vessie
- l'extrophie cloacale
- le syndrome de la bande amniotique.
Traitement
Accouchement
Le choix de la voie et du moment d'accouchement demeurent controversés.
L'accouchement peut être par voie vaginale ou par césarienne. Il n'y a pas de contre-indication à l'accouchement vaginal sur la base du gastroschisis seul. L'accouchement par césarienne devrait être réservée en cas de détresse du foetus ou d'autres raisons obstétricales[5].
La littérature actuelle ne soutient pas l'adoption d'une stratégie d'accouchement électif prématuré sur la base du gastroschisis seul. Bien qu'il pourrait y avoir des avantages à l'accouchement prématuré pour limiter l'exposition de l'intestin au liquide amniotique, la dismotilité et la malabsorption, l'accouchement à terme (ou 37 semaines) demeurerait une meilleure option[5]. L'âge gestationnel moyen pour l'accouchement spontané chez les femmes portant un foetus atteint de gastroschisis se situe généralement entre 37 et 38 semaines[1]. Des études du Canadian Pediatric Surgery Network (CAPSnet) a démontré une relation linéaire entre l'âge gestationnel et la diminution de l'épaisseur de la paroi intestinal ; ce qui irait en faveur d'attendre le terme de 37 semaines[18].
Prise en charge initiale
La prise en charge initiale du nouveau-né avec gastroschisis comprend les étapes suivantes [1][5]:
- l'établissement d'un accès intraveineux périphérique pour fournir des antibiotiques et un fluide d'entretien
- l'insertion d'un tube nasogastrique pour la décompression de l'estomac
- l'évaluation et l'entretien des voies respiratoires si nécessaire par intubation endotrachéale
- le positionnement du nourrisson en décubitus latéral droit pour éviter une pliure du mésentère avec ischémie intestinale
- le recouvrement des intestin dans une gaze chaude et imbibée de solution physiologique au centre de l'abdomen
- la protection de l'intestin en l'emballant dans une pellicule de plastique ou en plaçant la moitié inférieure du nourrisson dans une poche intestinale.
Bien que les pertes liquidiennes soient plus importantes en raison de l'exposition intestinale, une sur-réanimation volémique intraveineuse pourrait avoir des effets néfastes. Parmi celles-ci, on note un œdème intestinal et corporel total, une augmentation du temps de fermeture de la paroi abdominale et un risque accru de syndrome du compartiment[3][19].
Traitement chirurgical
| Principes | |
|---|---|
| Traitement principal du gastroschisis[5][9] |
|
| Traitement de l'atrésie intestinale (10%)[5] |
|
| Traitement de la cryptorchidie (15-30% des garçons)[5][9] |
|
Complication
Les complications possibles du gastroschisis peuvent être regroupées selon leur moment d'apparition :
Avant la naissance et durant l'accouchement
Les complications pré-natales et périnatales sont les suivantes [1]:
- l'épaississement et dilatation de l'intestin
- le retard de croissance intra-utérin
- la prématurité (28 %)[1]
- la cryptorchidie (15-30 %)[5]
- la dysmotilité intestinale[9]
- l'atrésie intestinale (10 %)[5]
- la sténose intestinale
- la perforation intestinale
- l'ischémie intestinale
- la perte intestinale
- la nécrose intestinale
- la malrotation intestinale
- le volvulus intestinal
- le syndrome de l'intestin court
- le décès foetal.
Après la naissance
Les complications post-natales sont les suivantes [1][5]:
- l'entérocolite nécrosante (20 %)[9]
- l'infection de plaie abdominale
- le syndrome du compartiment abdominal
- l'iléus prolongé[note 1]
- le syndrome de l'intestin court[note 2]
- l'atrésie intestinale
- la sténose intestinale
- la perforation intestinale.
Évolution
Par rapport aux nourrissons nés avec d'autres malformations de la paroi abdominale, les nourrissons nés avec une gastroschisis ont le pronostic le plus favorable, avec d'excellents résultats à long terme[20]. Le taux de survie global des nourrissons nés vivants est de 98% chez les nouveau-nés nés en Amérique du Nord[1][21]. La survie globale est supérieure à 90%.
Jusqu'à 75% des cas de gastroschisis sont simples et 25% sont complexes. Les nourrissons nés avec un gastroschisis complexe ont plus de complications gastro-intestinales, respiratoires et infectieuses pendant la période néonatale[22]. Ces nourrissons ont un taux de mortalité plus élevé, nécessitent de multiples interventions chirurgicales et ont une hospitalisation prolongée[1].
L'aspect esthétique de l'abdomen et de l'ombilic chez les nourrissons dont l'ombilic est sacrifié rapporte un stress psychosocial en l'absence d'ombilic[23]. Une omphaloplastie ou une chirurgie de reconstruction ombilicale peut être envisagée dans ce groupe de patients[1].
Notes
- ↑ Quoique le grêle soit réduit le plus rapidement possible dans la cavité abdominale, l'inflammation pariétale créé souvent un iléus. La reprise du transit peut être très longue et nécessiter des jours voire des semaines d'hyperalimentation intraveineuse (qui n'est pas exemple de complications en elle-même : thrombose, septicémie, stéatose, etc.).
- ↑ Si le grêle s'ischémie ou s'il est porteur de plusieurs anomalies (exemple : atrésies multiples), le patient peut souffrir d'un syndrome de l'intestin court. Il aura besoin d'HAIV prolongée, de procédure d'élongation du grêle ou de greffe intestinale.
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Gastroschisis (StatPearls / Gastroschisis (2020/10/05)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32491817 (livre).
- Cet article a été créé en partie ou en totalité le 2020/12/20 à partir de Chirurgie (application), créée par Dre. Hélène Milot, Dr. Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 et 1,25 Rebecca M. Rentea et Vikas Gupta, StatPearls, StatPearls Publishing, (PMID 32491817, lire en ligne)
- ↑ P. A. Baird et E. C. MacDonald, « An epidemiologic study of congenital malformations of the anterior abdominal wall in more than half a million consecutive live births », American Journal of Human Genetics, vol. 33, no 3, , p. 470–478 (ISSN 0002-9297, PMID 6454342, Central PMCID 1685049, lire en ligne)
- ↑ 3,0 et 3,1 Chiara C. M. M. Lap, Maria L. Brizot, Lourens R. Pistorius et William L. M. Kramer, « Outcome of isolated gastroschisis; an international study, systematic review and meta-analysis », Early Human Development, vol. 103, , p. 209–218 (ISSN 1872-6232, PMID 27825040, DOI 10.1016/j.earlhumdev.2016.10.002, lire en ligne)
- ↑ Andrea Y. Lausman, Jacob C. Langer, Melissa Tai et P. Gareth R. Seaward, « Gastroschisis: what is the average gestational age of spontaneous delivery? », Journal of Pediatric Surgery, vol. 42, no 11, , p. 1816–1821 (ISSN 0022-3468, DOI 10.1016/j.jpedsurg.2007.07.005, lire en ligne)
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 et 5,16 Holcomb, George W., III,, Murphy, J. Patrick,, St. Peter, Shawn D., et Gatti, John M.,, Holcomb and Ashcraft's pediatric surgery (ISBN 978-0-323-54976-9, 0-323-54976-4 et 978-0-323-54977-6, OCLC 1107667324, lire en ligne)
- ↑ (en) B. Duhamel, « Embryology of Exomphalos and Allied Malformations », Archives of Disease in Childhood, vol. 38, no 198, , p. 142–147 (ISSN 0003-9888 et 1468-2044, PMID 21032411, Central PMCID PMC2019006, DOI 10.1136/adc.38.198.142, lire en ligne)
- ↑ (en) Anthony Shaw, « The myth of gastroschisis », Journal of Pediatric Surgery, vol. 10, no 2, , p. 235–244 (DOI 10.1016/0022-3468(75)90285-7, lire en ligne)
- ↑ (en) Pieter A. deVries, « The pathogenesis of gastroschisis and omphalocele », Journal of Pediatric Surgery, vol. 15, no 3, , p. 245–251 (DOI 10.1016/S0022-3468(80)80130-8, lire en ligne)
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 et 9,7 (en) « Application Chirurgie », sur App Store (consulté le 11 janvier 2021)
- ↑ (en) H. Eugene Hoyme, Marilyn C. Higginbottom et Kenneth L. Jones, « The vascular pathogenesis of gastroschisis: Intrauterine interruption of the omphalomesenteric artery », The Journal of Pediatrics, vol. 98, no 2, , p. 228–231 (DOI 10.1016/S0022-3476(81)80640-3, lire en ligne)
- ↑ (en) Thomas W. Sadler, « The embryologic origin of ventral body wall defects », Seminars in Pediatric Surgery, vol. 19, no 3, , p. 209–214 (DOI 10.1053/j.sempedsurg.2010.03.006, lire en ligne)
- ↑ (en) Re Stevenson, Rc Rogers, Jc Chandler et Mwl Gauderer, « Escape of the yolk sac: a hypothesis to explain the embryogenesis of gastroschisis », Clinical Genetics, vol. 75, no 4, , p. 326–333 (DOI 10.1111/j.1399-0004.2008.01142.x, lire en ligne)
- ↑ 13,0 et 13,1 Silvia Baldacci, Michele Santoro, Alessio Coi et Lorena Mezzasalma, « Lifestyle and sociodemographic risk factors for gastroschisis: a systematic review and meta-analysis », Archives of Disease in Childhood, vol. 105, no 8, , p. 756–764 (ISSN 0003-9888 et 1468-2044, DOI 10.1136/archdischild-2019-318412, lire en ligne)
- ↑ 14,0 et 14,1 Sonja A. Rasmussen et Jaime L. Frías, « Non-genetic risk factors for gastroschisis », American Journal of Medical Genetics Part C: Seminars in Medical Genetics, vol. 148C, no 3, , p. 199–212 (ISSN 1552-4868 et 1552-4876, DOI 10.1002/ajmg.c.30175, lire en ligne)
- ↑ (en) Shannon M. Koehler, Aniko Szabo, Matt Loichinger et Erika Peterson, « The significance of organ prolapse in gastroschisis », Journal of Pediatric Surgery, vol. 52, no 12, , p. 1972–1976 (DOI 10.1016/j.jpedsurg.2017.08.066, lire en ligne)
- ↑ Adele P. Williams, Raoud Marayati et Elizabeth A. Beierle, « Pentalogy of Cantrell », Seminars in Pediatric Surgery, vol. 28, no 2, , p. 106–110 (ISSN 1532-9453, PMID 31072457, Central PMCID 6559797, DOI 10.1053/j.sempedsurg.2019.04.006, lire en ligne)
- ↑ Jonathan W. Revels, Sherry S. Wang, Ayesha Nasrullah et Margarita Revzin, « An Algorithmic Approach to Complex Fetal Abdominal Wall Defects », AJR. American journal of roentgenology, vol. 214, no 1, , p. 218–231 (ISSN 1546-3141, PMID 31714849, DOI 10.2214/AJR.19.21627, lire en ligne)
- ↑ Fouad Youssef, Jean Martin Laberge et Robert J. Baird, « The correlation between the time spent in utero and the severity of bowel matting in newborns with gastroschisis », Journal of Pediatric Surgery, vol. 50, no 5, , p. 755–759 (ISSN 0022-3468, DOI 10.1016/j.jpedsurg.2015.02.030, lire en ligne)
- ↑ Leigh A. Jansen, Arash Safavi, Yi Lin et Ying C. MacNab, « Preclosure fluid resuscitation influences outcome in gastroschisis », American Journal of Perinatology, vol. 29, no 4, , p. 307–312 (ISSN 1098-8785, PMID 22094919, DOI 10.1055/s-0031-1295639, lire en ligne)
- ↑ Karine Lepigeon, Tim Van Mieghem, Sabine Vasseur Maurer et Eric Giannoni, « Gastroschisis--what should be told to parents? », Prenatal Diagnosis, vol. 34, no 4, , p. 316–326 (ISSN 1097-0223, PMID 24375446, DOI 10.1002/pd.4305, lire en ligne)
- ↑ Brenna S. Fullerton, Cristine S. Velazco, Eric A. Sparks et Kate A. Morrow, « Contemporary Outcomes of Infants with Gastroschisis in North America: A Multicenter Cohort Study », The Journal of Pediatrics, vol. 188, , p. 192–197.e6 (ISSN 1097-6833, PMID 28712519, DOI 10.1016/j.jpeds.2017.06.013, lire en ligne)
- ↑ Robert Bergholz, Michael Boettcher, Konrad Reinshagen et Katharina Wenke, « Complex gastroschisis is a different entity to simple gastroschisis affecting morbidity and mortality-a systematic review and meta-analysis », Journal of Pediatric Surgery, vol. 49, no 10, , p. 1527–1532 (ISSN 1531-5037, PMID 25280661, DOI 10.1016/j.jpedsurg.2014.08.001, lire en ligne)
- ↑ Iain E. Yardley, Emma Bostock, Matthew O. Jones et Rick R. Turnock, « Congenital abdominal wall defects and testicular maldescent--a 10-year single-center experience », Journal of Pediatric Surgery, vol. 47, no 6, , p. 1118–1122 (ISSN 1531-5037, PMID 22703780, DOI 10.1016/j.jpedsurg.2012.03.011, lire en ligne)

