Douleurs généralisées (approche clinique)
| Approche clinique | |
 Biopsie musculaire d'un patient souffrant de polymyosite démontrant des infiltrats inflammatoires | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Bilan de base, TSH, VS, Radiographie pulmonaire, CRP, Facteur rhumatoïde, EMG, CK, Anticorps anti cyclic citrullinated peptide, Facteur anti-nucléaire, ... [+] |
| Drapeaux rouges |
Symptômes B, Perte de vision, Pensées suicidaires, Claudication de la mâchoire |
| Informations | |
| Spécialités | Rhumatologie, psychiatrie |
|
| |
Troubles caractérisés par des douleurs généralisées (67-1-2-1)
Les douleurs généralisés dont définies par des douleurs chroniques affectant plusieurs muscles, os et le tissu conjonctif. Pour les douleurs articulaires, voir la polyarthralgie.
Étiologies
| Catégorie | Maladie | Présentation clinique | Facteurs de risque |
|---|---|---|---|
| Rhumatologie | fibromyalgie[1] |
|
|
| syndrome de fatigue chronique[2] |
|
| |
| pseudopolyarthrite rhizomélique[note 1] (PMR)[3][4] |
|
| |
| polyarthrite rhumatoïde, lupus érythémateux disséminé, spondylite ankylosante, polymyosite, dermatomyosite[6] |
|
||
| Psychiatrie | trouble dépressif caractérisé[7] ou persistant |
|
|
| trouble à symptomatologie somatique[7] |
|
||
| trouble de conversion[7] |
|
||
| Autres | hypothyroïdie |
|
|
| médicaments[6] |
|
Approche clinique
À l'exception de la PMR, les maladies évoquées ici sont des diagnostics d'exclusion. Le clinicien doit absolument chercher une cause grave pouvant expliquer la symptomatologie avant de conclure à une fibromyalgie, un syndrome de fatigue chronique ou un trouble somatoforme.
L'important est de se demander[6]:
- est-ce un syndrome rhumatologique inflammatoire systémique?
- est-ce une endocrinopathie avec des symptômes systémiques?
- est-ce une réaction à un médicament ou à une toxine?
- est-ce que le problème est chronique?
- est-ce un syndrome de douleur généralisée des tissus mous?
- est-ce psychiatrique?
Questionnaire
Une questionnaire détaillé sera nécessaire
- ATCD médicaux
- ATCD psychiatriques: pour mettre en évidence une pathologie psychiatrique, mais aussi car elles sont très comorbides avec les douleurs généralisées
- ATCD médicamenteux: est-ce qu'une nouvelle molécule (comme une statine) a été ajoutée récemment?
- PQRST: structurer le questionnaire de la plainte est ici utile, car les symptômes sont souvent vagues et d'apparition insidieuse
- Provoqué:
- Le syndrome de fatigue chronique pourra prendre son origine dans un événement traumatique, maladie importante.
- Pallié:
- Dans toutes ces maladies, le repos n'aidera que peu ou pas les symptômes.
- Pour les origines rhumatologies, c'est même le mouvement et l'activité qui amélioreront.
- Qualité:
- La douleur pourra être articulaire, musculaire, ou les deux.
- En cas de douleur neuropathique une autre étiologie devrait possiblement être envisagée
- Région:
- La douleur sera présente dans plusieurs zones du corps.
- Si elle est surtout concentrée dans les épaules et la ceinture, penser à la PMR
- Si elle suit un pattern articulaire, penser à une maladie rhumatologique
- Symptômes:
- Questionner les symptômes psychiatriques de la dépression et de l'anxiété.
- Questionner les symptômes de l'hypothyroïdie.
- Les maladies rhumatologiques pourront s'accompagner de manifestations dans d'autres systèmes (ophtalmo, gastrointestinal, dermatologique).
- Fièvre: il peut y avoir un fièvre légère dans la PMR, en cas de fièvre plus importante, suspecter une maladie inflammatoire
- La fibromyalgie et la fatigue chronique présenteront probablement un trouble cognitif associé
- La fibromyalgie s'accompagne de plusieurs autres symptômes comme la céphalée, le RGO, les paresthésies, etc.
- Temporalité
- Début soudain: médicaments, PMR.
- Début progressif: les autres.
- Les maladies rhumatologiques particulièrement pourront s'installer sur des années.
- Provoqué:
Examen clinique
Un examen clinique (physique et mental) complet sera nécessaire afin d'écarter toute pathologie demandant une prise en charge immédiate:
- Les maladies inflammatoires ainsi que la PMR (spécialement si elle se complique d'une artérite temporale) présenteront des signes cliniques
- apparence
- examen cardiaque
- examen pulmonaire
- examen rhumatologique
- Gonflement articulaire, rougeur, chaleur, déformations, limitation dans les mouvements actifs
- Douleur à la palpation de l'artère temporale
- Faiblesse musculaire proximale dans les myosites
- examen dermatologique
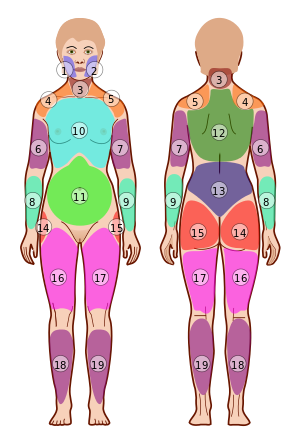
Zones douloureuses dans le Widespread Pain Index de la fibromylagie - La dermatomyosite présentera des changements cutanés (signe du châle, signe du col en V, papules de Gottron, rash héliotrope, mains de mécanicien, érythème péri-unguéal, holster sign, etc.)[8]
- examen mental
Drapeaux rouges
Les drapeaux rouges:
- symptômes B
- pensées suicidaires
- claudication de la mâchoire et perte de vision: penser à une artérite temporale ayant compliqué une PMR
Investigation
Les investigations[8]:
- Bilan de base et FSC (indiqués dans toutes situations)
- TSH pour éliminer l'hypothyroïdie
- VS et CRP: seront élevées dans les maladies rhumatologiques et la PMR
- Investigation des arthrites (FR , anti-CCP, FAN), connectivites (anti-dsDNA, ENA), panel de myosite si une myosite est suspectée
- CK et EMG pour les myosites
- Radiographie pulmonaire pourra démontrer de la fibrose interstitielle dans la dermatomyosite
- Les investigations seront toutes normales dans la fibromyalgie, le syndrome de fatigue chronique et les maladies psychiatriques.
Traitement
La prise en charge varie selon la cause.
Fibromylagie
Le traitement de la fibromyalgie est complexe[8]:
- Page principalement par l'éducation du patient et les bonnes habitudes de vie (sommeil régulier, exercice).
- Traitement médicamenteux (les AINS et les corticostéroïdes ne sont pas efficaces, les opiacés doivent être évités[note 4]):
- 1ère ligne: amytriptyline
- 2e ligne: prégabaline, duloxétine
- Traitement médicamenteux (les AINS et les corticostéroïdes ne sont pas efficaces, les opiacés doivent être évités[note 4]):
- La psychothérapie peut aider.
Pseudopolyarthrite rhizomélique
- Prednisone 12.5-25mg po die initialement puis réduire à 10 mg die sur 4 à 8 semaines[9].
- Une fois la rémission obtenue, diminuez progressivement la prednisone orale quotidienne de 1 mg toutes les 4 semaines jusqu'à l'arrêt du traitement.
- Minimum de 12 mois de traitement.
- En l'absence de réponse en 72h, considérer un diagnostic alternatif.
- Envisager le métotrexate chez les patients à risque de rechute[9].
- L'artérite temporale demande des doses de 40 à 60 mg/j de prednisone[8]. En cas de suspicion, ne pas attendre la biopsie avant d'initier le traitement.
Polymyosite et dermatomyosite
Le traitement de la PM et la DM[8]:
- 1ère ligne: corticostéroïdes
- 2e ligne: MTX, IVIG, azathioine
- 3e ligne: cyclophosphamide, mycophenolate, cyclosporine, tacrolimus
Suivi
Indépendamment de l'étiologie, les patients présentant des troubles amenant des douleurs généralisées auront besoin d'un suivi rapproché sur le long terme:
- Plusieurs auront besoin d'une référence en rhumatologie
- Danse le cas de la dermatomyosite, les patients ont un risque accru de développer des néoplasies. L'examen physique est important tout comme ceux de dépistage approprié pour l'âge (colonoscopie, mammographie, Pap test)[8].
- Le suivi psychiatrique de ces patients est également important.
Complications
Les complications des douleurs généralisés en soit sont principalement d'ordre psychiatriques:
- trouble dépressif caractérisé (49 %)[6]: associé à une exacerbation des symptômes
- trouble anxieux
- isolation sociale
- trouble de l'usage: benzodiazépines, opioïdes
Notes
- ↑ Aussi couramment appelé polymyalgia rheumatica.
- ↑ Anciennement le trouble douloureux
- ↑ Selon les critères de l'ACR de 1990, la pression doit être suffisante pour blanchir le lit de l'ongle de l'examinateur.
- ↑ En raison du risque de dépendance.
Références
- ↑ Juhi Bhargava et John A. Hurley, StatPearls, StatPearls Publishing, (PMID 31082018, lire en ligne)
- ↑ (en) « Chronic Fatigue Syndrome (Myalgic Encephalomyelitis): Practice Essentials », Medscape, (lire en ligne)
- ↑ Miguel A. González-Gay, Eric L. Matteson et Santos Castañeda, « Polymyalgia rheumatica », Lancet (London, England), vol. 390, no 10103, , p. 1700–1712 (ISSN 1474-547X, PMID 28774422, DOI 10.1016/S0140-6736(17)31825-1, lire en ligne)
- ↑ Saurav Acharya et Rina Musa, StatPearls, StatPearls Publishing, (PMID 30725959, lire en ligne)
- ↑ C. Salvarani, F. Cantini, P. Macchioni et I. Olivieri, « Distal musculoskeletal manifestations in polymyalgia rheumatica: a prospective followup study », Arthritis and Rheumatism, vol. 41, no 7, , p. 1221–1226 (ISSN 0004-3591, PMID 9663479, DOI 10.1002/1529-0131(199807)41:73.0.CO;2-W, lire en ligne)
- ↑ 6,0 6,1 6,2 et 6,3 (en) Inconnu, « Diffuse Arthralgias and Myalgias » (consulté le 16 novembre 2020)
- ↑ 7,0 7,1 et 7,2 American psychiatric association., Guelfi, Julien-Daniel., Boyer, Patrice, (1948- ...). et Pull, Charles-Bernard., Mini DSM-5® : critères diagnostiques, Elsevier Masson, dl 2016, cop. 2016 (ISBN 978-2-294-73963-7 et 2-294-73963-9, OCLC 935242899, lire en ligne)
- ↑ 8,0 8,1 8,2 8,3 8,4 et 8,5 Sheehan H. Chowdhury et Jeeshan Chowdhury, Essentials for the Canadian medical licensing exam : review and prep for MCCQE, part I, (ISBN 978-1-4511-8688-8 et 1-4511-8688-6, OCLC 932066339, lire en ligne)
- ↑ 9,0 et 9,1 Christian Dejaco, Yogesh P. Singh, Pablo Perel et Andrew Hutchings, « 2015 Recommendations for the management of polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative », Annals of the Rheumatic Diseases, vol. 74, no 10, , p. 1799–1807 (ISSN 1468-2060, PMID 26359488, DOI 10.1136/annrheumdis-2015-207492, lire en ligne)
