Dacryoadénite
| Maladie | |
 Système lacrymal | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
Sensibilité sur l'orbite superotemporale, Élargissement de la glande, Chute de la partie latérale de la paupière, Écoulement suppuratif, Chimiose conjonctivale, Ganglions lymphatiques pré-auriculaires et cervicaux enflés, Malaises , Érythème cutané , Température corporelle élevée |
| Diagnostic différentiel |
Cellulite orbitaire, Orgelet, Chalazion, Cellulite préseptale, Hyperplasie lymphoïde réactive, Hyperplasie lymphoïde atypique, Lymphome malin, Carcinome adénoïde kystique, Carcinome malin mixte, Carcinome mucoépidermoïde, ... [+] |
| Informations | |
| Terme anglais | Dacryoadenitis |
| Wikidata ID | Q1424488 |
| SNOMED CT ID | 86927009 |
| Spécialité | Ophtalmologie |
|
| |
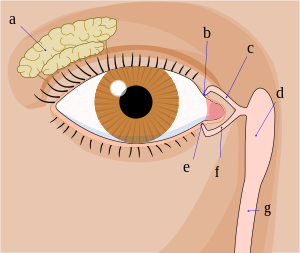
La dacryoadénite fait référence à une inflammation de la glande lacrymale et peut être unilatérale ou bilatérale. La glande lacrymale est située superotemporalement par rapport au globe, dans la graisse orbitale extraconale. La glande se compose de lobes palpébral et orbitaire, qui sont séparés par la corne latérale de l'aponévrose du releveur. L'inflammation de la glande peut être due à des sources infectieuses ou inflammatoires mais peut être idiopathique. La dacryoadénite virale se résout d'elle-même, tandis que les sources bactériennes peuvent nécessiter l'administration d'antibiotiques. Les causes inflammatoires peuvent répondre aux stéroïdes ou démontrer une évolution chronique de rechute nécessitant un traitement à long terme pour maintenir la rémission.[1]
Épidémiologie
La prévalence de la dacryoadénite n'est pas rapportée, mais elle est moins fréquente que la dacryocystite (inflammation ou infection du sac lacrymal). La dacryoadénite aiguë est le plus souvent identifiée chez les enfants et les jeunes adultes.[2]
La dacryoadénite associée à une maladie auto-immune semble être plus fréquente chez les femmes que chez les hommes, ce qui correspond à la prédilection du sexe dans la maladie auto-immune systémique en général.
Étiologies
L'inflammation des glandes lacrymales peut être aiguë ou chronique. Les cas de dacryoadénite aiguë sont fréquemment infectieux et sont généralement unilatéraux.[2] L'infection provient le plus souvent de la conjonctive, mais peut également provenir de la peau, d'un traumatisme pénétrant ou d'un ensemencement dans le contexte d'une bactériémie. Les agents pathogènes responsables sont plus souvent viraux que bactériens, en particulier chez les enfants et les jeunes adultes. Les virus entraînent généralement une dacryoadénite aiguë non suppurative.
- L'étiologie virale la plus courante est le virus d'Epstein-Barr; d'autres incluent l'adénovirus, les oreillons, l'herpès simplex et l'herpès zoster.[3]
- Les sources bactériennes ont tendance à induire la suppuration; tandis que le principal pathogène bactérien est staphylococcus aureus, d'autres comprennent streptococcus pneumoniae et des bâtonnets Gram négatifs.
- Rarement, des sources fongiques telles que histoplasma, blastomyces ou nocardia peuvent être trouvées.
- La dacryoadénite infectieuse chronique est rare, la plupart des cas étant attribués à mycobacterium tuberculosis.[4][1]
Le plus souvent, les cas chroniques de dacryoadénite sont inflammatoires. Les conditions associées comprennent le syndrome de Sjögren, la sarcoïdose, la maladie de Crohn et la granulomatose avec polyangéite. Malgré une nouvelle compréhension et des tests pour ces conditions, une grande partie des cas inflammatoires reste idiopathique. La dacryoadénite liée à l'immunoglobuline G4 (IgG4), récemment décrite, a également suscité un intérêt académique, qui représente 23% à 35% des rapports d'inflammation orbitale précédemment idiopathique.[5][6][1]
Présentation clinique
La dacryoadénite aiguë se présente fréquemment avec un érythème et une sensibilité sur l'orbite superotemporale, avec un élargissement de la glande provoquant la chute de la partie latérale de la paupière, créant une courbe caractéristique en forme de S du bord de la paupière. Il peut également y avoir un écoulement suppuratif associé des canaux lacrymaux, une moue des canaux lacrymaux, une chimiose conjonctivale et des ganglions lymphatiques pré-auriculaires et cervicaux enflés.
De la fièvre et un malaise peuvent être présents. Les causes inflammatoires de la dacryoadénite peuvent se présenter de manière subaiguë avec un gonflement typiquement indolore des glandes lacrymales et peuvent être bilatérales.[1]
Examens paracliniques
Le gonflement aigu des glandes lacrymales qui se présente en association avec une maladie virale ne nécessite pas de biopsie ou d'évaluation de laboratoire complète. Cependant, s'il existe des caractéristiques atypiques ou si le gonflement ne disparaît pas avec le traitement, un bilan supplémentaire est justifié. La survenue chez les adultes plus âgés, une présentation bilatérale et des symptômes systémiques peuvent suggérer un processus auto-immun malin ou systémique, auquel cas un bilan supplémentaire est fortement recommandé.[1]
L'évaluation en laboratoire de l'étiologie de la dacryoadénite peut inclure :
- Formule sanguine complète
- Anticorps anti-nucléaires (ANA)
- Anticorps cytoplasmiques anti-neutrophiles (ANCA)
L'enzyme de conversion de l'angiotensine est un marqueur peu fiable de la sarcoïdose. La recherche d'anticorps anti-Ro et anti-La en cas de suspicion de syndrome de Sjögren est raisonnable, bien que le rendement soit faible.[1]
L'imagerie radiologique avec TDM ou IRM révèle une hypertrophie diffuse, potentiellement oblongue, de la glande lacrymale. L'imagerie de la dacryoadénite aiguë peut révéler une myosite du rectus latéral adjacent, une périsclérite ou une sclérite.[7] Les états inflammatoires chroniques ne sont pas associés à un rehaussement scléral.[1]
La biopsie des glandes lacrymales peut être utile en cas de dacryoadénite atypique, d'étiologie incertaine ou qui ne répond pas de manière appropriée au traitement. Dans une revue de biopsie réalisée sur 60 cas d'inflammation de la glande lacrymale de cause inconnue, 61,7% ont été trouvés avec une histopathologie spécifique, et 38% liés à des maladies systémiques. avant la biopsie si possible.
- Une biopsie est généralement réalisée via une approche transcutanée, échantillonnant le lobe orbitaire pour éviter les canaux lacrymaux qui s'écoulent à travers le lobe palpébral vers le fornix conjonctival temporal.
- Les échantillons de tissus soumis peuvent être fixés dans du formol tandis que des tissus frais sont nécessaires pour la cytométrie en flux.
- Lorsque vous effectuez une biopsie d'une glande lacrymale d'étiologie inconnue, contactez toujours votre laboratoire pour vous assurer qu'il est conscient que vous allez envoyer un nouvel échantillon et un autre dans du formol. Certains laboratoires ont des exigences spécifiques quant à la façon de transporter l'échantillon, en particulier pour la cytométrie en flux.[1]
Histopathologie
Une inflammation non spécifique de la glande lacrymale peut mettre en évidence plusieurs schémas histopathologiques. L'inflammation peut être composée d'une infiltration principalement lymphocytaire ou mélangée à une infiltration neutrophile. Le modèle d'infiltration peut être focal, diffus ou périvasculaire. Une fibrose et / ou une destruction acineuse peuvent être présentes.[8] Lorsqu'elles sont associées à une sarcoïdose, des granulomes non nécrosants de cellules épithélioïdes et géantes multinucléées peuvent être observés. La dacryoadénite liée aux IgG4 démontre une infiltration lymphoplasmocytaire et peut développer une fibrose interlobulaire.[9] Une coloration immunohistochimique peut indiquer une augmentation du nombre de cellules plasmatiques IgG4 positives.[10][1]
Diagnostic différentiel
En cas de gonflement focal de la glande lacrymale, en particulier chez un patient plus âgé avec une évolution indolente, il est important d'exclure la malignité. Des lésions lymphomateuses peuvent s'infiltrer dans la glande lacrymale. De tels processus tombent sur un spectre allant de l'hyperplasie lymphoïde réactive à l'hyperplasie lymphoïde atypique au lymphome malin. Les tumeurs lymphoïdes bénignes et malignes provoquent une hypertrophie diffuse des deux lobes lacrymaux à l'imagerie. Les tumeurs épithéliales de la glande lacrymale peuvent avoir une présentation clinique similaire, y compris des tumeurs mixtes bénignes, un carcinome adénoïde kystique, un carcinome malin mixte et un carcinome mucoépidermoïde. Parmi les étiologies qui induisent une hypertrophie de la glande lacrymale, environ 50% sont infectieuses ou inflammatoires, 25% sont des tumeurs lymphoïdes et 25% sont des tumeurs salivaires.[11][1]
La maladie de la thyroïde oculaire (TED) peut parfois ressembler à une dacryoadénite, se présentant avec une diplopie due à une inflammation restrictive des muscles extraoculaires. En règle générale, la TED entraîne une rétraction de la paupière plutôt qu'une ptose légère comme on le voit dans la dacryoadénite.
D'autres conditions infectieuses pouvant provoquer un gonflement périorbitaire, un érythème et des douleurs doivent être prises en compte, telles que la cellulite préseptale ou cellulite orbitaire. Un gonflement focal de la paupière supérieure peut être dû au chalazion ou à l'Orgelet, aucun d'entre eux n'étant associé à une véritable hypertrophie de la glande lacrymale.[1]
Traitement
La dacryoadénite virale aiguë se résorbe généralement d'elle-même en 4 à 6 semaines. L'avantage des médicaments antiviraux oraux est incertain. La dacryoadénite bactérienne nécessite une antibiothérapie systémique et la couverture des S. aureus résistants à la méthicilline est prudente. En cas de purulence, l'obtention de cultures de l'écoulement peut guider l'antibiothérapie. La formation d'un abcès peut nécessiter un drainage chirurgical.[1]
Les corticostéroïdes induiront le rétrécissement d'une glande lacrymale hypertrophiée de presque toutes les sources de dacryoadénite; par conséquent, un essai de stéroïdes à des fins de diagnostic n'est pas justifié. Une étude suggère que la dacryoadénite idiopathique peut répondre à une réduction de la masse chirurgicale, avec un faible taux de rechute.[12] Les cas réfractaires de dacryoadénite inflammatoire peuvent bénéficier d'une radiothérapie orbitale, du méthotrexate ou du rituximab. La maladie liée aux IgG4 a un taux de rémission élevé avec le rituximab, mais cet effet peut être temporaire. [13][1]
La prise en charge de la dacryoadénite liée aux IgG4 est toujours débattue. Un essai initial de corticostéroïdes est raisonnable. L'immunosuppression n'est que rarement nécessaire. Certains rapports suggèrent que la dacryoadénite sclérosante associée à l'IgG4 peut continuer à développer un lymphome.[14][1]
Chez les patients atteints de dacryoadénite qui répondent au traitement mais dont la masse lacrymale ne disparaît pas au bout de 3 mois, une biopsie des glandes lacrymales après un balayage approprié est nécessaire.[15][1]
Complications
Bien que les complications de la dacryoadénite infectieuse soient rares, un abcès de la glande lacrymale peut se développer, ou l'infection peut entraîner une cellulite préseptale ou orbitairecellulite orbitaire.
Évolution
La dacryoadénite infectieuse peut nécessiter des antibiotiques mais se résout généralement sans complications.
La dacryoadénite inflammatoire est plus résistante au traitement et dépend du processus systémique sous-jacent, le cas échéant. Ces cas peuvent nécessiter un cône stéroïdien prolongé, une thérapie immunomodulatrice chronique ou une réduction chirurgicale.[12] Comme pour toute inflammation non spécifique de l'orbite, s'il y a une récidive ou un échec de résolution, une biopsie ou une biopsie répétée est nécessaire.[1]
Prévention
Les patients atteints de dacryoadénite infectieuse doivent être informés que la maladie se résorbe généralement et peut nécessiter une antibiothérapie. La surveillance des changements de vision, de la douleur lors des mouvements oculaires ou de la suppuration peut être importante pour détecter des complications telles que la cellulite orbitaire ou la formation d'abcès. Lorsque la dacryoadénite est liée à un processus auto-immun, les patients doivent être informés de la maladie et des manifestations systémiques potentielles, ainsi que de la nécessité potentielle d'une réduction prolongée des stéroïdes ou d'un traitement immunomodulateur à long terme.[1]
Références
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 et 1,16 https://www.ncbi.nlm.nih.gov/pubmed/30571005
- ↑ 2,0 et 2,1 https://www.ncbi.nlm.nih.gov/pubmed/3299475
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10704555
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18716964
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25185258
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23759440
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/26701269
- ↑ Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:6 - ↑ https://www.ncbi.nlm.nih.gov/pubmed/25564258
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/22211288
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23971467
- ↑ 12,0 et 12,1 https://www.ncbi.nlm.nih.gov/pubmed/24572677
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28272212
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18580683
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18071128
