Choriorétinopathie séreuse centrale
| Maladie | |
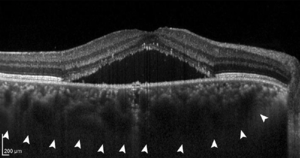 Choriorétinopathie séreuse centrale avec augmentation de l'épaisseur choroïdienne visible à l'OCT | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Diagnostic différentiel |
Sclérite, Décollement de la rétine, Dégénérescence maculaire liée à l'âge, Membrane néovasculaire myopique choroidale, Tumeur de la choroïde, Choriérétinopathie hypertensive, Infiltration leucémique de la choroïde, Choriorétinopathie secondaire au myélome multiple, Occlusion veineuse de la rétine, Fossette colobomateuse de la papille |
| Informations | |
| Terme anglais | Central serous chorioretinopathy |
| SNOMED CT ID | 312956001 |
| Spécialité | Ophtalmologie |
|
| |
La choriorétinopathie séreuse centrale (CRSC) est une maladie dans laquelle un décollement séreux de la rétine neurosensorielle se produit sur une zone de fuite de la choriocapillaire à travers l'épithélium pigmentaire rétinien (EPR). Il s'agit d'une maladie maculaire auto-limitée caractérisée par une distorsion, une vision floue et une métamorphopsie. D'autres causes de fuites de l'épithélium pigmentaire rétinien, telles que la néovascularisation choroïdienne, l'inflammation ou les tumeurs, doivent être exclues pour poser le diagnostic. La néovascularisation choroïdienne est également une complication rare de la choriorétinopathie séreuse centrale.[1]
Épidémiologie
- La plupart des patients qui présentent une choriorétinopathie séreuse central ont entre 28 et 68 ans, avec un âge moyen de 43 ans.[2] Ceux qui ont plus de 50 ans sont plus susceptibles d'avoir une maladie bilatérale (50%) avec perte d'EPR et néovascularisation choroïdienne que ceux de moins de 50 ans.[3]
- La choriorétinopathie séreuse centrale a tendance à affecter les hommes (9,9 / 100 000) environ six fois plus que les femmes (1,7 / 100 000).
- Une prévalence similaire a été notée dans les populations caucasiennes, afro-américaines et asiatiques.[4][5][6]
Étiologies
Bien que les mécanismes exacts derrière la choriorétinopathie séreuse centrale n'aient pas été élucidés, de nombreuses associations ont été trouvées :
- stéroïdes (endogènes et exogènes)
- Perméabilité vasculaire choroïdienne accrue
- Pression oncotique dans l'espace choroïdien associée à un dysfonctionnement de l'EPR
- Infection à l'helicobacter pylori
- méthylènedioxyméthamphétamine (MDMA) (Ecstasy, sildénafil)
- médicaments
- Sorafenib
- Vemurafenib
- Augmentation de l'activité sympathique (par exemple, apnée obstructive du sommeil)[6][7]
Physiopathologie
Aucune cause physiopathologique du CSCR n'a été identifiée.[6]
Présentation clinique
Facteurs de risque
- Grossesse
- Utilisation d'antibiotiques
- Consommation d'alcool
- Hypertension non traitée
- Apnée obstructive du sommeil[8]
- Troubles psychiatriques tels que la dépression sont plus susceptibles d'avoir une récidive[9]
- Anxiété et fatigue[10]
- D'autres associations incluent :
- Syndrome de Cushing
- Lupus érythémateux disséminé (LED)
- Transplantation d'organes
- Insuffisance rénale terminale[6]
Questionnaire
- Perte de vision centrale
- Distorsion avec un possible scotome central
- Micropsie (les objets sont perçus plus petits qu'ils ne le sont en réalité)
- Décalage hypermétropique ou myopique
- Sensibilité au contraste et la saturation des couleurs réduites
Les patients sont généralement en bonne santé, mais l'hypercortisolisme doit être exclu, en particulier dans les cas chroniques. La personnalité de type A, les douleurs abdominales dues à H. pylori et la grossesse, l'utilisation de MDMA et l'utilisation de sildénafil peuvent être associées comme décrit ci-dessus.[6]
Examen clinique
- Acuité visuelle corrigée peut varier de 20/20 à 20/200.
- La perte visuelle peut être attribuée en partie à un décalage hypermétropique causé par le déplacement antérieur des photorécepteurs maculaires.
- Ophtalmoscopie
- Décollement maculaire séreux rond ou ovale sans hémorragie
- Présence de petits dépôts sous-rétiniens jaunes dans la zone du décollement neurosensoriel
- Parfois, le liquide sous-rétinien peut contenir un exsudat sérofibrineux gris-blanc
- Des marbrures d'EPR maculaires peuvent être trouvées en cas de choriorétinopathie séreuse centrale récurrent ou chronique
- Néovascularisation choroïdienne (après de multiples épisodes de choriorétinopathie séreuse centrale)[1][6]
Examens paracliniques
Les tests de laboratoire, en général, ne sont pas utiles pour le diagnostic de la choriorétinopathie séreuse centrale (CRSC).
Le diagnostic de peut être posé cliniquement, mais des tests de diagnostic tels que l'angiographie à la fluorescéine et tomographie par cohérence optique (OCT) sont souvent effectués pour exclure d'autres diagnostics différentiels et guider le traitement.
L'angiographie à la fluorescéine typique comprend :
- Apparence du tache d'encre (31%)
- Motif de la cheminée (12%)
- Point d'agrandissement minimal (7%).
L'angiographie à la fluorescéine est également utilisée pour exclure la néovascularisation sous-rétinienne. La fuite de disque n'est pas présente dans le CRSC.
En outre, l'OCT peut être utile dans le suivi des patients chroniques pour suivre la résolution. La technologie "Enhanced depth imaging OCT" a été en mesure d'identifier l'épaississement choroïdien bilatéralement, même chez les patients atteints de CRSC unilatéral.[6][11]
Diagnostic différentiel
Le diagnostic de la choriorétinopathie séreuse centrale est vaste:[6]
- DMLA
- Membrane néovasculaire myopique choroidale
- Tumeur de la choroïde
- Choriérétinopathie hypertensive
- Infiltration leucémique de la choroïde
- Choriorétinopathie secondaire au myélome multiple
- Occlusion veineuse de la rétine
- Sclérite (postérieure)
- Décollement de la rétine
- Fossette colobomateuse de la papille
Traitement
Comme la choriorétinopathie séreuse centrale disparaît habituellement spontanément en 2 à 3 mois, l'observation est actuellement la norme de soins pour les nouveaux cas. Pour les cas chroniques, la CRSC récurrente et la CRSC aiguë chez les patients fonctionnellement monoculaires, le traitement doit être discuté.
- Les stéroïdes exogènes de toute voie (orale, intramusculaire, intranasale, etc.) ont été fortement liés à un risque accru de CRSC, même à des doses aussi faibles que 10 mg par jour. L'arrêt des stéroïdes est fortement recommandé
- Cependant, si les patients doivent continuer de prendre des stéroïdes, il a été démontré que la réduction de la dose augmente la vitesse de résolution de la CRSC.
- Modification du mode de vie et la gestion du stress chez les personnalités de type A
- Les résultats sont équivoques tant qu'à l'efficacité de traiter les patients colonisés par le H. pylori ou souffrant d'hypertension artérielle
- Spironolactone
- Injection d'anti-VEGF intra-vitréenne
Les patients qui présentent des défauts visuels persistants ou un manque d'amélioration de l'imagerie après quelques mois peuvent nécessiter des thérapies alternatives. Une option est la photocoagulation au laser, y compris le laser à argon focal et la photocoagulation au laser à diode micropulsé. Les deux s'appuient sur l'angiographie pour identifier les cibles focales sur la base de l'hyperfluorescence aux sites de détachement/perturbation de l'EPR. On suppose que la destruction de ces sites détachés permet des cicatrices qui réattachent la rétine. Au cours de ce processus, les cellules d'EPR environnantes saines sont capables de pomper le liquide sous-rétinien dans la choroïde et d'accélérer la guérison.[6]
Suivi
La plupart des patients atteints de CRSC reçoivent des soins de suivi pendant 2 mois pour déterminer si le liquide disparaît spontanément. Même après la résolution des symptômes, les patients doivent être avertis de la forte probabilité de récidive et du potentiel de développement d'une néovascularisation choroïdienne.[1]
Complications
- néovascularisation choroïdienne
- Une faible minorité de patients vont développer une néovascularisation choroïdienne au site des fuites et des traitements au laser
- décollement rétinien bulleux aigu
- Cette apparence peut imiter la maladie de Vogt-Koyanagi-Harada, un décollement de la rétine rhegmatogène ou un épanchement uvéal.
- atrophie d'EPR et atrophie rétinienne subséquente
- La décompensation d'EPR à la suite d'attaques récurrentes entraîne ces complications. La décompensation d'EPR est une manifestation de la CRSC mais peut également être considérée comme une complication à long terme.[1]
Évolution
La choriorétinopathie séreuse centrale aiguë est une condition auto-limitée avec une résolution du décollement de la rétine neurosensorielle et généralement une bonne récupération de l'acuité visuelle dans les trois mois.
Il convient de noter que des récidives ont été documentées chez jusqu'à 50% des patients en un an.[12]
15% des patients peuvent présenter des symptômes et présenter un liquide sous-rétinien persistant pendant plus de 6 mois et, par conséquent, un diagnostic de CRSC chronique est diagnostiqué.[13]
Références
- ↑ 1,0 1,1 1,2 et 1,3 (en) Kean Theng Oh, « Central Serous Chorioretinopathy », Medscape, (lire en ligne)
- ↑ H. C. Gäckle, G. E. Lang, K. A. Freissler et G. K. Lang, « [Central serous chorioretinopathy. Clinical, fluorescein angiography and demographic aspects] », Der Ophthalmologe: Zeitschrift Der Deutschen Ophthalmologischen Gesellschaft, vol. 95, no 8, , p. 529–533 (ISSN 0941-293X, PMID 9782727, DOI 10.1007/s003470050310, lire en ligne)
- ↑ R. F. Spaide, L. Campeas, A. Haas et L. A. Yannuzzi, « Central serous chorioretinopathy in younger and older adults », Ophthalmology, vol. 103, no 12, , p. 2070–2079; discussion 2079–2080 (ISSN 0161-6420, PMID 9003341, DOI 10.1016/s0161-6420(96)30386-2, lire en ligne)
- ↑ Uday R. Desai, Amir A. Alhalel, Thomas J. Campen et Rhett M. Schiffman, « Central serous chorioretinopathy in African Americans », Journal of the National Medical Association, vol. 95, no 7, , p. 553–559 (ISSN 0027-9684, PMID 12911253, Central PMCID 2594640, lire en ligne)
- ↑ Alicia C. S. W. How et Adrian H. C. Koh, « Angiographic characteristics of acute central serous chorioretinopathy in an Asian population », Annals of the Academy of Medicine, Singapore, vol. 35, no 2, , p. 77–79 (ISSN 0304-4602, PMID 16565758, lire en ligne)
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 6,7 et 6,8 (en) « Central Serous Chorioretinopathy - EyeWiki », sur eyewiki.aao.org (consulté le 20 avril 2020)
- ↑ Güliz F. Yavaş, Tuncay Küsbeci, Murat Kaşikci et Ersin Günay, « Obstructive sleep apnea in patients with central serous chorioretinopathy », Current Eye Research, vol. 39, no 1, , p. 88–92 (ISSN 1460-2202, PMID 24047212, DOI 10.3109/02713683.2013.824986, lire en ligne)
- ↑ Robert Haimovici, Sean Koh, David R. Gagnon et Todd Lehrfeld, « Risk factors for central serous chorioretinopathy: a case-control study », Ophthalmology, vol. 111, no 2, , p. 244–249 (ISSN 0161-6420, PMID 15019370, DOI 10.1016/j.ophtha.2003.09.024, lire en ligne)
- ↑ Andrew C. T. Fok, Poemen P. M. Chan, Dennis S. C. Lam et Timothy Y. Y. Lai, « Risk factors for recurrence of serous macular detachment in untreated patients with central serous chorioretinopathy », Ophthalmic Research, vol. 46, no 3, , p. 160–163 (ISSN 1423-0259, PMID 21389741, DOI 10.1159/000324599, lire en ligne)
- ↑ Black, Daniel. Pertes visuelles aiguës. Notes de cours MED-1209, Université Laval, Québec, 2015.
- ↑ Yutaka Imamura, Takamitsu Fujiwara, Ron Margolis et Richard F. Spaide, « Enhanced depth imaging optical coherence tomography of the choroid in central serous chorioretinopathy », Retina (Philadelphia, Pa.), vol. 29, no 10, , p. 1469–1473 (ISSN 1539-2864, PMID 19898183, DOI 10.1097/IAE.0b013e3181be0a83, lire en ligne)
- ↑ Fabio B. Aggio, Luiz Roisman, Gustavo B. Melo et Daniel Lavinsky, « Clinical factors related to visual outcome in central serous chorioretinopathy », Retina (Philadelphia, Pa.), vol. 30, no 7, , p. 1128–1134 (ISSN 1539-2864, PMID 20616688, DOI 10.1097/IAE.0b013e3181cdf381, lire en ligne)
- ↑ C. M. Gilbert, S. L. Owens, P. D. Smith et S. L. Fine, « Long-term follow-up of central serous chorioretinopathy », The British Journal of Ophthalmology, vol. 68, no 11, , p. 815–820 (ISSN 0007-1161, PMID 6541945, Central PMCID 1040477, DOI 10.1136/bjo.68.11.815, lire en ligne)
