Bloc radial
| Procédure | |||
| Vidéo | |||
|---|---|---|---|
| Procédure | |||
| Système | Nerveux périphérique | ||
| Informations | |||
| Terme anglais | Radial nerve block | ||
| SNOMED CT ID | 231141002 | ||
| Spécialités | Anesthésiologie, Soins intensifs, Médecine d'urgence | ||
| |||
Le bloc radial est un acte médical consistant en l'injection d'agent anesthésique au niveau du nerf radial afin d'anesthésier sa distribution sensitivo-motrice.
Indications
Les indications du bloc nerveux radial comprennent : [1][2]
- les procédures chirurgicales de l'avant-bras et de la main comprenant : l'excision de lésions cutanées, tendineuses, musculaires ou osseuses, la réparation de lacérations, l'incision et le drainage, l'élimination de corps étrangers et l'amputation des doigts
- l'analgésie des blessures, brûlures, fractures et luxation
- l'analgésie du syndrome du tunnel radial et de l'épicondylalgie latérale récalcitrante
- l'analgésie de secours en cas d'échec d'un bloc régional proximal
- l'analgésie postopératoire des arthrolyses et ténolyses.
Contre-indications
Absolues
Les contre-indications absolues sont :
- l'absence de consentement ou l'incapacité de coopérer
- une allergie aux anesthésiques locaux.
Relatives
Les contre-indications relatives sont :
- une infection cutanée au site de ponction
- l'anticoagulation
- les coagulopathies
- l'existence de neuropathie préexistantes ou patients susceptibles de subir des lésions nerveuses (telles que diabète sévère, traumatisme nerveux, etc.). [note 1] [2][1]
Évaluation
Avant d'entamer la procédure, il est important de s'assurer :
- de l'identité du patient
- du membre à bloquer
- de la présence de contre-indications.
De même, un examen moteur et sensitif du membre supérieur documentant tout dommage neurologique préexistant devrait être effectué.
Vu la possibilité de migration vasculaire des anesthésiques locaux, un accès intraveineux fiable doit être confirmé et il faut assurer un monitorage des fonctions vitales via :
- la saturométrie
- l'électrocardiographie continue
- la mesure de la tension artérielle (intermittente toutes les trois à cinq minutes ou en surveillance continue).
Finalement, de l'oxygène, l'équipement, les médicaments de réanimation et une émulsion lipidique à 20%, en cas de toxicité aux anesthésiques, doivent être disponibles rapidement.
Anatomie
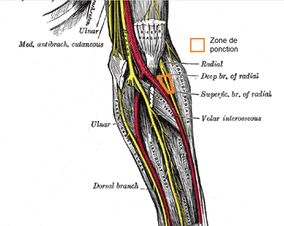
Le nerf radial a pour origine le plexus brachial, plus particulièrement le cordon postérieur lui même formé des branches postérieures des troncs supérieur, moyen et inférieur. Le nerf est ainsi composé de fibres provenant des racines spinales C5 à T1. Tout au long de son trajet, le nerf radial donne de multiples branches motrices et sensitives.
Proximalement, le nerf radial se trouve en postérieur et en inférieur de l'artère axillaire. Il sort du creux axillaire via le triangle huméro-tricipital et descend dans la loge postérieure du bras en passant devant l'insertion du muscle grand dorsal, puis passe entre les chefs médial et long du muscle triceps brachial, qu'il innerve, pour finalement se trouver sur la surface postérieure de l'humérus.
La branche cutanée postérieure se sépare du nerf radial en amont de l'épicondyle latéral huméral, procurant une sensation au coude et à l'avant-bras postérieur. En continuant distalement, le nerf radial passe sur la rainure spirale humérale et émerge près de l'épicondyle latéral. Il perce ensuite le septum intermusculaire latéral pour arriver au compartiment antérieur du bras, situé entre les muscles brachial et brachioradial.
Arrivé au niveau de la fosse antécubitale, il se divise en ses deux branches terminales, superficielle et profonde. La branche superficielle est sensorielle et se situe à proximité de l'artère radiale. Elle innerve la face dorsale du poignet, mais également du pouce, de l'index et du majeur proximalement à leur articulations interphalangiennes distales. La branche profonde est responsable de l'innervation motrice des extenseurs de l'avant-bras.[3][4][1]
La littérature décrit 3 emplacements idéaux pour effectuer un bloc radial: [1][3]
- au-dessus du coude (au-dessus de la séparation du nerf radial en ses branches terminales), le bloc peut être fait environ 10 cm au-dessus de l'épicondyle latéral huméral entre les muscles brachial et brachioradial
- au niveau du coude, le nerf peut également être bloqué dans la fosse antécubitale avant sa division en ses branches terminales
- le nerf radial superficiel peut être anesthésié sous le coude au niveau du tiers proximal de l'avant-bras.
Le nerf radial peut aussi être anesthésié dans un technique de bloc régional complet incluant l'approche supraclaviculaire, infraclaviculaire, axillaire ou au poignet.
Préparation
Équipement
La procédure devrait être faite dans des conditions aseptiques. Voici l'équipement standard d'un bloc nerveux radial guidé par échographie [1]:
- l'équipement de protection personnelle
- des gants et champs stériles
- une solution antiseptique (chlorhexidine 2% ou désinfectant approprié)
- une aiguille isolée à biseau court de calibre 22-G à 25-G, de 38 mm à 50 mm pour bloc unique ou avec cathéter
- une seringue de 20 mL contenant l'anesthésique local ou mélange choisi
- de la lidocaïne à 1% dans une seringue avec aiguille de calibre 25G pour l'anesthésie cutanée au site d'insertion
- un échographe avec sonde linéaire, un couvre-sonde stérile et du gel stérile
Il est recommandé au clinicien réalisant le bloc anesthésique de se tenir du côté ipsilatéral au membre à bloquer avec l'échographe du côté controlatéral.
Les options du choix de l'anesthésique local incluent les agents à action prolongée, tels que la bupivacaïne, la lévobupivacaïne ou la ropivacaïne; et les agents à action intermédiaire, tels que la mépivacaïne ou la lidocaïne. Certains mélanges de ces anesthésiques peuvent aussi être considérés afin d'obtenir les effets désirés.
Positionnement du patient
Le bloc du nerf radial peut être effectué à trois niveaux différents. Le positionnement du patient se fera en fonction de l'approche choisie, comme indiqué ci-dessous dans la section technique.[1]
Technique

Au niveau du tiers proximal de l'avant-bras
À ce niveau, le bloc cible la branche superficielle du nerf radial alors qu'il est à distance de l'artère radiale et de ses branches. Le patient peut être assis ou en décubitus dorsal. Demandez au patient de placer son bras en pronation sur le support pour faciliter le geste. [1]
À ce niveau, le nerf radial superficiel est recouvert par le muscle brachioradialis. Placer la sonde transversalement sur la face dorsale de l'avant-bras dans un même plan que les condyles huméraux; le nerf radial superficiel peut alors être identifié comme une structure hyperéchogène environ 25 mm sous le muscle brachioradialis. Un mouvement de balayage avec la sonde peut rehausser l'apparence du nerf.
Au niveau du coude (fosse antécubitale)
À ce niveau, le bloc cible le nerf radial en regard de la fosse antécubitale avant qu'il ne se divise en branches superficielles (sensorielles) et profondes (motrices). Le patient peut être assis ou en décubitus dorsal. Demandez au patient de placer son bras en supination pour faciliter la mise en place de l'aiguille. [1]
Il est recommandé de commencer le repérage proximalement au-dessus du coude en positionnant la sonde transversalement. Le nerf radial apparait comme une structure hyperéchogène triangulaire se décollant de l'humérus distal. Il suffit ensuite de suivre son trajet distalement jusqu'à la fosse antécubitale, où le nerf se ramifie en ses branches superficielles et profondes.
Après identification du nerf radial, choisissez un point d'injection avant sa bifurcation en ses branches terminales.
Au-dessus du coude
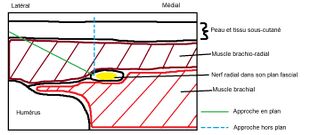
À ce niveau, le bloc cible le nerf radial juste en aval de la rainure spirale humérale. Le patient est placé en décubitus dorsal avec le bras en adduction et rotation interne avec le coude fléchi et reposé sur la poitrine du patient.[1]
Placer la sonde sur la face antéro-latérale du bras environ 3 cm au dessus du pli du coude. En effectuant des translations dans l'axe caudo-céphalique, on peut identifier le nerf radial comme une structure hyperéchogène qui se décolle de l'humérus distal et se situe au sein d'un plan fascial entre les muscles brachioradialis et brachialis. Il est suggéré d'effectuer la ponction à un niveau ou le nerf est suffisamment à distance du périoste qui pourrait entrer en contact avec l'anesthésique et causer un inconfort.[5][1]
Ponction
- Une fois le niveau de bloc et le nerf radial identifié, la lidocaïne est administrée en sous-cutané avant l'insertion de l'aiguille de blocage.
- Selon la préférence du clinicien, la ponction peut se faire en-plan ou hors-plan de l'échographie.
- Pour une approche en plan (recommandée), la pointe de l'aiguille est insérée environ 1-2 centimètres latéralement à la sonde à un angle de 30 degrés et est avancée suivant une trajectoire latéro-médiale vers l'extrémité latérale du nerf radial en s'assurant d'avoir pénétré dans le plan fascial l'entourant.
- Pour une approche hors plan, la pointe de l'aiguille est insérée inférieurement au niveau de la sonde et est avancée suivant une trajectoire caudo-céphalique vers l'extrémité latérale du nerf radial.
- Il est recommandé de confirmer une aspiration sanguine négative avant l'injection afin d'éviter une injection intravasculaire et une intoxication aux anesthésiques locaux. Une injection préalable de quelques millilitres (hydro-dissection) permet de confirmer la position de la pointe au sein de ce plan fascial.
- L'échographie permet d'apprécier la diffusion d'anesthésique autour du nerf radial. La prudence est de mise en cas de pression d'injection anormalement élevée, d'expansion nerveuse lors de l'injection ou d'irradiation douloureuse en distal, pouvant indiquer une injection intraneurale et causer des lésions nerveuses temporaires ou permanentes.[5][1]
Complications
Les complications du bloc radial comprennent: [1]
- les lésions nerveuses locales
- un hématome local
- une cellulite
- des myalgies
- une toxicité systémique des anesthésiques locaux[note 2]
- une réaction allergique
- une myotoxicité et/ou myonécrose avec des injections répétées ou prolongées
- une dystrophie sympathique réflexe.[2]
Notes
- ↑ Le médecin devra discuter de la possibilité de lésions nerveuses supplémentaires.
- ↑ L'administration d'émulsion lipidique à 20% est efficace pour traiter la toxicité aux anesthésiques locaux. Une dose bolus de 1,5 mL/kg de masse maigre doit être administrée en 1 minute et suivie d'une perfusion de 0,25 mL/kg/min. Cette perfusion continue doit se poursuivre jusqu'à atteindre la stabilité hémodynamique. Si la stabilité hémodynamique n'est pas obtenue, un autre bolus de 1,5 mL/kg (pour un maximum de deux doses totales d'émulsion lipidique à 20%), suivi d'une perfusion continue à dose augmentée de 0,5 mL/kg/min doit être envisagée.
Références
- Cette page a été modifiée ou créée le 2021/01/30 à partir de Radial Nerve Block (StatPearls / Radial Nerve Block (2020/12/12)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30422546 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 et 1,11 Muhammad I. Durrani et Samaresh Dasgupta, StatPearls, StatPearls Publishing, (PMID 30422546, lire en ligne)
- ↑ 2,0 2,1 et 2,2 John M. Pester et Matthew Varacallo, StatPearls, StatPearls Publishing, (PMID 29083721, lire en ligne)
- ↑ 3,0 et 3,1 Marc R. Fajardo, Zehava Rosenberg, Dimitrios Christoforou et John A. I. Grossman, « Multiple nerve injuries following repair of a distal biceps tendon rupture--case report and review of the literature », Bulletin of the Hospital for Joint Disease (2013), vol. 71, no 2, , p. 166–169 (ISSN 2328-5273, PMID 24032620, lire en ligne)
- ↑ Joseph M. Neal, J. C. Gerancher, James R. Hebl et Brian M. Ilfeld, « Upper extremity regional anesthesia: essentials of our current understanding, 2008 », Regional Anesthesia and Pain Medicine, vol. 34, no 2, 2009-03-xx, p. 134–170 (ISSN 1532-8651, PMID 19282714, Central PMCID 2779737, DOI 10.1097/AAP.0b013e31819624eb, lire en ligne)
- ↑ 5,0 et 5,1 Reena S. John, George Mckean et Rohin A. Sarkar, StatPearls, StatPearls Publishing, (PMID 30285355, lire en ligne)
