Électrisation (approche clinique)
| Approche clinique | |
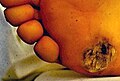
 Figure de Lichtenberg chez un patient ayant été touché par la foudre | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Formule sanguine complète, Radiographie pulmonaire, ECG, Créatininémie, Gaz capillaire, Troponines, CK, Tomodensitométrie cérébrale, Tomodensitométrie thoracique, Électrolytes sanguins, ... [+] |
| Drapeaux rouges |
Grossesse, Coma, Méléna, Dyspnée (symptôme), Convulsion, Syncope (symptôme), Douleur thoracique (symptôme), Douleur pleurétique (symptôme), Arrêt cardiaque, Douleur abdominale, ... [+] |
| Informations | |
| Autres noms | Électrocution, blessure électrique |
| Spécialités | Orthopédie, Médecine d'urgence, Chirurgie plastique, Cardiologie, Soins intensifs, Chirurgie générale |
|
| |
Les blessures électriques représentent une forme relativement courante de traumatisme mécanique. En outre, le terme électrisation signifie qu'il y a passage d'un courant électrique à travers le corps alors que le terme électrocution rapporte plutôt à une mort par électrisation.
Épidémiologie
Aux États-Unis, environ 1 000 décès par an sont rapportés à la suite de blessures électriques. Parmi ceux-ci, environ 400 décès sont dûs à des blessures électriques à haute tension, tandis que la foudre en cause entre 50 et 300. De plus, plus de 30 000 accidents par électrisation annuellement ne mèneront pas au décès. Chaque année, environ 5% des admissions dans les unités de grands brûlés aux États-Unis sont reliées à des blessures électriques. Chez les adultes, ces blessures surviennent principalement en milieu de travail et constituent la quatrième cause professionnelle de décès traumatique. Pratiquement toutes les blessures électriques sont accidentelles et donc, évitables.[1]
Étiologies
Une personne peut subir une électrisation (par exemple, un simple choc électrique) via un contact avec un appareil ménager, une rallonge, une prise murale via des circuits domestiques ou industriels.
Plus de 50% des électrocutions se produisant dans un milieu professionnel sont secondaires à un contact avec des lignes électriques, alors qu’environ un quart se produisent à la suite d’un contact avec des machines ou des outils électriques. Un courant électrique à basse tension, tout comme le courant à haute tension, peut entraîner des blessures graves. Les conséquences d'un tel choc dépendent de la durée d'exposition (par exemple, s'il y a tétanie musculaire prolongée), de la taille de l'individu et de l’aire en contact avec la source électrique.[2][3][4][5]
Pour donner une idée d'ordre de grandeur, un téléphone possède un courant AC de 12 volts, le courant au domicile est 120 volts à l'exception de certains appareils (cuisinières, sécheuses et plinthes électriques, etc qui sont à 240 volts AC). Quant à elles, les lignes de distribution d'Hydro-Québec varient entre 2400 à 40 000 volts AC selon leur situation dans le réseau de distribution. [6]
Physiopathologie
Notions de base en électricité
Le flux d'électrons à travers un matériau conducteur se dirige de la plus haute concentration vers la plus faible concentration. Ainsi, le flux suit son gradient de potentiel, le tout générant l'électricité.[1]
Le degré de blessure électrique subie par un individu peut être prédit par les facteurs de Kouwenhoven tels que le type de courant, l'intensité du courant, la durée de l'exposition, la résistance corporelle et la voie empruntée par le courant dans le corps et l'intensité du champ électrique.[1]
La réprésentation mathématique suivante permet l'évaluation de la chaleur produite par une électrisation : J (chaleur en joules) = I2 x R x T où I est le courant, R la résistance et T le temps en secondes[7]
| Concept | Notion théorique | Corrélation clinique |
|---|---|---|
| Tension | Le gradient de potentiel ou différence de potentiel est défini par la différence entre la plus haute et la plus basse concentration d’électrons ce qui représente le voltage (tension). Cette tension varie selon la source électrique et est exprimée en volts (V).[1] | Les blessures électriques peuvent être divisés en deux catégories : bas voltage et haut voltage. Le seuil pour être considéré haut voltage est variable et se situe entre 500 à 1000 V. À titre de référence, l’électricité domestique aux États-Unis est à 110 V avec certains appareils à haute puissance qui peuvent être réglés jusqu'à 240 V. En comparaison, les lignes électriques industrielles et à haute tension peuvent être réglées à plus de 100 000 V.[1] |
| Courant | Décrit la quantité d'énergie (volume d'électrons) circulant le long d'un gradient de potentiel et est mesuré en ampères (A).[1] | Cela décrit la quantité d’énergie qui traverse le corps de l’individu affecté par une blessure électrique.[1] |
| Résistance | La résistance (R), mesurée en ohms, est une mesure de la capacité d’un matériau à réduire la quantité de flux électrique qui le traverse.[1] |
|
| Densité de courant | Un facteur supplémentaire à considérer est la densité de courant qui est déterminée par l’aire d’une coupe transversale d'un tissu[1] |
|
| Mise à la terre | D'autres déterminants de la gravité des blessures électriques sont la source (le point d'entrée) et la mise à la terre (le point de sortie) du courant.[1] |
|
| Type de courant | Le type de courant fait référence au courant alternatif (AC) ou au courant continu (DC). AC, le courant dans les prises électriques domestiques (généralement de 50 Hz à 60 Hz; basse fréquence), change de direction de façon rythmée, tandis que DC, le courant que dans la plupart des piles, circule constamment dans une direction.[1] | |
| Fréquence du courant | Seul le courant AC possède une fréquence puisqu’il change de direction de façon rythmée. La notion de fréquence ne s’applique pas au courant DC puisque celui-ci est constant.[1] |
|
| Intensité du champ électrique | L'intensité du champ est déterminée en fonction de la quantité de tension rencontrée, en plus de la taille de la zone avec laquelle il entre en contact. Par exemple, une tension très élevée entrant en contact avec une grande surface peut avoir une intensité de champ égale ou peut-être même inférieure à une tension beaucoup plus petite entrant en contact avec une surface beaucoup plus petite. Pour cette raison, les blessures à basse tension (réparties sur une zone plus petite) peuvent souvent entraîner la même quantité de dommages que les blessures à haute tension (réparties sur une plus grande surface).[1] |
|
| Arc électrique | Un arc électrique est une forme de décharge électrique qui se produit entre deux électrodes lorsque le courant électrique ionise les gaz présents dans l'air. Ce type de courant, également appelé plasma, le courant qui traverse un milieu qui est normalement non conducteur, a la densité de courant la plus élevée et est souvent lumineux.
Bien que dans la nature, les arcs électriques se présentent sous forme d'éclair, il s'agit également d'un type de courant électrique qui peut être utilisé industriellement (par exemple, soudage, coupage au plasma, éclairage fluorescent). Des arcs indésirables peuvent également se produire en raison de disjoncteurs, interrupteurs ou points de contact électrique mal installés. Si une personne subit une brûlure par arc électrique, des lésions cutanées seront visisbles au point de source et au(x) point(s) de contact avec le sol. [2] Les blessures par arc électrique sont moins communes, mais sont dévastatrices. L'électricité peut traverse 2- cm par 10 000V et voyager 10 pieds ou plus vers sa cible. Les températures aux points de contact peuvent atteindre 2000-4000°C, menant à des dommages tissulaires sévères.[7] |
|
| Courant de relâchement | Le courant de relâchement fait référence à la quantité de courant (ampérage) qui permettra encore à un individu de lâcher la source, même si une contraction musculaire est induite. |
|
Courant alternatif à basse vs haute tension
| Courant alternatif à basse tension | Courant alternatif à haute tension[7] |
|---|---|
|
|
|
|
Classification
Il existe quatre principaux types de blessures électriques :
- Les blessures par flash : Elles sont causées par un arc flash et sont généralement associées à des brûlures superficielles, car aucun courant électrique ne traverse la peau.
- Les blessures causées par flamme : Elles se produisent lorsqu'un arc flash enflamme les vêtements d'un individu. Un courant électrique peut ou non passer la peau dans ces cas.
- Les blessures causées par la foudre : Elles impliquent une énergie électrique extrêmement courte, mais à très haut voltage. Elles sont associées à un courant électrique traversant tout le corps de l’individu touché. Elles causent une dépolarisation de tout le myocarde qui reprend spontanément un rythme et une circulation spontanée chez 70% des blessés. Elles provoquent une relâche des cathécholamines circulantes. L'arrêt respiratoire associé à un arrêt des centres respiratoires, une tétanie et une paralysie prolongée des muscles respiratoires est la principale cause de mortalité par arrêt cardiaque anoxique de ce type de blessure. Chez les survivants, elles peuvent être responsables de dommage neurocognitif à long terme avec douleur chronique appelé le syndrome post-choc électrique.[9] Elles représentent environ 50 à 100 décès par année aux États-Unis.[8]
- Les blessures électriques vraies : Elles impliquent qu'une personne fasse partie d'un circuit électrique. Dans ces cas, un site d'entrée et de sortie est généralement trouvé.[1]
Approche clinique
Questionnaire
L'élément primordial à obtenir au questionnaire est de caractériser l'exposition au courant électrique :
- le voltage
- l'ampérage
- le type de courant (alternatif ou continu)
- la fréquence du courant
- la durée d'exposition au courant électrique.
Par la suite, il faut rechercher les symptômes en lien avec les complications de l'électrisation.
| Système | Symptômes à rechercher | Complications recherchées |
|---|---|---|
| Cardiaque |
| |
| Pulmonaire |
| |
| Gastro-intestinal |
| |
| Rénal |
|
|
| Neurologique | Apparition immédiate après l'incident ou différée jusqu'à plusieurs mois/ année après l'insulte initale.
| |
| Musculosquelettique |
| |
| Cutanées |
| |
| Ophtalmologiques |
| |
| Obstétricales |
|
|
Examen clinique
| Examen | Signes à rechercher à l'examen physique |
|---|---|
| Cardiovasculaire |
|
| Pulmonaire |
|
| Abdominal |
|
| Neurologique |
|
| Ophtalmologique |
|
| Musculosquelettique |
|
| Dermatologique |
|
Drapeaux rouges
Les principaux drapeaux rouges à rechercher sont :
- l'arrêt cardiorespiratoire
- la syncope
- l'électrisation à haut voltage, à courant alternatif, être touché par la foudre
- les femmes enceintes
- la dyspnée
- la douleur pleurétique
- la douleur thoracique
- les urines foncées
- la convulsion
- le coma
- la douleur abdominale
- la rectorragie
- le méléna
- l'hématochézie.
Examens paracliniques
Laboratoires
Des tests de laboratoire devraient être envisagées chez tout patient subissant une lésion électrique et comprennent :
- chez tous les patients
- une formule sanguine complète
- les électrolytes sanguins
- une créatininémie
- une analyse d'urine
- un ECG
- chez certains patients
- la myoglobine sérique ou urinaire (si l'analyse d'urine révèle des pigments)
- un gaz capillaire (si le patient présente une rhabdomyolyse ou nécessite une assistance respiratoire)
- des CK (si une rhabdomyolyse est suspectée)
- les troponines (si le trajet du courant électrique semble avoir traversé la poitrine, si le patient se plaint de douleurs thoraciques ou s'il y a une anomalie notée sur l'ECG telle qu’une arythmie ou des signes d'ischémie).
Imagerie
Des imageries peuvent également être envisagées, selon le type de blessure et les plaintes associées.
- Une radiographie pulmonaire est justifiée pour tout patient qui présente un arrêt cardiaque ou respiratoire, une douleur thoracique, une dyspnée, une hypoxie, une chute ou un traumatisme contondant ou qui a nécessité d’une réanimation cardio-pulmonaire.
- Une tomodensitométrie cérébrale est justifiée pour tout patient présentant un état de conscience altéré, un traumatisme crânien à l’histoire, une perte de conscience, une convulsion ou tout déficit neurologique focal. De plus, ces patients doivent être immobilisés au niveau du rachis cervical, et une imagerie du rachis cervical devrait également être envisagée (pourrait ne pas être justifiée chez un patient sans déficit neurologique focal, sans changement d'état mental ou sans blessure significative).[1]
La gravité d’une blessure électrique n’est pas liée à l’étendue des brûlures externes, de sorte que l’absence de brûlure externe ne prédit pas l’absence de dommage interne. En fonction du contexte, certains patients peuvent nécessiter :
- une tomodensitométrie thoracique
- une tomodensitométrie abdominale et pelvienne
- une tomodensitométrie des membres.
ECG et monitoring cardiaque
Dans les urgences du Québec, la prise en charge est basée sur un algorithme de traitement. En effet, une surveillance par télémétrie pour 24 heures est recommandée dans les cas suivants :
- une arythmie en période préhospitalière
- une perte de conscience
- un voltage à plus de 750 volts
- une brûlure du troisième degré au point d'entrée
- un ECG anormal[note 2].
Tous les patients qui subissent une électrisation devrait avoir un ECG.
- Les patients avec un ECG normal peuvent retourner à la maison en toute sécurité après un examen physique approfondi. La plupart des patients qui ne présentent aucune lésion ou anomalie cardiaque significative lors de l'évaluation initiale sont peu susceptibles de développer des anomalies cardiaques après 24 à 48 heures.[11][12][13][14]
- Les enfants subissant une exposition électrique à un courant domestique à basse tension sans blessure significative ni antécédent cardiaque préexistant peuvent aussi être retournés à la maison après un examen physique approfondi.[1]
- Les femmes enceintes représentent une population particulière, ainsi même avec un ECG normal, il est indiqué d'évaluer l'activité utérine et foetale par un profil biophysique.[6]
Avec un ECG normal et si le patient ne remplit aucun des critères dictant la nécessité d'une surveillance prolongée, le patient pourra être congédié.
Traitement
Généralités
Les victimes de blessures électriques doivent être considérées à la fois comme des polytraumatisés et des patients avec atteintes cardiaques.
Le diagnostic et la gestion des blessures électriques sont idéalement effectués avec une équipe interprofessionnelle qui comprend un médecin du service des urgences, un chirurgien, un traumatologue, un anesthésiste et un spécialiste des brûlures.
De plus, lors de la prise ne charge, le clinicien doit garder un haut niveau de suspicion pour de possibles blessures inapparentes.[15]
Évaluation primaire et réanimation initiale
À leur arrivée à l’urgence, les patients ayant subi une électrisation devraient être stabilisés et recevoir un support respiratoire et circulatoire au besoin (selon les protocoles ACLS et ATLS). Ainsi, l'ABC doit être effectué rapidement et des manoeuvres de réanimation agressives et prolongées devraient être effectuées chez tous les patients avec blessures électriques dans les premières heures. En outre, selon le type de traumatisme ou de blessure subi, le patient peut nécessiter une immobilisation cervicale. [1] Tous les patients devraient être considérés comme ayant des dommages multisystémiques, incluant des fractures du rachis cervical, jusqu'à preuve du contraire. Une évaluation primaire évaluant les blessures traumatiques (exemple : pneumothorax, fractures) doit être effectuée dès que possible.[1]
L'électrisation peut engendrer de graves conséquences au niveau hémodynamique via d'intenses dommages tissulaires. Par conséquent, l'aspect le plus important est la réanimation liquidienne et elle ne doit pas être sous-estimée.[15] La formule de Parkland peut s'avérer utile afin de calculer les besoins liquidiens sur une période de 24h des patients ayant subi des brûlures.
| Intervention | Indications |
|---|---|
| Monitoring cardiaque |
|
| Admission |
|
| Voies IV |
|
| Mesure de la saturation en O2 |
|
| Protection des voies respiratoires (ventilation, intubation ou cricothyroïdotomie) et oxygène |
|
| Réanimation liquidienne |
|
| Sonde urinaire |
|
| Vaccination pour le tétanos |
|
| Débridement chirurgical |
|
| Fasciotomie[15] |
|
Suivi
Avant le congé, les patients doivent être informés des sources potentielles d'exposition à la maison et au travail, en plus de tout effet potentiel à long terme de leurs blessures électriques (par exemple, neurologiques, psychologiques ou physiques). Un suivi doit être organisé en cas de besoin.[1] Le suivi dépend grandement de la nature et de l'étendue des blessures subites initalement.[15]
Complications
| Système | Complication |
|---|---|
| Musculosquelettique | |
| Vasculaire | |
| Dermatologique | |
| Cardiaque[note 4] |
|
| Pulmonaire[note 8] | |
| Neuropsychiatrique | |
| Autre |
Pédiatrie
Environ 20% de toutes les blessures électriques surviennent chez les enfants. Ces accidents se produisent surtout à domicile. L'incidence est la plus élevée chez les tout-petits et les adolescents.[1]
Les enfants peuvent subir des blessures électriques à basse tension en mordant ou en mâchant un fil électrique.[2][3][4][5]
Les patients pédiatriques peuvent présenter des brûlures buccales dues à la morsure ou à la succion d'un fil électrique ou d'un appareil.[1]
Un arc électrique se forme souvent d'un côté à l'autre de la bouche, ce qui peut entraîner une atteinte du muscle orbiculaire ou une déformation potentielle de la lèvre si la brûlure traverse la commissure buccale. Il peut y avoir une quantité importante d'œdème associé, ainsi qu'une formation d'escarres deux à trois jours suivant la blessure. Si l'escarre touche l'artère labiale, il peut y avoir des saignements sévères lorsque l'escarre tombe après deux à trois semaines. Ces patients doivent donc être étroitement surveillés et bénéficier d'un suivi adéquat avec des spécialistes des brûlures et des chirurgiens bucco-dentaires ou plasticiens.
Notes
- ↑ Le courant à haute tension (supérieur à 500 V à 1000 V) entraînera généralement des brûlures profondes, tandis que le courant à basse tension (110 V à 120 V) est plus susceptible d'entraîner de la tétanie. La tétanie musculaire se produit généralement en réponse à une stimulation électrique à une fréquence de 40 Hz à 110 Hz (plage dans laquelle se trouve la plupart des courants domestiques). Si cette contraction musculaire se produit dans la main, la contraction des fléchisseurs amènera l'individu affecté à saisir la source et à prolonger le contact avec la source électrique.
- ↑ Toute anomalie incluant par exemple une tachycardie ou une bradycardie sinusale, une ou des extrasystoles ventriculaires ou un ECG qui diffère d’un ECG antérieur.
- ↑ Les lésions cutanées secondaires aux blessures électriques sont souvent les plus dévastatrices après les complications cardiaques. Les brûlures externes peuvent sembler mineures malgré des blessures internes importantes (par exemple avec les brûlures électrothermiques à haute tension) et peuvent nécessiter des interventions chirurgicales (amputation, fasciotomie, débridement, greffes, etc). Les brûlures sont généralement plus graves au point de contact de la source (entrée) et à la mise à la terre (sortie). La gravité des autres dommages dépend fortement de l'intensité et de la durée du contact avec la source.
- ↑ Les blessures électriques entraînant des séquelles cardiaques à long terme demeurent rares.
- ↑ Une induction retardée des arythmies est possible jusqu'à une à deux semaines après la blessure électrique.
- ↑ La fibrillation ventriculaire peut se produire ors d'une exposition à une tension aussi basse que 50 à 120 mA (c'est-à-dire inférieure au courant accessible le plus élevé dans la plupart des ménages).
- ↑ Aggravation d'une cardiopathie pré-existante ou des dommages directs au myocarde
- ↑ Contrairement aux myocytes cardiaques, le tissu pulmonaire est un mauvais conducteur, et subit donc rarement des blessures électriques directes.
- ↑ L'arrêt respiratoire peut également être causé par la dépression du centre de la respiration pouvant mener à l'arrêt cardiaque et au décès.
- ↑ La tétanisation de l'appareil respiratoire peut augmenter la pression dans les voies respiratoires et causer une rupture alvéolaire et un pneumothorax.
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Electrical Injuries (StatPearls / Electrical Injuries (2020/10/15)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28846317 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 et 1,30 Michael R. Zemaitis, Lisa A. Foris, Richard A. Lopez et Martin R. Huecker, StatPearls, StatPearls Publishing, (PMID 28846317, lire en ligne)
- ↑ 2,0 2,1 2,2 et 2,3 Tarak K. Trivedi, Charles Liu, Anna Liza M. Antonio et Natasha Wheaton, « Injuries Associated With Standing Electric Scooter Use », JAMA Network Open, vol. 2, no 1, (ISSN 2574-3805, PMID 30681711, Central PMCID 6484536, DOI 10.1001/jamanetworkopen.2018.7381, lire en ligne)
- ↑ 3,0 et 3,1 Yaakov Daskal, Alexander Beicker, Mickey Dudkiewicz et Boris Kessel, « [HIGH VOLTAGE ELECTRIC INJURY: MECHANISM OF INJURY, CLINICAL FEATURES AND INITIAL EVALUATION.] », Harefuah, vol. 158, no 1, , p. 65–69 (ISSN 0017-7768, PMID 30663297, lire en ligne)
- ↑ 4,0 et 4,1 M. E. Bailey, H. K. R. Sagiraju, S. R. Mashreky et H. Alamgir, « Epidemiology and outcomes of burn injuries at a tertiary burn care center in Bangladesh », Burns: Journal of the International Society for Burn Injuries, vol. 45, no 4, , p. 957–963 (ISSN 1879-1409, PMID 30612889, DOI 10.1016/j.burns.2018.12.011, lire en ligne)
- ↑ 5,0 et 5,1 S. Von Caues, C. I. Herbst et S. A. Wadee, « A retrospective review of fatal electrocution cases at Tygerberg Forensic Pathology Services, Cape Town, South Africa, over the 5-year period 1 January 2008 - 31 December 2012 », South African Medical Journal = Suid-Afrikaanse Tydskrif Vir Geneeskunde, vol. 108, no 12, , p. 1042–1045 (ISSN 0256-9574, PMID 30606289, DOI 10.7196/SAMJ.2018.v108i12.13131, lire en ligne)
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 6,7 et 6,8 « Électrisation.pdf ». Consulté le 22 décembre 2020. http://www.urgencehsj.ca/wp-content/uploads/%C3%89lectrisation.pdf.
- ↑ 7,0 7,1 7,2 et 7,3 Gabrielli, Andrea., Layon, A. Joseph., Yu, Mihae. et Civetta, Joseph M., Civetta, Taylor, & Kirby's critical care, Lippincott Williams & Wilkins, (ISBN 978-0-7817-6869-6 et 0-7817-6869-1, OCLC 253189100, lire en ligne)
- ↑ 8,0 8,1 et 8,2 Albert, Richard K., Clinical critical care medicine, Mosby-Elsevier, (ISBN 978-0-323-07033-1 et 0-323-07033-7, OCLC 324998130, lire en ligne)
- ↑
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 10,10 10,11 10,12 et 10,13 Losser, Marie-Reine, et Carole Chahine. « Accidents dus à l’électricité ». EMC Pathologie Professionnelle et de l’environnement 16-515-A-10 (1 janvier 2009).
- ↑ Andrea M. Pawlik, Alina Lampart, Frank P. Stephan et Roland Bingisser, « Outcomes of electrical injuries in the emergency department: a 10-year retrospective study », European Journal of Emergency Medicine: Official Journal of the European Society for Emergency Medicine, vol. 23, no 6, , p. 448–454 (ISSN 1473-5695, PMID 25969345, DOI 10.1097/MEJ.0000000000000283, lire en ligne)
- ↑ Chris Davis, Anna Engeln, Eric L. Johnson et Scott E. McIntosh, « Wilderness Medical Society practice guidelines for the prevention and treatment of lightning injuries: 2014 update », Wilderness & Environmental Medicine, vol. 25, no 4 Suppl, , S86–95 (ISSN 1545-1534, PMID 25498265, DOI 10.1016/j.wem.2014.08.011, lire en ligne)
- ↑ Joshua Gentges et Christoph Schieche, « Electrical injuries in the emergency department: an evidence-based review », Emergency Medicine Practice, vol. 20, no 11, , p. 1–20 (ISSN 1559-3908, PMID 30358379, lire en ligne)
- ↑ Donald H. Lee, Mihir J. Desai et Erich M. Gauger, « Electrical Injuries of the Hand and Upper Extremity », The Journal of the American Academy of Orthopaedic Surgeons, vol. 27, no 1, , e1–e8 (ISSN 1940-5480, PMID 30278017, DOI 10.5435/JAAOS-D-17-00833, lire en ligne)
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 et 15,6 « Electrical Injuries Treatment & Management: Medical Therapy, Surgical Therapy, Preoperative Details », 18 novembre 2019. https://emedicine.medscape.com/article/433682-treatment#d15.
- ↑ Hall, Jesse B., Schmidt, Gregory A., Wood, Lawrence D. H. et Abella, Benjamin S., Principles of critical care (ISBN 0-07-147947-3, 978-0-07-147947-9 et 1-280-45709-0, OCLC 313470822, lire en ligne)