Écoulement vaginal, prurit vulvaire (approche clinique)
| Approche clinique | |
 Chlamydia visible à l'examen au spéculum | |
| Caractéristiques | |
|---|---|
| Symptômes discriminants | Lymphadénopathie (approche clinique), Dyspareunie (symptôme), Saignements utérins anormaux (approche clinique), Leucorrhée (signe clinique), Saignement post-coïtal, Température corporelle élevée (signe clinique), Sécheresse vulvo-vaginale, Sécheresse cutanée, Picotements, Douleur vaginale |
| Signes cliniques discriminants |
Odeur d’amines |
| Examens paracliniques |
Réaction en chaîne par polymérase, Whiff test (signe clinique), PH vaginal, Culture virale, PCR Trichomonas vaginalis, État frais, Treponema Pallidum Hemagglutinations Assay, Venereal Disease Research Laboratory, Colposcope |
| Drapeaux rouges |
Saignement vaginal |
| Informations | |
| Spécialités | Gynécologie, médecine familiale, médecine d'urgence, infectiologie |
|
| |
Écoulement vaginal, prurit vulvaire (113)
L'écoulement vaginal associé ou non à un prurit est un problème courant.
Épidémiologie
Au Québec :[1]
- 40 000 personnes reçoivent un diagnostic d’ITSS chaque année
- 20% de la population est infectée par l’herpès génital
- 80% de la population sera infectée par le VPH, à un moment ou à un autre de sa vie
- Il y a deux fois plus de cas déclarés de chlamydia qu’en 1997
- Depuis 10 ans, augmentation 200% de cas de gonorrhée
- En 15 ans, les cas de syphilis sont 10 fois plus élevés
Étiologies
Non-infectieuses / inflammatoires
Les étiologies suivantes peuvent causer un écoulement vaginal ou un prurit vulvaire:
- les pertes physiologiques
- la vaginite atrophique de la ménopause
- le lichen scléreux vulvaire
- un corps étranger intravaginal (tampon ou autre objet)
- un traumatisme vaginal[2]
- une tumeur cervico-vaginale[2]
- une dermatite de contact
- une vulvo-vaginite non spécifique.
Causes infectieuses
Les étiologies infectieuses suivantes peuvent causer un écoulement vaginal ou un prurit vulvaire:
- la trichomonase
- la candidose vaginale
- la vaginose bactérienne
- la cervicite (à chlamydia ou gonorrhée)
- l'herpès génital.
Évaluation clinique
Facteurs de risque
| Étiologies | Facteur de risque | |
| Non-infectieuses / inflammatoires | vaginite atrophique[3][4]
|
|
| lichen scléreux vulvaire | ||
| corps étranger intravaginal[11] |
| |
| tumeur cervico-vaginale | Lié au VPH :[12]
Non lié au VPH : | |
| dermatite de contact |
| |
| Causes infectieuses | Les infections sexuellement transmissibles : |
|
| candidose vaginale | ||
Questionnaire
Examen clinique
- Les Signes vitaux :
- la fièvre: herpès simplex, syphilis, atteinte inflammatoire pelvienne.
- Examen abdominal :
- douleur à la palpation/présence de masses: atteinte inflammatoire pelvienne
- l'Inspection des organes génitaux externes:
- Un érythème et/ou œdème vulvaire: candidose vulvovaginale, trichomonase
- Un écoulementt : clair blanchâtre (physiologique),blanches et grumeleuses(candidose vaginale), fin blanc cassé/gris(Vaginose bactérienne),vert-jaune(trichomonase)
- Des Papules, pustules: chancre mou
- Pâleur et sécheresse vaginales: vaginite atrophique
- Des plaques blanchâtres, porcelaines : Lichen scléreux atrophique [31]
- L'inspection les aires inguinales et/ou les ganglions lymphatiques fémoraux :
- Des adénopathies : Chancre mou
- l' examen gynécologique:
- Un examen pelvien bimanuel:
- Une Sensibilité aux annexes associée à une sensibilité à la mobilisation du col de l'utérus au toucher vaginal : signes d'une atteinte inflammatoire pelvienne.
- Un saignement au TV: vaginite atrophique, tumeur cervico-vaginal
- Un examen pelvien bimanuel:
- Un Examen au spéculum:
- Des verrues vaginales de forme aplatie avec un aspect verruqueux et papilliforme : condylome acuminé.
- Un col framboisé: trichomonase
- un écoulement: voir le tableau d'interprétation des leucorrhées.
- Un examen péri-anal: verrues( condylome acuminé),signes de rectite(gonorrhée)
- Une Inspection pharyngéale et des conjonctives: rougeur oculaire avec un écoulement(gonorrhée)[32][33]
Interprétation de la leucorrhée
Selon leur aspect, leur composition, leur abondance et leur odeur, les leucorrhées peuvent être considérées comme physiologiques ou pathologiques.
| Interprétation | Image | Apparence | Odeur | pH |
|---|---|---|---|---|
| Physiologique[34] | 
|
Aucune | 3.8-4.5 | |
| Grossesse |
|
Aucune | 3.8-4.5 | |
| Ruptures des membranes[note 2] |
|
Aucune | > 4.5[35] | |
| Vaginose bactérienne[2] |
|
Poisson (Whiff test positif) | > 4.5 | |
| Candidose vaginale[2] | 
|
|
Aucune | 3.8-4.5 |
| Trichomonase[2] | 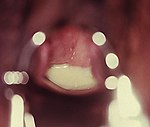
|
|
Aucune | > 4.5 |
| Cervicite | 
|
|
Aucune | 3.8-4.5 |
D'autres germes peuvent également être retrouvés comme le Staphylocoque, Streptocoque pyogène et Escherichia Coli[36]. L'inflammation vaginale peut aussi être causée par un corps étranger (tampon...), une irritation (produit d'hygiène intime...) ou un allergène.
Les cancers du col, du vagin et de la vulve peuvent aussi donner des leucorrhées pathologiques notamment dans les stades avancés d'évolution.
Examens paraclinique
Les investigations sont principalement centrées sur la détection d'ITSS: [37]
- un test au KOH: odeur d’amines(vaginose), hyphes et spores au microscope(candidose)
- un état frais: protozoaire flagellé mobile + cellules inflammatoires (trichomonase), cellules épithéliales ("club cells") + coccobacilles + peu de cellules inflammatoires (vaginose)
- PCR de la gonorrhée, de la chlamydia, condylomes acuminés ,herpes simplex et de trichomonas vaginalis[Se: 98,3 %][Sp: 99,0 %]
- la culture virale des lésions causées par le VHS: herpes simplex[38]
- un test TPHA, VDRL: syphilis[39]
- un colposcope: condylomes acuminés
- un PH vaginal
| Interprétation du pH si symptômes de vulvo-vaginite | |
|---|---|
| pH < 4,5 | pH > 4,5 |
| Candidose | Trichomonase, Vaginose bactérienne |
Drapeaux rouges
La présence de signes et symptômes de cancer du col[1] :
- Pertes vaginales initialement claires puis rosées/brunes: le plus fréquent
- Pertes purulentes
- Métrorragies non-douloureuses ou saignements post-coïtaux: classique
- Saignements chez la femme ménopausée
- Atteinte vésicale: dysurie, hématurie
- Atteinte rectale: rectorragie
- Paroi pelvienne: sciatalgie, œdème unilatéral d’un membre inférieur, hydronéphrose
- À l'examen du col : lésion ulcérée, col friable
La présence de signes et symptômes de cancer vulvaire[1] :
- Prurit
- Douleur
- Pertes anormales
- Masse vulvaire palpée
- Adénopathies inguinales
- Symptômes urinaires ou anaux
Traitement
Vulvo-vaginites non-infectieuses
| Vaginite atrophique |
|
|---|---|
| Vaginite non-spécifique[34] |
|
Vulvo-vaginites infectieuses
- Chlamydia
- Gonorrhée
- Syphilis
- Chancre mou
- Granulome inguinal
- Lymphogranulomatose vénérienne
- VIH/SIDA (non-nominale) sauf si don de sang/tissu reçu ou donné.
Le traitement d'une vulvo-vaginite infectieuse dépend de son étiologie. Les conseils de base sont toujours pertinents[40]:
| Vaginite à candida |
|
|---|---|
| Vaginose bactérienne |
|
| Trichomonase |
|
| Chlamydiose et gonorrhée |
Le traitement est à base de:
|
| Herpès génital[42] |
|
Notes
- ↑ Dans les 2 jours précédent l'ovulation et en l'absence de prise de COC.
- ↑ Ceci n'est techniquement pas une leucorrhée, mais peut être trouvé lors de l'examen gynécologique.
- ↑ Pourra quand même causer un exsudat endocervical purulent.
Références
- ↑ 1,0 1,1 1,2 et 1,3 Notes de Cours du Préclinique MED-1223 Système Reproducteur
- ↑ 2,0 2,1 2,2 2,3 et 2,4 « LEUCHORRÉE », sur https://pap-pediatrie.fr/, S. Da Costa, M. Bidet, (consulté en 28janvier2024) Erreur de référence : Balise
<ref>incorrecte : le nom « :3 » est défini plusieurs fois avec des contenus différents. - ↑ G. A. Bachmann et N. S. Nevadunsky, « Diagnosis and treatment of atrophic vaginitis », American Family Physician, vol. 61, no 10, , p. 3090–3096 (ISSN 0002-838X, PMID 10839558, lire en ligne)
- ↑ Kannan Rangiah, Sumit J. Shah, Anil Vachani et Eugene Ciccimaro, « Liquid chromatography/mass spectrometry of pre-ionized Girard P derivatives for quantifying estrone and its metabolites in serum from postmenopausal women », Rapid communications in mass spectrometry: RCM, vol. 25, no 9, , p. 1297–1307 (ISSN 1097-0231, PMID 21488127, Central PMCID 3732066, DOI 10.1002/rcm.4982, lire en ligne)
- ↑ Camil Castelo-Branco, Maria Jesús Cancelo, Jose Villero et Francisco Nohales, « Management of post-menopausal vaginal atrophy and atrophic vaginitis », Maturitas, vol. 52 Suppl 1, , S46–52 (ISSN 0378-5122, PMID 16139449, DOI 10.1016/j.maturitas.2005.06.014, lire en ligne)
- ↑ Mary M. Hunter, Sanae Nakagawa, Stephen K. Van Den Eeden et Miriam Kuppermann, « Predictors of impact of vaginal symptoms in postmenopausal women », Menopause (New York, N.Y.), vol. 23, no 1, , p. 40–46 (ISSN 1530-0374, PMID 26173074, Central PMCID 4684983, DOI 10.1097/GME.0000000000000482, lire en ligne)
- ↑ J. Powell et F. Wojnarowska, « Childhood vulvar lichen sclerosus: an increasingly common problem », Journal of the American Academy of Dermatology, vol. 44, no 5, , p. 803–806 (ISSN 0190-9622, PMID 11312428, DOI 10.1067/mjd.2001.113474, lire en ligne)
- ↑ Hope K. Haefner, Kathryn C. Welch, Aimee M. Rolston et Erika S. Koeppe, « Genomic Profiling of Vulvar Lichen Sclerosus Patients Shows Possible Pathogenetic Disease Mechanisms », Journal of Lower Genital Tract Disease, vol. 23, no 3, , p. 214–219 (ISSN 1526-0976, PMID 31232912, DOI 10.1097/LGT.0000000000000482, lire en ligne)
- ↑ I. Chan, N. Oyama, S. M. Neill et F. Wojnarowska, « Characterization of IgG autoantibodies to extracellular matrix protein 1 in lichen sclerosus », Clinical and Experimental Dermatology, vol. 29, no 5, , p. 499–504 (ISSN 0307-6938, PMID 15347336, DOI 10.1111/j.1365-2230.2004.01573.x, lire en ligne)
- ↑ Noritaka Oyama, Ien Chan, Sallie M. Neill et Andrew P. South, « Development of antigen-specific ELISA for circulating autoantibodies to extracellular matrix protein 1 in lichen sclerosus », The Journal of Clinical Investigation, vol. 113, no 11, , p. 1550–1559 (ISSN 0021-9738, PMID 15173881, DOI 10.1172/JCI20373, lire en ligne)
- ↑ Younes Essatara et Hicham Benazzouz, « Corps étranger intra vésical: un cas exceptionnel », The Pan African Medical Journal, vol. 23, no 202, (ISSN 1937-8688, DOI 10.11604/pamj.2016.23.202.4564, lire en ligne)
- ↑ International Collaboration of Epidemiological Studies of Cervical Cancer, « Comparison of risk factors for invasive squamous cell carcinoma and adenocarcinoma of the cervix: collaborative reanalysis of individual data on 8,097 women with squamous cell carcinoma and 1,374 women with adenocarcinoma from 12 epidemiological studies », International Journal of Cancer, vol. 120, no 4, , p. 885–891 (ISSN 0020-7136, PMID 17131323, DOI 10.1002/ijc.22357, lire en ligne)
- ↑ Wonsuk Yoo, Sangmi Kim, Warner K. Huh et Sarah Dilley, « Recent trends in racial and regional disparities in cervical cancer incidence and mortality in United States », PloS One, vol. 12, no 2, , e0172548 (ISSN 1932-6203, PMID 28234949, Central PMCID 5325259, DOI 10.1371/journal.pone.0172548, lire en ligne)
- ↑ Jennifer M. Gierisch, Remy R. Coeytaux, Rachel Peragallo Urrutia et Laura J. Havrilesky, « Oral contraceptive use and risk of breast, cervical, colorectal, and endometrial cancers: a systematic review », Cancer Epidemiology, Biomarkers & Prevention: A Publication of the American Association for Cancer Research, Cosponsored by the American Society of Preventive Oncology, vol. 22, no 11, , p. 1931–1943 (ISSN 1538-7755, PMID 24014598, DOI 10.1158/1055-9965.EPI-13-0298, lire en ligne)
- ↑ International Collaboration of Epidemiological Studies of Cervical Cancer, « Comparison of risk factors for invasive squamous cell carcinoma and adenocarcinoma of the cervix: collaborative reanalysis of individual data on 8,097 women with squamous cell carcinoma and 1,374 women with adenocarcinoma from 12 epidemiological studies », International Journal of Cancer, vol. 120, no 4, , p. 885–891 (ISSN 0020-7136, PMID 17131323, DOI 10.1002/ijc.22357, lire en ligne)
- ↑ D. A. Schwindt, K. P. Wilhelm, D. L. Miller et H. I. Maibach, « Cumulative irritation in older and younger skin: a comparison », Acta Dermato-Venereologica, vol. 78, no 4, , p. 279–283 (ISSN 0001-5555, PMID 9689296, DOI 10.1080/000155598441864, lire en ligne)
- ↑ I. Jakasa, C. M. de Jongh, M. M. Verberk et J. D. Bos, « Percutaneous penetration of sodium lauryl sulphate is increased in uninvolved skin of patients with atopic dermatitis compared with control subjects », The British Journal of Dermatology, vol. 155, no 1, , p. 104–109 (ISSN 0007-0963, PMID 16792760, DOI 10.1111/j.1365-2133.2006.07319.x, lire en ligne)
- ↑ I. Jakasa, C. M. de Jongh, M. M. Verberk et J. D. Bos, « Percutaneous penetration of sodium lauryl sulphate is increased in uninvolved skin of patients with atopic dermatitis compared with control subjects », The British Journal of Dermatology, vol. 155, no 1, , p. 104–109 (ISSN 0007-0963, PMID 16792760, DOI 10.1111/j.1365-2133.2006.07319.x, lire en ligne)
- ↑ Gilbert G. G. Donders, « Lower Genital Tract Infections in Diabetic Women », Current Infectious Disease Reports, vol. 4, no 6, , p. 536–539 (ISSN 1523-3847, PMID 12433331, DOI 10.1007/s11908-002-0042-y, lire en ligne)
- ↑ Lynda Wilton, Monika Kollarova, Emma Heeley et Saad Shakir, « Relative risk of vaginal candidiasis after use of antibiotics compared with antidepressants in women: postmarketing surveillance data in England », Drug Safety, vol. 26, no 8, , p. 589–597 (ISSN 0114-5916, PMID 12825971, DOI 10.2165/00002018-200326080-00005, lire en ligne)
- ↑ Janneke H. H. M. van de Wijgert, Marijn C. Verwijs, Abigail Norris Turner et Charles S. Morrison, « Hormonal contraception decreases bacterial vaginosis but oral contraception may increase candidiasis: implications for HIV transmission », AIDS (London, England), vol. 27, no 13, , p. 2141–2153 (ISSN 1473-5571, PMID 23660575, DOI 10.1097/QAD.0b013e32836290b6, lire en ligne)
- ↑ G. A. Bachmann et N. S. Nevadunsky, « Diagnosis and treatment of atrophic vaginitis », American Family Physician, vol. 61, no 10, , p. 3090–3096 (ISSN 0002-838X, PMID 10839558, lire en ligne)
- ↑ David J. Portman, Margery L. S. Gass et Vulvovaginal Atrophy Terminology Consensus Conference Panel, « Genitourinary syndrome of menopause: new terminology for vulvovaginal atrophy from the International Society for the Study of Women's Sexual Health and the North American Menopause Society », Menopause (New York, N.Y.), vol. 21, no 10, , p. 1063–1068 (ISSN 1530-0374, PMID 25160739, DOI 10.1097/GME.0000000000000329, lire en ligne)
- ↑ Hope K. Haefner, Nely Z. Aldrich, Vanessa K. Dalton et Hélène M. Gagné, « The impact of vulvar lichen sclerosus on sexual dysfunction », Journal of Women's Health (2002), vol. 23, no 9, , p. 765–770 (ISSN 1931-843X, PMID 25162790, Central PMCID 4158972, DOI 10.1089/jwh.2014.4805, lire en ligne)
- ↑ Alexander Semaan, Tobias Klein, Mohammad Reza Vahdad et Thomas M. Boemers, « Severe Vaginal Burns in a 5-Year-Old Girl Due to an Alkaline Battery in the Vagina », Journal of Pediatric and Adolescent Gynecology, vol. 28, no 5, , e147–148 (ISSN 1873-4332, PMID 26094908, DOI 10.1016/j.jpag.2014.12.001, lire en ligne)
- ↑ Jill Huppert, Sarah Griffeth, Lesley Breech et Paula Hillard, « Vaginal burn injury due to alkaline batteries », Journal of Pediatric and Adolescent Gynecology, vol. 22, no 5, , e133–136 (ISSN 1873-4332, PMID 19576810, DOI 10.1016/j.jpag.2008.10.009, lire en ligne)
- ↑ Y. C. Choo et D. G. Anderson, « Neoplasms of the vagina following cervical carcinoma », Gynecologic Oncology, vol. 14, no 1, , p. 125–132 (ISSN 0090-8258, PMID 7095583, DOI 10.1016/0090-8258(82)90059-2, lire en ligne)
- ↑ A. L. Herbst, H. Ulfelder et D. C. Poskanzer, « Adenocarcinoma of the vagina. Association of maternal stilbestrol therapy with tumor appearance in young women », The New England Journal of Medicine, vol. 284, no 15, , p. 878–881 (ISSN 0028-4793, PMID 5549830, DOI 10.1056/NEJM197104222841604, lire en ligne)
- ↑ Sophia Yen, Mary-Ann Shafer, Jeanne Moncada et Christopher J. Campbell, « Bacterial vaginosis in sexually experienced and non-sexually experienced young women entering the military », Obstetrics and Gynecology, vol. 102, no 5 Pt 1, , p. 927–933 (ISSN 0029-7844, PMID 14672465, DOI 10.1016/s0029-7844(03)00858-5, lire en ligne)
- ↑ « Cervicite - Gynécologie et obstétrique », sur Édition professionnelle du Manuel MSD (consulté le 20 mai 2022)
- ↑ « Lichen scléro-atrophique extra-génital: à propos d’un cas », sur Natinal library of medicine, (PMID 28292152, Central PMCID PMC5326049, DOI 10.11604/pamj.2016.25.190.10509, consulté en 03 fervier 2024)
- ↑ « La gonorrhée », sur https://www.catie.ca/, Miller D, (consulté en 03fevrier 2024)
- ↑ (en) Sandra Walker , Clare Bellhouse , Christopher K. Fairley ,Jade E. Bilardi , Eric PF Chow, « Pharyngeal Gonorrhoea: The Willingness of Australian Men Who Have Sex with Men to Change Current Sexual Practices to Reduce Their Risk of Transmission—A Qualitative Study », sur National library of medicine, 12novembre2016 (PMID 27992427, Central PMCID PMC5167548, consulté en 02 fevrier2024)
- ↑ 34,0 34,1 et 34,2 Maxime Ouellet, Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC, , 325 p. (lire en ligne)
- ↑ F. Gary Cunningham, Williams obstetrics, (ISBN 978-0-07-179893-8, 0-07-179893-5 et 978-0-07-179894-5, OCLC 871619675, lire en ligne)
- ↑ « Leucorrhée - Autres causes de leucorrhée pathologiques », sur Figaro Santé (consulté le 5 mai 2022)
- ↑ (en) « Office laboratory diagnosis of vaginitis. Clinician-performed tests compared with a rapid nucleic acid hybridization test », sur National library of medicine (PMID 7500067, consulté le 8 janvier 2024)
- ↑ Deborah Money et Marc Steben 2, « No. 207-Genital Herpes: Gynaecological Aspects », sur National library of medecine, (PMID 28625289, DOI 10.1016/j.jogc.2017.04.015, consulté en 03fervier2024)
- ↑ (en) B Clyne et D A Jerrard, « Syphilis testing », sur National library of medicine, 18avril2000 (PMID 10729677, DOI 10.1016/s0736-4679(99)00230-9, consulté en 03fevrier 2024)
- ↑ (en) Linn Woelber, Prof. Dr. med,Katharina Prieske, Dr. med, Werner Mendling, Prof. Dr. med., Barbara Schmalfeldt, Prof. Dr. med.,1 Hans-Jürgen Tietz, Prof. Dr. med,and Anna Jaeger, Dr. med., « Vulvar Pruritus—Causes, Diagnosis and Therapeutic Approach », sur National library of medicine, (PMID PMC7081372, DOI 10.3238/arztebl.2020.0126, consulté le 3 février 2024)
- ↑ « Initier des mesures diagnostiques et un traitement pharmacologique chez une femme présentant des pertes vaginales inhabituelles », sur INESSS, (consulté en 03fevier2024)
- ↑ Agence de la santé publique du Canada, « Guide sur l’Herpès génital: Traitement et suivi », sur www.canada.ca, (consulté le 15 mars 2024)
