« Arrêt cardiaque » : différence entre les versions
mAucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 77 : | Ligne 77 : | ||
* {{Diagnostic différentiel | nom = Intoxication}} | * {{Diagnostic différentiel | nom = Intoxication}} | ||
== | == Traitement == | ||
{{Section ontologique | classe = Maladie | nom = Traitement}}Le traitement d'un patient en arrêt cardiaque suit plusieurs étapes différentes. Les seules interventions permettant renverser l'arrêt cardiaque sont la réanimation cardio respiratoire (RCR) précoce et la défibrillation précoce. | {{Section ontologique | classe = Maladie | nom = Traitement}}Le traitement d'un patient en arrêt cardiaque suit plusieurs étapes différentes. Les seules interventions permettant renverser l'arrêt cardiaque sont la réanimation cardio respiratoire (RCR) précoce et la défibrillation précoce. | ||
Version du 29 novembre 2020 à 19:59
| Maladie | |
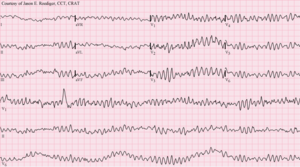 Fibrillation ventriculaire à l'ECG | |
| Caractéristiques | |
|---|---|
| Signes | Absence de pouls, Apnée, Altération de l'état de conscience , Absence de TA, Respiration agonique |
| Symptômes |
Douleur thoracique , Amnésie rétrograde, Asymptomatique |
| Diagnostic différentiel |
Convulsion, Syncope (symptôme), Hypothermie, Intoxication (approche clinique) |
| Informations | |
| Autres noms | Asystolie |
| Wikidata ID | Q202837 |
| Spécialité | Cardiologie |
|
| |
Arrêt cardiaque (13)
L'arrêt cardiaque est la perte soudaine de circulation sanguine en raison de l'incapacité du coeur à pomper le sang de manière efficace[1]. Sans intervention rapide, cette condition entraine la mort cardiaque subite.
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Un pic initial de mort cardiaque subite survient de la naissance à 6 mois, du syndrome de mort subite du nourrisson. L'incidence est généralement très faible par la suite jusqu'à atteindre un deuxième pic entre 45 et 75 ans.
L'incidence des décès cardiaques est plus faible chez les jeunes femmes que chez les hommes.[2]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
La majorité des arrêts cardiaques sont dus à une maladie cardiaque structurelle sous-jacente, la principale étant la coronaropathie ischémique. Aux États-Unis, jusqu'à 70 % de tous les décès cardiaques subits y sont dus [1][3]. Les autres anomalies cardiaques structurelles comprennent l'insuffisance cardiaque congestive, l'hypertrophie ventriculaire gauche, les anomalies congénitales des artères coronaires, la dysplasie ventriculaire droite arythmogène, la cardiomyopathie obstructive hypertrophique et la tamponnade cardiaque.
Les causes cardiaques non structurales d'arrêt cardiaque sont la myocardite et les arythmies tel que le syndrome de Brugada, le syndrome de Wolf-Parkinson-White et le syndrome du long QT congénital.
De nombreuses causes non cardiaques peuvent être à l'origine d'arrêt cardiaque dont: l'hémorragie intracrânienne, l'embolie pulmonaire, le pneumothorax, l'arrêt respiratoire, les ingestions toxiques comme la surdose médicamenteuse, les anomalies électrolytiques, l'hypothermie, le choc septique ou les traumatismes.
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
La principale cause d'arrêt cardiaque et de mort cardiaque subite est la coronaropathie occlusive ischémique.[4] Bien que le risque de cardiopathie occlusive soit plus faible chez les femmes, les facteurs de risque suivants sont des facteurs prédisposants de mort cardiaque, comme chez les hommes[2][3]:
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Chez de nombreux patients, des symptômes précurseurs peuvent précéder un arrêt cardiaque. Cependant, souvent, ces symptômes ne sont pas reconnus ou ignorés par l'individu.[5] De nombreux patients qui survivent à un arrêt cardiaque souffrent d'amnésie, ce qui les empêchent de se souvenir des symptômes avant l'événement. Les données obtenues de ceux qui n'ont pas eu d'amnésie, de membres de la famille ou des témoins de l'événement montrent que le symptôme le plus courant est la douleur thoracique. [5] De manière appropriée, cela reflète les présentations les plus courantes de l'ischémie coronarienne aiguë.[3]
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
L'examen physique d'un individu en arrêt cardiaque doit se faire rapidement et suit l'ABC. Une évaluation rapide de la tête aux pieds aidera à guider le traitement. À l'examen on retrouve:
- Aucune réponse à l'appel ou à la stimulation
- Aucun pouls
- Aucun effort respiratoire
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Face à un patient en arrêt cardiaque, peu ou pas de tests sanguins ni d'imagerie sont nécessaires. Si l'on peut obtenir des test rapides sur place, un taux de potassium et un glucose peuvent être bénéfique afin d'initier un traitement rapide. L'échographie au chevet à la recherche d'une activité cardiaque peut être bénéfique si elle n'interfère pas avec les efforts de réanimation[6][3].
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Le diagnostic de l'arrêt cardiaque est un diagnostic clinique.
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Le diagnostic différentiel de l'arrêt cardiaque est limité et comprend[3]:
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Le traitement d'un patient en arrêt cardiaque suit plusieurs étapes différentes. Les seules interventions permettant renverser l'arrêt cardiaque sont la réanimation cardio respiratoire (RCR) précoce et la défibrillation précoce.
La première étape est l'identification de l'arrêt cardiaque et les soins immédiats en réanimation (SIR). Si un défibrillateur public est disponible, il doit être utilisé si nécessaire.
Ensuite, les soins avancés en réanimation cardiovasculaire (SARC) sont utilisés, dont l'administration intraveineuse ou intra-osseuse de médicaments. S'il y a retour de la circulation spontanée (ROSC), les soins post-réanimation s'ensuivent ainsi qu'une prise en charge à long terme ultérieure.[3]
1. Identification de l'arrêt cardiaque
L'identification d'une victime d'arrêt cardiaque consiste à vérifier qu'un patient ne répond pas, n'a pas de pouls centraux et ne respire pas normalement. Une fois la victime identifiée, la RCR immédiate et l'activation du système d'intervention d'urgence sont prioritaires. Plus récemment, l'accès au défibrillateur électrique automatisé (DEA) s'ajoute aux soins prioritaires.[3]
Le traitement de l'arrêt cardiaque dépend du champ de pratique de l'intervenant.[3]Pour un secouriste non professionnel, le traitement comprend la RCR et l'utilisation du DEA si disponible.[7][8] Si la victime a subi un épisode de noyade, on peut d'abord tenter deux insufflations, car la cause de l'arrêt cardiaque est probablement due à un arrêt respiratoire primaire. S'il n'y a pas de réponse aux insufflations, la RCR doit être initiée. Il faut continuer la RCR jusqu'à l'arrivée des ambulanciers et paramédicaux.
2. Soins immédiats en réanimation[3]
Pour les secouristes certifiés aux SIR, le traitement comprend le traitement ci-dessus, avec l'ajout de ventilation pendant la RCR active. Les directives actuelles recommandent 2 respirations pour 30 compressions (30: 2) .[7] Les prestataires peuvent également manipuler les voies respiratoires pour favoriser la perméabilité des voies respiratoires, permettant ainsi une ventilation adéquate. Ces manœuvres comprennent l'inclinaison de la tête, le relevage du menton [9] et la poussée de la mâchoire[10]. Les adjuvants des voies respiratoires orales, y compris les voies respiratoires pharyngées orales (OPA) et les voies respiratoires nasopharyngées (NPA), doivent également être utilisés pour favoriser la ventilation.
3. Soins avancés en réanimation cardiovasculaire[3]
Les prestataires peuvent utiliser le traitement BLS avec l'ajout de médicaments et de voies aériennes avancées, y compris des dispositifs supraglottiques (King LT, Igel) et une intubation endotrachéale. Les médicaments utilisés dans l'arrêt cardiaque comprennent l'épinéphrine et l'amiodarone. Les prestataires de soins avancés (SLA) ont l'avantage supplémentaire de l'interprétation du rythme cardiaque, permettant une défibrillation plus rapide si cela est indiqué. Advanced Cardiac Life Support (ACLS) peut enseigner aux prestataires les algorithmes utilisés pour réanimer un patient en arrêt cardiaque.[3]
Médecin[3]
Les prestataires peuvent utiliser le traitement de la SLA et progresser vers un large champ de pratique dépendant de l'étiologie médicale par rapport à l'étiologie traumatique. [3]
Médical[3]
Les patients en arrêt cardiaque médical sont traités avec la SLA comme indiqué ci-dessus. Ces patients peuvent également être placés sous oxygénation extracorporelle par membrane (ECMO) .[11] Ceci permet l'oxygénation de l'apport sanguin de la victime jusqu'au rétablissement de la fonction cardiaque. [3]
Trauma[3]
Les patients traumatisés peuvent être classés entre contondants (accident de véhicule à moteur) et pénétrants (blessure par balle). Les arrestations traumatiques contondantes sont généralement secondaires à une blessure de gros vaisseau. Les patients succombent généralement à leurs blessures immédiatement après l'événement. La plupart des patients arrêtés pour traumatisme contondant sont jugés futiles à l'arrivée des premiers intervenants. Les victimes de traumatismes pénétrants ont plus tendance à survivre que les arrestations traumatiques contondantes.[12] Les patients traumatisés pénétrants sont généralement traités avec des décompressions bilatérales à l'aiguille. Si ROSC n'est pas obtenu et si dans un laps de temps non futile, les patients peuvent subir une thoracotomie de réanimation. Cela permettra une visualisation directe et, si nécessaire, une intervention du cœur, des poumons et des gros vaisseaux. ballonnet dans l'aorte pour contrôler l'hémorragie, similaire au clampage croisé de l'aorte, qui est une technique manuelle pour contrôler l'hémorragie lors d'une thoracotomie réanimée.[3]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Si le ROSC est obtenu, la détermination de fournir une gestion ciblée de la température sera prise. Les candidats à une gestion ciblée de la température comprennent ceux qui ont une étiologie médicale, qui ne répondent pas et qui sont stables. Il a été démontré qu'une gestion ciblée de la température améliore la mortalité et les résultats neurologiques chez les patients qui ont survécu à un arrêt cardiaque. [13][3]
Une fois stabilisé de leur événement cardiaque, l'état respiratoire du patient est évalué. Si le patient ne peut pas être extubé avec succès, une trachéotomie peut être placée pour maintenir une voie aérienne perméable. Pour obtenir de la nutrition, une sonde de gastrostomie endoscopique percutanée (PEG) est généralement placée.[3]
Les patients qui nécessitent une trachéotomie et la mise en place d'un tube PEG auront généralement un temps de récupération prolongé. Ces personnes sont placées dans des établissements de soins actifs de longue durée (LTAC) pour des soins et une réadaptation. Les patients qui ont été extubés avec succès subiront toujours une récupération prolongée; cependant, ils sont généralement plus fonctionnels. [3]
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
De nombreuses complications peuvent survenir lors d'un arrêt cardiaque. Bien qu'elle ne soit pas courante, la complication la plus néfaste pour un patient dont le rythme est choquable est l'échec du DAE. D'autres complications incluent l'incapacité d'obtenir un accès IV / IO. Après ROSC, le fait de ne pas sécuriser et / ou maintenir un appareil respiratoire définitif pourrait entraîner un arrêt cardiaque secondaire. Lors d'une étiologie traumatique, une malposition de la thoracotomie à l'aiguille ou de la péricardiocentèse entraînera également des complications.
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Les facteurs dont il a été prouvé qu'ils améliorent la survie comprennent un arrêt cardiaque assisté avec RCR immédiate et l'utilisation de la défibrillation lorsque cela est indiqué. [14] Les patients jeunes et en bonne santé sont plus susceptibles d'obtenir un ROSC que les personnes âgées et celles qui ont plus de comorbidités. Ceux qui sont victimes d'un traumatisme pénétrant ont une chance de survie plus élevée qu'un arrêt traumatique brutal. Les études n'ont pas montré de bénéfice prouvé pour le niveau de soins SLA en cas d'arrêt cardiaque, y compris l'intubation endotrachéale et l'administration de médicaments intraveineux (IV).
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
La plupart des arrêts cardiaques surviennent en dehors de l'hôpital. Étant donné que la RCP immédiate et l'utilisation du DEA sont les 2 principales interventions qui aident à améliorer les résultats des patients, [15][16] on peut voir pourquoi la formation de profanes possédant des compétences adéquates en RCR peut sauver des vies. Malgré la formation, il y a toujours une hésitation à initier la RCR par un secouriste non professionnel. Le patient peut également être inaccessible ou inamovible par le secouriste profane, ce qui entrave une performance optimale.[3]
Concepts clés
Dans l'espoir de retarder potentiellement l'arrêt cardiaque au sein de la population générale, on peut subir une stratification des risques pour identifier ceux qui pourraient bénéficier de certaines interventions, y compris un test d'effort et un ECG de dépistage.
Les cliniciens doivent informer le patient des bienfaits de l'exercice quotidien, [17] une alimentation saine, un traitement efficace de l'hypercholestérolémie, un traitement efficace de l'hypertension, un traitement efficace du diabète et un sevrage tabagique [18] ajustement des médicaments spécifiques aux médicaments, y compris l'ajout de bêtabloquants et d'inhibiteurs de l'enzyme de conversion de l'angiotensine. Certains patients peuvent également bénéficier de l'implantation de la DCI.[3]
Consultations
Si un arrêt cardiaque est dû à une étiologie traumatique, la chirurgie traumatologique est généralement consultée pour aider à la réanimation, y compris la thoracotomie de réanimation. Si le ROSC est obtenu après un arrêt cardiaque médical, le médecin de l'urgence fera appel à l'équipe de soins intensifs pour prendre en charge le patient. Si l'arrêt cardiaque médical est considéré comme secondaire à une étiologie cardiaque primaire, la cardiologie doit être consultée pour voir quelle intervention est appropriée.[3]
Références
- Cette page a été modifiée ou créée le 2020/11/04 à partir de Cardiac Arrest (StatPearls / Cardiac Arrest (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30521287 (livre).
- ↑ 1,0 et 1,1 Centers for Disease Control and Prevention (CDC), « State-specific mortality from sudden cardiac death--United States, 1999 », MMWR. Morbidity and mortality weekly report, vol. 51, no 6, , p. 123–126 (ISSN 0149-2195, PMID 11898927, lire en ligne)
- ↑ 2,0 et 2,1 W. B. Kannel, P. W. Wilson, R. B. D'Agostino et J. Cobb, « Sudden coronary death in women », American Heart Journal, vol. 136, no 2, , p. 205–212 (ISSN 0002-8703, PMID 9704680, DOI 10.1053/hj.1998.v136.90226, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 et 3,22 Kevin Patel et John E. Hipskind, StatPearls, StatPearls Publishing, (PMID 30521287, lire en ligne)
- ↑ W. B. Kannel, J. T. Doyle, P. M. McNamara et P. Quickenton, « Precursors of sudden coronary death. Factors related to the incidence of sudden death », Circulation, vol. 51, no 4, , p. 606–613 (ISSN 0009-7322, PMID 123182, DOI 10.1161/01.cir.51.4.606, lire en ligne)
- ↑ 5,0 et 5,1 Eloi Marijon, Audrey Uy-Evanado, Florence Dumas et Nicole Karam, « Warning Symptoms Are Associated With Survival From Sudden Cardiac Arrest », Annals of Internal Medicine, vol. 164, no 1, , p. 23–29 (ISSN 1539-3704, PMID 26720493, Central PMCID 5624713, DOI 10.7326/M14-2342, lire en ligne)
- ↑ Romolo Gaspari, Anthony Weekes, Srikar Adhikari et Vicki E. Noble, « Emergency department point-of-care ultrasound in out-of-hospital and in-ED cardiac arrest », Resuscitation, vol. 109, , p. 33–39 (ISSN 1873-1570, PMID 27693280, DOI 10.1016/j.resuscitation.2016.09.018, lire en ligne)
- ↑ 7,0 et 7,1 Monica E. Kleinman, Erin E. Brennan, Zachary D. Goldberger et Robert A. Swor, « Part 5: Adult Basic Life Support and Cardiopulmonary Resuscitation Quality: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care », Circulation, vol. 132, no 18 Suppl 2, , S414–435 (ISSN 1524-4539, PMID 26472993, DOI 10.1161/CIR.0000000000000259, lire en ligne)
- ↑ Theresa M. Olasveengen, Allan R. de Caen, Mary E. Mancini et Ian K. Maconochie, « 2017 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations Summary », Resuscitation, vol. 121, , p. 201–214 (ISSN 1873-1570, PMID 29128145, DOI 10.1016/j.resuscitation.2017.10.021, lire en ligne)
- ↑ C. W. Guildner, « Resuscitation--opening the airway. A comparative study of techniques for opening an airway obstructed by the tongue », JACEP, vol. 5, no 8, , p. 588–590 (ISSN 0361-1124, PMID 1018384, DOI 10.1016/s0361-1124(76)80217-1, lire en ligne)
- ↑ Lokman Uzun, Mehmet Birol Ugur, Hanife Altunkaya et Yetkin Ozer, « Effectiveness of the jaw-thrust maneuver in opening the airway: a flexible fiberoptic endoscopic study », ORL; journal for oto-rhino-laryngology and its related specialties, vol. 67, no 1, , p. 39–44 (ISSN 0301-1569, PMID 15753621, DOI 10.1159/000084304, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10433529
- ↑ Mark J. Seamon, Elliott R. Haut, Kyle Van Arendonk et Ronald R. Barbosa, « An evidence-based approach to patient selection for emergency department thoracotomy: A practice management guideline from the Eastern Association for the Surgery of Trauma », The Journal of Trauma and Acute Care Surgery, vol. 79, no 1, , p. 159–173 (ISSN 2163-0763, PMID 26091330, DOI 10.1097/TA.0000000000000648, lire en ligne)
- ↑ Aldo L. Schenone, Aaron Cohen, Gabriel Patarroyo et Logan Harper, « Therapeutic hypothermia after cardiac arrest: A systematic review/meta-analysis exploring the impact of expanded criteria and targeted temperature », Resuscitation, vol. 108, , p. 102–110 (ISSN 1873-1570, PMID 27521472, DOI 10.1016/j.resuscitation.2016.07.238, lire en ligne)
- ↑ J. J. de Vreede-Swagemakers, A. P. Gorgels, W. I. Dubois-Arbouw et J. Dalstra, « Circumstances and causes of out-of-hospital cardiac arrest in sudden death survivors », Heart (British Cardiac Society), vol. 79, no 4, , p. 356–361 (ISSN 1355-6037, PMID 9616342, Central PMCID 1728666, DOI 10.1136/hrt.79.4.356, lire en ligne)
- ↑ Robert A. Berg, Robin Hemphill, Benjamin S. Abella et Tom P. Aufderheide, « Part 5: adult basic life support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care », Circulation, vol. 122, no 18 Suppl 3, , S685–705 (ISSN 1524-4539, PMID 20956221, DOI 10.1161/CIRCULATIONAHA.110.970939, lire en ligne)
- ↑ Lei Zhan, Li J. Yang, Yu Huang et Qing He, « Continuous chest compression versus interrupted chest compression for cardiopulmonary resuscitation of non-asphyxial out-of-hospital cardiac arrest », The Cochrane Database of Systematic Reviews, vol. 3, , CD010134 (ISSN 1469-493X, PMID 28349529, Central PMCID 6464160, DOI 10.1002/14651858.CD010134.pub2, lire en ligne)
- ↑ D. S. Siscovick, N. S. Weiss, A. P. Hallstrom et T. S. Inui, « Physical activity and primary cardiac arrest », JAMA, vol. 248, no 23, , p. 3113–3117 (ISSN 0098-7484, PMID 7143686, lire en ligne)
- ↑ Roopinder K. Sandhu, Monik C. Jimenez, Stephanie E. Chiuve et Kathryn C. Fitzgerald, « Smoking, smoking cessation, and risk of sudden cardiac death in women », Circulation. Arrhythmia and Electrophysiology, vol. 5, no 6, , p. 1091–1097 (ISSN 1941-3084, PMID 23233741, Central PMCID 4025959, DOI 10.1161/CIRCEP.112.975219, lire en ligne)
