« Utilisateur:Isabelle Thibault/Brouillons/Toux aiguë (approche clinique) » : différence entre les versions
m (Antoine Mercier-Linteau a déplacé la page Utilisateur:Jean-François Echelard/Brouillons/Toux vers Utilisateur:Nuevarens Mervil/Brouillons/Toux (approche clinique) : Cet utilisateur va se charger du sujet) |
m (→Étiologies) |
||
| Ligne 21 : | Ligne 21 : | ||
== Épidémiologie == | == Épidémiologie == | ||
{{Section ontologique|classe=Situation clinique|nom=Épidémiologie}} | {{Section ontologique|classe=Situation clinique|nom=Épidémiologie}} | ||
''( '''à paraphraser par Nuevarens)''' Le symptôme de la toux, responsable d'environ 30 millions de visites de cliniciens par an aux États-Unis, est l'un des symptômes les plus courants pour lesquels des soins ambulatoires sont recherchés. Dans une pratique pulmonaire ambulatoire, l'évaluation et la gestion de la toux persistante peuvent représenter jusqu'à 40 pour cent du volume de la pratique.<ref>{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/evaluation-of-subacute-and-chronic-cough-in-adults?search=la%20toux&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1|site=www.uptodate.com|consulté le=2021-03-06}}</ref>'' | |||
La prévalence de certaines étiologies de toux est plus élevée chez les patients qui sont traités par dialyse péritonéale à long terme. C’est le cas de l’œdème pulmonaire, du reflux gastro-œsophagien (RGO), d’infections, de la prise d’inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA) et de la prise de bêta-bloqueurs. (Société canadienne de thoracologie, recommandation de grade E/A)<ref name=":0" /> | La prévalence de certaines étiologies de toux est plus élevée chez les patients qui sont traités par dialyse péritonéale à long terme. C’est le cas de l’œdème pulmonaire, du reflux gastro-œsophagien (RGO), d’infections, de la prise d’inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA) et de la prise de bêta-bloqueurs. (Société canadienne de thoracologie, recommandation de grade E/A)<ref name=":0" /> | ||
| Ligne 26 : | Ligne 28 : | ||
Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (Société canadienne de thoracologie, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)<ref name=":0" /> | Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (Société canadienne de thoracologie, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)<ref name=":0" /> | ||
== Étiologies == | == Étiologies<ref>{{Citation d'un lien web|titre=StackPath|url=https://mcc.ca/fr/objectifs/expert/key/18/|site=mcc.ca|consulté le=2021-03-06}}</ref> == | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+ | ||
| Ligne 34 : | Ligne 36 : | ||
|- | |- | ||
| | | | ||
* {{Étiologie|nom=Asthme}} | * {{Étiologie|nom=Asthme}}liste non exhaustive | ||
*# Toux chronique (qui dure 3 semaines ou plus) | |||
*## Voies aériennes supérieures | |||
*## Problème pulmonaire | |||
*## Problème gastro-intestinal (p. ex. reflux gastro-osophagien) | |||
*## Problème gastro-intestinal (p. ex. reflux gastro-sophagien) | |||
*## Problème cardiaque | |||
*## Autres causes (p. ex. médicaments, exposition professionnelle) | |||
*## | |||
* Écoulement post-nasal (ÉPN) ou {{Étiologie|nom=Syndrome de toux originant des voies aériennes supérieures}} (STOVAS).<ref group="note">En anglais, ''post-nasal drip'' (''PND'') ou ''upper airway cough syndrome'' (''UACS'').</ref><ref group="note">Le terme "syndrome de toux originant des voies aériennes supérieures" (STOVAS) est préférable au terme "écoulement post-nasal" lorsque la toux est associée à une condition des voies aériennes supérieures, car il n'est pas clair si le mécanisme de la toux est l'écoulement post-nasal, une irritation directe ou une inflammation des récepteurs associés à la toux. (Société canadienne de thoracologie)</ref> | * Écoulement post-nasal (ÉPN) ou {{Étiologie|nom=Syndrome de toux originant des voies aériennes supérieures}} (STOVAS).<ref group="note">En anglais, ''post-nasal drip'' (''PND'') ou ''upper airway cough syndrome'' (''UACS'').</ref><ref group="note">Le terme "syndrome de toux originant des voies aériennes supérieures" (STOVAS) est préférable au terme "écoulement post-nasal" lorsque la toux est associée à une condition des voies aériennes supérieures, car il n'est pas clair si le mécanisme de la toux est l'écoulement post-nasal, une irritation directe ou une inflammation des récepteurs associés à la toux. (Société canadienne de thoracologie)</ref> | ||
* {{Étiologie|nom=Reflux gastro-œsophagien}} (RGO).<ref group="note">En anglais, ''gastroesophageal reflux disease'' (''GERD'').</ref> | * {{Étiologie|nom=Reflux gastro-œsophagien}} (RGO).<ref group="note">En anglais, ''gastroesophageal reflux disease'' (''GERD'').</ref> | ||
| Ligne 47 : | Ligne 57 : | ||
* {{Étiologie|nom=Fibrose kystique}} | * {{Étiologie|nom=Fibrose kystique}} | ||
| | | | ||
* Toux aiguë | |||
*# Infections | |||
*# Substances irritantes | |||
*# Autres causes (p. ex. problème cardiaque) | |||
* | |||
* {{Étiologie|nom=Exacerbation aiguë de maladie pulmonaire obstructive chronique}} : L'EAMPOC peut être une cause de toux aiguë mettant la vie du patient en danger. | * {{Étiologie|nom=Exacerbation aiguë de maladie pulmonaire obstructive chronique}} : L'EAMPOC peut être une cause de toux aiguë mettant la vie du patient en danger. | ||
* {{Étiologie|nom=Asthme}} : L'exacerbation asthmatique peut être une cause de toux aiguë mettant la vie du patient en danger ou non. | * {{Étiologie|nom=Asthme}} : L'exacerbation asthmatique peut être une cause de toux aiguë mettant la vie du patient en danger ou non. | ||
| Ligne 63 : | Ligne 78 : | ||
== Physiopathologie == | == Physiopathologie == | ||
'''''`A paraphraser par Nuevarens''' Chaque toux se produit par la stimulation d'un arc réflexe complexe. Ceci est initié par l'irritation des récepteurs de la toux qui existent non seulement dans l'épithélium des voies respiratoires supérieures et inférieures, mais également dans le péricarde, l'œsophage, le diaphragme et l'estomac. Les récepteurs chimiques sensibles à l'acide, au froid, à la chaleur, aux composés de type capsaïcine et à d'autres irritants chimiques déclenchent le réflexe de toux via l'activation des canaux ioniques des classes de potentiel de récepteur transitoire vanilloïde de type 1 (TRPV1) et de potentiel de récepteur transitoire ankyrine de type 1 (TRPA1) [ 6-11 ]. (Voir «Contrôle neuronal des voies respiratoires», section sur «Régulation réflexe» .)'' | |||
''Les récepteurs mécaniques de la toux peuvent être stimulés par des déclencheurs tels que le toucher ou le déplacement. Les récepteurs laryngés et trachéobronchiques répondent à la fois aux stimuli mécaniques et chimiques.'' | |||
''Les impulsions des récepteurs de la toux stimulés traversent une voie afférente via le nerf vague vers un «centre de la toux» dans la moelle, qui peut lui-même être sous un certain contrôle par des centres corticaux supérieurs. Les différences liées au sexe dans la sensibilité réflexe de la toux expliquent l'observation selon laquelle les femmes sont plus susceptibles que les hommes de développer une toux chronique [ 1,12-14 ]. Le centre de la toux génère un signal efférent qui descend les nerfs moteurs vagues, phréniques et spinaux jusqu'à la musculature expiratoire pour produire la toux >>'' <ref>{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/evaluation-of-subacute-and-chronic-cough-in-adults?search=la%20toux&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1|site=www.uptodate.com|consulté le=2021-03-06}}</ref> | |||
La toux est une action réflexe du tractus respiratoire ayant pour but de dégager les voies respiratoires supérieures.<ref name=":1" /> La toux involontaire est régulée par des afférences nerveuses vagales. Il y a toutefois un important contrôle cortical pouvant se manifester par l'inhibition de la toux ou par une toux volontaire. Par conséquent, l'effet placébo peut avoir un effet important sur la toux. Pour la même raison, des problématiques psychologiques peuvent causer la toux.<ref name=":0" /> | La toux est une action réflexe du tractus respiratoire ayant pour but de dégager les voies respiratoires supérieures.<ref name=":1" /> La toux involontaire est régulée par des afférences nerveuses vagales. Il y a toutefois un important contrôle cortical pouvant se manifester par l'inhibition de la toux ou par une toux volontaire. Par conséquent, l'effet placébo peut avoir un effet important sur la toux. Pour la même raison, des problématiques psychologiques peuvent causer la toux.<ref name=":0" /> | ||
| Ligne 77 : | Ligne 99 : | ||
Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (SCT, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)<ref name=":0" /> | Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (SCT, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)<ref name=":0" /> | ||
'''''à paraphraser et modifier par Nuevarens''''' | |||
''La toux chronique réfractaire (CRC) est définie comme une toux qui persiste malgré un traitement basé sur des lignes directrices. Elle est observée chez 20 à 46% des patients se présentant dans des cliniques de toux spécialisées et elle a un impact substantiel sur la qualité de vie et l'utilisation des soins de santé. Plusieurs termes ont été utilisés pour décrire cette affection, y compris le terme récemment introduit de syndrome d'hypersensibilité à la toux. Les principaux symptômes comprennent une toux sèche et irritée localisée autour de la région du larynx. Les symptômes ne se limitent pas à la toux et peuvent inclure le globus, la dyspnée et la dysphonie. La toux réfractaire chronique a des facteurs en commun avec les syndromes d'hypersensibilité laryngée et les syndromes de douleur chronique, et ces similitudes aident à faire la lumière sur la physiopathologie de la maladie. Sa physiopathologie est complexe et comprend une sensibilité réflexe de la toux, une sensibilisation centrale, sensibilisation périphérique et mouvement paradoxal des cordes vocales. La toux réfractaire chronique survient souvent après une infection virale. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs.''<ref>{{Citation d'un article|langue=en|prénom1=Peter G.|nom1=Gibson|prénom2=Anne E.|nom2=Vertigan|titre=Management of chronic refractory cough|périodique=BMJ|volume=351|date=2015-12-14|issn=1756-1833|pmid=26666537|doi=10.1136/bmj.h5590|lire en ligne=https://www.bmj.com/content/351/bmj.h5590|consulté le=2021-03-06}}</ref> | |||
=== La toux aiguë === | === La toux aiguë === | ||
| Ligne 93 : | Ligne 119 : | ||
[[Fichier:Algorithme d’approche diagnostique de la toux chronique chez les patients âgés d’au moins 15 ans - JF Echelard selon SCT.png|néant|vignette|800x800px]] | [[Fichier:Algorithme d’approche diagnostique de la toux chronique chez les patients âgés d’au moins 15 ans - JF Echelard selon SCT.png|néant|vignette|800x800px]] | ||
'''Catégories de maladies respiratoires''' <ref>{{Citation d'un ouvrage|prénom1=Patricia A.|nom1=Kritek|prénom2=Bruce D.|nom2=Levy|titre=Harrison's Principles of Internal Medicine|éditeur=McGraw-Hill Education|date=2018|lire en ligne=http://accessmedicine.mhmedical.com/content.aspx?aid=1155975589|consulté le=2021-03-06}}</ref> | |||
{| class="wikitable" | |||
! colspan="1" rowspan="1" |Catégorie | |||
! colspan="1" rowspan="1" |Exemples | |||
|- | |||
| colspan="1" rowspan="1" |Maladie pulmonaire obstructive | |||
| colspan="1" rowspan="1" |Asthme | |||
Maladie pulmonaire obstructive chronique (MPOC) | |||
Bronchectasie | |||
Bronchiolite | |||
|- | |||
| colspan="1" rowspan="1" |Physiopathologie restrictive - maladie parenchymateuse | |||
| colspan="1" rowspan="1" |Fibrose pulmonaire idiopathique (FPI) | |||
Asbestose | |||
Pneumopathie interstitielle desquamative (DIP) | |||
Sarcoïdose | |||
|- | |||
| colspan="1" rowspan="1" |Physiopathologie restrictive - faiblesse neuromusculaire | |||
| colspan="1" rowspan="1" |Sclérose latérale amyotrophique (SLA) | |||
Le syndrome de Guillain Barre | |||
Myasthénie grave | |||
|- | |||
| colspan="1" rowspan="1" |Physiopathologie restrictive - paroi thoracique / maladie pleurale | |||
| colspan="1" rowspan="1" |Cyphoscoliose | |||
Spondylarthrite ankylosante | |||
Épanchements pleuraux chroniques | |||
|- | |||
| colspan="1" rowspan="1" |Maladie vasculaire pulmonaire | |||
| colspan="1" rowspan="1" |Embolie pulmonaire | |||
Hypertension artérielle pulmonaire (HTAP) | |||
Maladie veinoocclusive pulmonaire | |||
Vasculite | |||
|- | |||
| colspan="1" rowspan="1" |Malignité | |||
| colspan="1" rowspan="1" |Carcinome bronchogène (cancer du poumon non à petites cellules et à petites cellules) | |||
Maladie métastatique | |||
|- | |||
| colspan="1" rowspan="1" |Maladies infectieuses | |||
| colspan="1" rowspan="1" |Pneumonie | |||
Bronchite | |||
Trachéite | |||
|} | |||
=== ''à modifier et paraphraser par Nuevarens'' === | |||
=== ''TOUX CHRONIQUE AVEC UNE RADIOGRAPHIE DE LA POITRINE NORMALE'' === | |||
''Il est communément admis que (seul ou en combinaison) l'utilisation d'un inhibiteur de l'ECA; drainage post-nasal; reflux gastro-oesophagien; et l'asthme représentent plus de 90% des cas de toux chronique avec une radiographie thoracique normale ou non contributive. Cependant, l'expérience clinique ne soutient pas cette affirmation, et le strict respect de ce concept décourage la recherche d'explications alternatives tant par les cliniciens que par les chercheurs. Ces dernières années, le concept de «syndrome d'hypersensibilité à la toux» est apparu, mettant l'accent sur le rôle putatif des terminaisons nerveuses sensorielles sensibilisées et des voies neuronales afférentes dans la formation d'une toux chronique réfractaire, semblable à une douleur neuropathique chronique. Il se présente avec une toux sèche ou peu productive et un chatouillement ou une sensibilité dans la gorge, aggravés par la parole, le rire ou l'effort. Elle est plus fréquente chez les femmes que chez les hommes et peut durer des années. Les critères de diagnostic spécifiques font défaut; le diagnostic est suspecté lorsque d'autres étiologies sont exclues par des tests diagnostiques ou des essais thérapeutiques ratés. Il n'est pas certain que la toux quotidienne persistante provoque une réponse inflammatoire et se perpétue ainsi d'elle-même.'' | |||
''La toux induite par les inhibiteurs de l'ECA survient chez 5 à 30% des patients prenant ces agents et n'est pas dose-dépendante. L'ECA métabolise la bradykinine et d'autres tachykinines, telles que la substance P. Le mécanisme de la toux associée aux inhibiteurs de l'ECA peut impliquer une sensibilisation des terminaisons nerveuses sensorielles en raison de l'accumulation de bradykinine. Tout patient souffrant de toux chronique inexpliquée et prenant un inhibiteur de l'ECA doit bénéficier d'une période d'essai sans traitement, quel que soit le moment de l'apparition de la toux par rapport au début du traitement par un inhibiteur de l'ECA. Dans la plupart des cas, une alternative sûre est disponible; les inhibiteurs des récepteurs de l'angiotensine ne provoquent pas de toux. Le fait de ne pas observer une diminution de la toux après 1 mois d'arrêt médicamenteux plaide fortement contre cette étiologie. Le drainage post-nasal de toute étiologie peut provoquer une toux en réponse à la stimulation des récepteurs sensoriels de la voie réflexe de la toux dans l'hypopharynx ou à l'aspiration de sécrétions drainantes dans la trachée. Les indices suggérant cette étiologie comprennent le goutte-à-goutte postnasal, le raclement fréquent de la gorge, les éternuements et la rhinorrhée. Lors de l'examen au spéculum du nez, un excès de sécrétions mucoïdes ou purulentes, une muqueuse nasale enflammée et œdémateuse et / ou des polypes peuvent être observés; en outre, des sécrétions ou un aspect pavé de la muqueuse le long de la paroi pharyngée postérieure peuvent être notés. Malheureusement, il n'existe aucun moyen de quantifier le drainage post-nasal. Dans de nombreux cas, ce diagnostic doit reposer sur des informations subjectives fournies par le patient.'' | |||
''Lier le reflux gastro-œsophagien à la toux chronique pose des défis similaires. On pense que le reflux du contenu gastrique dans l'œsophage inférieur peut déclencher la toux via des voies réflexes initiées dans la muqueuse œsophagienne. Le reflux au niveau du pharynx (reflux laryngopharyngé), avec aspiration conséquente du contenu gastrique, provoque une bronchite chimique et éventuellement une pneumonie qui peut provoquer une toux pendant des jours après, mais c'est une découverte rare chez les personnes souffrant de toux chronique. Des brûlures rétrosternales après les repas ou en décubitus, des éructations fréquentes, un enrouement et des douleurs à la gorge peuvent indiquer un reflux gastro-œsophagien. Néanmoins, le reflux peut également provoquer des symptômes minimes ou inexistants. L'inflammation glottique détectée à la laryngoscopie peut être une manifestation d'un reflux récurrent au niveau de la gorge, mais il s'agit d'une découverte non spécifique. La quantification de la fréquence et du niveau de reflux nécessite une procédure quelque peu invasive pour mesurer le pH œsophagien (soit placement nasopharyngé d'un cathéter avec une sonde de pH dans l'œsophage pendant 24 h ou placement endoscopique d'une capsule de radiotransmetteur dans l'œsophage) et, avec des techniques plus récentes , reflux non acide. L'interprétation précise des résultats des tests qui permet un lien étiologique entre les reflux et la toux reste débattue. Là encore, l'attribution de la cause de la toux au reflux gastro-œsophagien doit être mise en balance avec l'observation selon laquelle de nombreuses personnes présentant un reflux symptomatique ne souffrent pas de toux chronique.'' | |||
''La toux seule en tant que manifestation de l'asthme est courante chez les enfants mais pas chez les adultes. La toux due à l'asthme en l'absence de respiration sifflante, d'essoufflement et d'oppression thoracique est appelée «asthme de type toux». Une histoire suggérant des asthmatiques de type toux: l'apparition de la toux à l'exposition aux déclencheurs typiques de l'asthme et la résolution de la toux à l'arrêt de l'exposition. Des tests objectifs peuvent établir le diagnostic d'asthme (obstruction des voies respiratoires à la spirométrie qui varie dans le temps ou s'inverse en réponse à un bronchodilatateur) ou l'exclure avec certitude (une réponse négative à une provocation bronchopovocatoire - par exemple, avec de la méthacholine). Chez un patient capable de prendre des mesures fiables, la surveillance du débit de pointe expiratoire à domicile peut être une méthode rentable pour soutenir ou écarter un diagnostic d'asthme.'' | |||
''La bronchite chronique à éosinophiles provoque une toux chronique avec une radiographie thoracique normale. Cette condition est caractérisée par une éosinophilie des expectorations de plus de 3% sans obstruction des voies respiratoires ni hyperréactivité bronchique et est traitée avec succès avec des glucocorticoïdes inhalés.'' | |||
''Le traitement de la toux chronique chez un patient avec une radiographie thoracique normale est souvent empirique et cible la ou les causes les plus probables de la toux, telles que déterminées par les antécédents, l'examen physique et éventuellement les tests de la fonction pulmonaire. Le traitement du drainage postnasal dépend de l'étiologie présumée (infection, allergie ou rhinite vasomotrice) et peut inclure des antihistaminiques systémiques; décongestionnants; les antibiotiques; irrigation nasale saline; et des pulvérisations de pompe nasale contenant des glucocorticoïdes, des antihistaminiques ou des anticholinergiques. Les antiacides, les antagonistes des récepteurs de l'histamine de type 2 (H2) et les inhibiteurs de la pompe à protons sont utilisés pour neutraliser ou diminuer la production d'acide gastrique dans le reflux gastro-œsophagien; Les changements alimentaires, l'élévation de la tête et du torse pendant le sommeil et les médicaments pour améliorer la vidange gastrique sont des mesures thérapeutiques supplémentaires.'' | |||
''Les patients qui ne répondent pas au traitement ciblant les causes courantes de toux chronique ou qui ont eu ces causes exclues par des tests diagnostiques appropriés doivent subir un scanner thoracique. Les maladies provoquant une toux qui peuvent manquer à la radiographie pulmonaire comprennent les tumeurs, la maladie pulmonaire interstitielle précoce, la bronchectasie et l'infection pulmonaire mycobactérienne atypique. En revanche, les patients atteints de toux chronique qui présentent des résultats normaux à l'examen thoracique, aux tests de la fonction pulmonaire, à l'évaluation de l'oxygénation et au scanner thoracique peuvent être rassurés quant à l'absence de pathologie pulmonaire grave.''<ref>{{Citation d'un ouvrage|prénom1=Christopher H.|nom1=Fanta|titre=Harrison's Principles of Internal Medicine|éditeur=McGraw-Hill Education|date=2018|lire en ligne=http://accessmedicine.mhmedical.com/content.aspx?aid=1155942996|consulté le=2021-03-06}}</ref> | |||
=== Questionnaire === | === Questionnaire === | ||
| Ligne 107 : | Ligne 209 : | ||
*** Ceci est notamment le cas chez les enfants.<ref name=":0" /> | *** Ceci est notamment le cas chez les enfants.<ref name=":0" /> | ||
** Médicaments | ** Médicaments | ||
***La prise de | ***La prise de bêtabloqueurs chez les patients asthmatiques peut causer une exacerbation de cette pathologie.<ref name=":0" /> | ||
***Prise d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA).<ref name=":0" /> | ***Prise d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA).<ref name=":0" /> | ||
* Décubitus dorsal | * Décubitus dorsal | ||
| Ligne 132 : | Ligne 234 : | ||
* Antécédents médicaux personnels | * Antécédents médicaux personnels | ||
** Asthme | ** Asthme | ||
*** La prise de | *** La prise de bêtabloqueurs chez les patients asthmatiques peut causer une exacerbation de cette pathologie.<ref name=":0" /> | ||
** Insuffisance cardiaque | ** Insuffisance cardiaque | ||
*** | *** | ||
| Ligne 159 : | Ligne 261 : | ||
** Prise de médication causant une immunosuppression | ** Prise de médication causant une immunosuppression | ||
*** | *** | ||
** Prise de | ** Prise de corticostéroïdes inhalés | ||
*** | *** | ||
** Prise d'agonistes bêta-adrénergiques | ** Prise d'agonistes bêta-adrénergiques | ||
*** | *** | ||
** Prise de | ** Prise de bêtabloqueurs | ||
*** La prise de | *** La prise de bêtabloqueurs chez les patients asthmatiques peut causer une exacerbation de cette pathologie.<ref name=":0" /> | ||
** | ** | ||
** | ** | ||
| Ligne 190 : | Ligne 292 : | ||
* {{Investigation|nom=Investigation 1|indication=Indication}} | * {{Investigation|nom=Investigation 1|indication=Indication}} | ||
* | |||
''La séquence des études est dictée par le diagnostic différentiel du clinicien, tel que déterminé par les antécédents et l'examen physique. Les symptômes respiratoires aigus sont souvent évalués avec plusieurs tests effectués en même temps afin de diagnostiquer rapidement toute maladie potentiellement mortelle (par exemple, embolie pulmonaire ou pneumonie multilobaire). En revanche, la dyspnée et la toux chroniques peuvent être évaluées de manière plus prolongée et par étapes.'' | |||
=== ''Test de la fonction pulmonaire'' === | |||
''Le test initial de la fonction pulmonaire obtenu est la spirométrie (voir aussi Chap. 280 ). Cette étude est un test dépendant de l'effort utilisé pour évaluer la physiopathologie obstructive telle qu'elle est observée dans l'asthme, la MPOC et la bronchectasie. Un volume expiratoire forcé diminué en 1 s (FEV 1 ) / capacité vitale forcée (CVF) (souvent défini comme <70%) est un diagnostic d'obstruction. En plus de mesurer FEV 1 et FVC, le clinicien doit examiner la boucle débit-volume ( ce qui est moins dépendante de l' effort). Un plateau des courbes inspiratoire et expiratoire suggère une obstruction des grandes voies aériennes dans les emplacements extrathoracique et intrathoracique, respectivement.'' | |||
''La spirométrie avec des diminutions symétriques du FEV 1 et de la FVC justifie des tests supplémentaires, y compris la mesure des volumes pulmonaires et de la capacité de diffusion du poumon pour le monoxyde de carbone (D <small>L</small> CO ). Une capacité pulmonaire totale <80% de la valeur prédite du patient définit une pathophysiologie restrictive. La restriction peut résulter d'une maladie parenchymateuse, d'une faiblesse neuromusculaire ou d'une maladie de la paroi thoracique ou pleurale (tableau 278-1) . Une restriction avec un échange gazeux altéré, comme indiqué par une diminution du D <small>L</small> CO , suggère une maladie pulmonaire parenchymateuse. Des tests supplémentaires, tels que des mesures des pressions inspiratoires et expiratoires maximales, peuvent aider à diagnostiquer une faiblesse neuromusculaire. Spirométrie normale, volumes pulmonaires normaux et faible D <small>L</small>Le CO devrait inciter à une évaluation plus approfondie de la maladie vasculaire pulmonaire.'' | |||
''Le test des gaz du sang artériel est souvent utile pour évaluer les maladies respiratoires. L'hypoxémie, bien qu'habituellement apparente avec l'oxymétrie de pouls, peut être évaluée davantage avec la mesure de la PO 2 artérielle et le calcul d'une différence de tension artérielle en oxygène gazeux et artériel ([A – a] DO 2 ). Les patients atteints de maladies qui provoquent une discordance ventilation-perfusion ou une physiologie de shunt ont une augmentation de la (A – a) DO 2 au repos. Le test des gaz du sang artériel permet également de mesurer la PCO 2 artérielle . L'hypercarbie peut accompagner des troubles de la ventilation, comme on le voit dans une obstruction sévère des voies respiratoires (par exemple, BPCO) ou une physiologie restrictive progressive.'' | |||
=== ''Imagerie thoracique'' === | |||
''La plupart des patients atteints d'une maladie du système respiratoire subissent une imagerie thoracique dans le cadre de l'évaluation initiale (voir Chap. A12 ). Les cliniciens doivent généralement commencer par une échographie thoracique ou une radiographie thoracique simple, de préférence des films postéro-antérieur et latéral. L'échographie est souvent facilement disponible et peut aider à diagnostiquer rapidement le pneumothorax, l'épanchement pleural et la consolidation du parenchyme pulmonaire. Les radiographies thoraciques donnent des détails supplémentaires et peuvent révéler des résultats tels que des opacités du parenchyme, une atténuation des angles costophréniques, des lésions de masse et une perte de volume. Cependant, de nombreuses maladies du système respiratoire, en particulier celles des voies respiratoires et du système vasculaire pulmonaire, sont associées à une radiographie thoracique normale.'' | |||
''La tomodensitométrie thoracique peut également être utile pour délimiter les processus parenchymateux, les maladies pleurales, les masses ou nodules et les grandes voies respiratoires. Si le test comprend l'administration de produit de contraste, le système vasculaire pulmonaire peut être évalué avec une utilité particulière pour la détermination des emboles pulmonaires. Le contraste intraveineux permet également un examen plus détaillé des ganglions lymphatiques. Lorsqu'elles sont associées à des tests d'émission de positons (TEP), les lésions de la poitrine peuvent être évaluées pour l'activité métabolique; aider à différencier la malignité et la cicatrice.''<ref>{{Citation d'un ouvrage|prénom1=Patricia A.|nom1=Kritek|prénom2=Bruce D.|nom2=Levy|titre=Harrison's Principles of Internal Medicine|éditeur=McGraw-Hill Education|date=2018|lire en ligne=http://accessmedicine.mhmedical.com/content.aspx?aid=1155975589|consulté le=2021-03-06}}</ref> | |||
* ''Selon les soupçons du clinicien, diverses autres études peuvent être menées. Les préoccupations concernant les lésions des grandes voies respiratoires peuvent justifier une bronchoscopie. Cette procédure peut également être utilisée pour échantillonner l'espace alvéolaire avec un lavage bronchoalvéolaire ou pour obtenir des biopsies pulmonaires non chirurgicales. Les analyses de sang peuvent inclure une évaluation des états hypercoagulables dans le cadre d'une maladie vasculaire pulmonaire, des tests sérologiques pour une maladie infectieuse ou rhumatologique, ou une évaluation des marqueurs inflammatoires ou du nombre de leucocytes (par exemple, les éosinophiles). Les tests génétiques sont de plus en plus utilisés pour les maladies pulmonaires héréditaires telles que la fibrose kystique. L'évaluation des expectorations pour les cellules malignes ou les micro-organismes peut être appropriée. Un échocardiogramme pour évaluer la fonction cardiaque droite et gauche est souvent obtenu. Enfin, parfois, une biopsie pulmonaire chirurgicale est nécessaire pour diagnostiquer certaines maladies du système respiratoire. Toutes ces études seront guidées par l'histoire précédente, l'examen physique, les tests de la fonction pulmonaire et l'imagerie thoracique.'' | |||
* <ref name=":0" /> | |||
* {{Investigation|nom=Investigation 2|indication=Indication}} | * {{Investigation|nom=Investigation 2|indication=Indication}} | ||
* ... | * ... | ||
| Ligne 207 : | Ligne 325 : | ||
'''Conseiller le patient sur les enjeux liés au travail''' | '''Conseiller le patient sur les enjeux liés au travail''' | ||
=== ''à PARAPHRASER PAR Nuevarens'' === | |||
=== ''TRAITEMENT DE LA TOUX À BASE DE SYMPTÔMES'' === | |||
''Le traitement empirique de la toux idiopathique chronique avec des corticostéroïdes inhalés, des bronchodilatateurs anticholinergiques inhalés et des antibiotiques macrolides a été essayé sans succès constant. Les antitussifs actuellement disponibles ne sont que modérément efficaces. Les plus puissants sont les antitussifs narcotiques, comme la codéine ou l' hydrocodone , dont on pense qu'ils agissent dans le «centre de la toux» du tronc cérébral. La tendance des antitussifs narcotiques à causer de la somnolence et de la constipation et leur potentiel de dépendance à la dépendance limitent leur attrait pour une utilisation à long terme. Le dextrométhorphane est un antitussif en vente libre à action centrale avec moins d'effets secondaires et moins d'efficacité que les antitussifs narcotiques. Dextrométhorphaneest censé avoir un site d'action différent de celui des antitussifs narcotiques et peut être utilisé en association avec eux si nécessaire. On pense que le benzonatate inhibe l'activité neurale des nerfs sensoriels dans la voie réflexe de la toux. Il est généralement exempt d'effets secondaires; cependant, son efficacité pour supprimer la toux est variable et imprévisible. Les tentatives de traitement du syndrome d'hypersensibilité à la toux se sont concentrées sur l'inhibition des voies neurales. De petites séries de cas et des essais cliniques randomisés ont indiqué un bénéfice d'une utilisation hors AMM de la gabapentine , de la prégabaline ou de l' amitriptyline. Des études récentes suggèrent un rôle pour la modification du comportement à l'aide de techniques spécialisées d'orthophonie, mais une application généralisée de cette modalité n'est actuellement pas pratique. De nouveaux antitussifs sans les limitations des agents actuellement disponibles sont grandement nécessaires. Les approches explorées comprennent le développement d'antagonistes des récepteurs de la neurokinine, d'antagonistes des canaux ioniques TRPV1 et de nouveaux agonistes des récepteurs opioïdes et analogues aux opioïdes.''<ref>{{Citation d'un ouvrage|prénom1=Christopher H.|nom1=Fanta|titre=Harrison's Principles of Internal Medicine|éditeur=McGraw-Hill Education|date=2018|lire en ligne=http://accessmedicine.mhmedical.com/content.aspx?aid=1155942996|consulté le=2021-03-06}}</ref> | |||
== Suivi == | == Suivi == | ||
Version du 6 mars 2021 à 17:05
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Symptômes discriminants | Rhinorrhée, Myalgies, Nausées, Dyspnée (symptôme), Céphalée (symptôme), Expectorations, Sueurs nocturnes, Douleur thoracique (symptôme), Pyrosis, Toux (symptôme), ... [+] |
| Signes cliniques discriminants |
Bronchophonie (signe clinique), Ronchi (signe clinique), Diminution du murmure vésiculaire, Signe clinique discriminant 1, Rhinorrhée et muqueuse nasale tuméfiée, Les sibilants ou Wheezing, Les crépitants, Le stridor, Température corporelle élevée (signe clinique) |
| Examens paracliniques |
Radiographie thoracique, Bronchoscopie, Examen paraclinique 1, Angio scanner, Scintigraphie pulmonaire |
| Drapeaux rouges |
Drapeau rouge, Tabagisme, Dysphagie, Stridor, Détresse respiratoire, Immunodéficience, Difficultés respiratoires, Inhalation d'un corps étranger, Hémoptysies (signe clinique), Vomissement (signe clinique), ... [+] |
| Informations | |
| Spécialité | Pneumologie |
|
| |
Toux (18)
La toux est une action réflexe du tractus respiratoire ayant pour but de dégager les voies respiratoires supérieures. C’est un symptôme fréquent et peu spécifique.[1][2][3]
- Certaines sociétés définissent une toux aiguë apparue il y a moins de 3 semaines, une toux subaiguë d'une durée de 3 à 8 semaines et une toux chronique d'une durée de plus de 8 semaines.[1][2]
- La définition retenue pour cet article est celle suggérée par le Conseil médical du Canada (CMC), soit que la toux aiguë est apparue il y a moins de 3 semaines, tandis que la toux chronique dure depuis plus de 3 semaines.[3]
Le clinicien doit être en mesure de diagnostiquer la cause, la gravité et les complications liées aux causes de toux et de mettre en place un plan de prise en charge approprié. Il doit porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave.[3]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur le sujet de la page (ex. incidence, prévalence, coûts en hospitalisation, proportion homme:femme, régions où la prévalence est la plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | Les saignements digestifs bas représentent 20% à 30% de tous les patients présentant des saignements GI majeurs. L'HDB est moins fréquente que les hémorragies digestives hautes (HDH) avec une prévalence de 20 à 27 cas par 100 000 vs 50 à 150 cas par 100 000. |
( à paraphraser par Nuevarens) Le symptôme de la toux, responsable d'environ 30 millions de visites de cliniciens par an aux États-Unis, est l'un des symptômes les plus courants pour lesquels des soins ambulatoires sont recherchés. Dans une pratique pulmonaire ambulatoire, l'évaluation et la gestion de la toux persistante peuvent représenter jusqu'à 40 pour cent du volume de la pratique.[4]
La prévalence de certaines étiologies de toux est plus élevée chez les patients qui sont traités par dialyse péritonéale à long terme. C’est le cas de l’œdème pulmonaire, du reflux gastro-œsophagien (RGO), d’infections, de la prise d’inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA) et de la prise de bêta-bloqueurs. (Société canadienne de thoracologie, recommandation de grade E/A)[1]
Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (Société canadienne de thoracologie, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)[1]
Étiologies[5]
| Chroniques | Aiguës
(< 3 semaines) |
|---|---|
|
|
| Toux idiopathique ou inexpliquée.[note 4] | |
Les étiologies de toux sont généralement classées selon la durée de la toux, soit aiguë si moins de 3 semaines et chronique si d'une durée plus grande. Le tableau ci-haut contient une liste d'étiologies de toux basée sur plusieurs références.[1][3]
Physiopathologie
`A paraphraser par Nuevarens Chaque toux se produit par la stimulation d'un arc réflexe complexe. Ceci est initié par l'irritation des récepteurs de la toux qui existent non seulement dans l'épithélium des voies respiratoires supérieures et inférieures, mais également dans le péricarde, l'œsophage, le diaphragme et l'estomac. Les récepteurs chimiques sensibles à l'acide, au froid, à la chaleur, aux composés de type capsaïcine et à d'autres irritants chimiques déclenchent le réflexe de toux via l'activation des canaux ioniques des classes de potentiel de récepteur transitoire vanilloïde de type 1 (TRPV1) et de potentiel de récepteur transitoire ankyrine de type 1 (TRPA1) [ 6-11 ]. (Voir «Contrôle neuronal des voies respiratoires», section sur «Régulation réflexe» .)
Les récepteurs mécaniques de la toux peuvent être stimulés par des déclencheurs tels que le toucher ou le déplacement. Les récepteurs laryngés et trachéobronchiques répondent à la fois aux stimuli mécaniques et chimiques.
Les impulsions des récepteurs de la toux stimulés traversent une voie afférente via le nerf vague vers un «centre de la toux» dans la moelle, qui peut lui-même être sous un certain contrôle par des centres corticaux supérieurs. Les différences liées au sexe dans la sensibilité réflexe de la toux expliquent l'observation selon laquelle les femmes sont plus susceptibles que les hommes de développer une toux chronique [ 1,12-14 ]. Le centre de la toux génère un signal efférent qui descend les nerfs moteurs vagues, phréniques et spinaux jusqu'à la musculature expiratoire pour produire la toux >> [6]
La toux est une action réflexe du tractus respiratoire ayant pour but de dégager les voies respiratoires supérieures.[2] La toux involontaire est régulée par des afférences nerveuses vagales. Il y a toutefois un important contrôle cortical pouvant se manifester par l'inhibition de la toux ou par une toux volontaire. Par conséquent, l'effet placébo peut avoir un effet important sur la toux. Pour la même raison, des problématiques psychologiques peuvent causer la toux.[1]
Divers mécanismes physiopathologiques peuvent mener à la toux, dépendamment de l'étiologie.
Au niveau des voies respiratoires supérieures, la toux peut notamment être due à un écoulement post-nasal, une irritation directe ou une inflammation des récepteurs liés à la toux.[1]
Approche clinique
On peut approcher le diagnostic différentiel de la toux de diverses manières. Le contexte clinique, le questionnaire, l'examen physique et les investigations dictent rapidement quel algorithme est le plus pertinent et/ou permettent de restreindre le diagnostic différentiel (pédiatrique versus adulte, toux aiguë versus chronique, patient stable versus instable, conditions pré-existantes pulmonaires ou extra-pulmonaires, facteurs environnementaux ou occupationnels, contacts infectieux, etc.).[1][3]
Le clinicien doit notamment être en mesure de diagnostiquer la cause, la gravité et les complications, ainsi que de porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave exigeant un examen complet et une prise en charge plus poussée. Il doit être apte à énumérer et interpréter les constatations cliniques cruciales (toux aiguë versus toux chronique, cause bénigne versus cause grave, déclencheurs et facteurs aggravants), ainsi qu'à énumérer et interpréter les examens essentiels (imageries, tests de fonction respiratoire).[3]
Le diagnostic de toux inexpliquée ou idiopathique est un diagnostic d’exclusion. Il n’est pas recommandé de poser ce diagnostic sans avoir complété une évaluation diagnostique et tenté une prise en charge, ainsi que considéré des étiologies moins fréquentes. (Société canadienne de thoracologie, recommandation de grade E/A)[1]
Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (SCT, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)[1]
à paraphraser et modifier par Nuevarens
La toux chronique réfractaire (CRC) est définie comme une toux qui persiste malgré un traitement basé sur des lignes directrices. Elle est observée chez 20 à 46% des patients se présentant dans des cliniques de toux spécialisées et elle a un impact substantiel sur la qualité de vie et l'utilisation des soins de santé. Plusieurs termes ont été utilisés pour décrire cette affection, y compris le terme récemment introduit de syndrome d'hypersensibilité à la toux. Les principaux symptômes comprennent une toux sèche et irritée localisée autour de la région du larynx. Les symptômes ne se limitent pas à la toux et peuvent inclure le globus, la dyspnée et la dysphonie. La toux réfractaire chronique a des facteurs en commun avec les syndromes d'hypersensibilité laryngée et les syndromes de douleur chronique, et ces similitudes aident à faire la lumière sur la physiopathologie de la maladie. Sa physiopathologie est complexe et comprend une sensibilité réflexe de la toux, une sensibilisation centrale, sensibilisation périphérique et mouvement paradoxal des cordes vocales. La toux réfractaire chronique survient souvent après une infection virale. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs. Le diagnostic est posé une fois que les principales maladies à l'origine de la toux chronique ont été exclues (ou traitées) et que la toux reste réfractaire au traitement médical. Plusieurs traitements ont été développés au cours de la dernière décennie. Celles-ci comprennent des interventions d'orthophonie utilisant des techniques adaptées du traitement des troubles de la voix hyperfonctionnels, ainsi que l'utilisation de neuromodulateurs à action centrale tels que la gabapentine et la prégabaline. Les nouveaux traitements potentiels en cours de développement sont également prometteurs.[7]
La toux aiguë
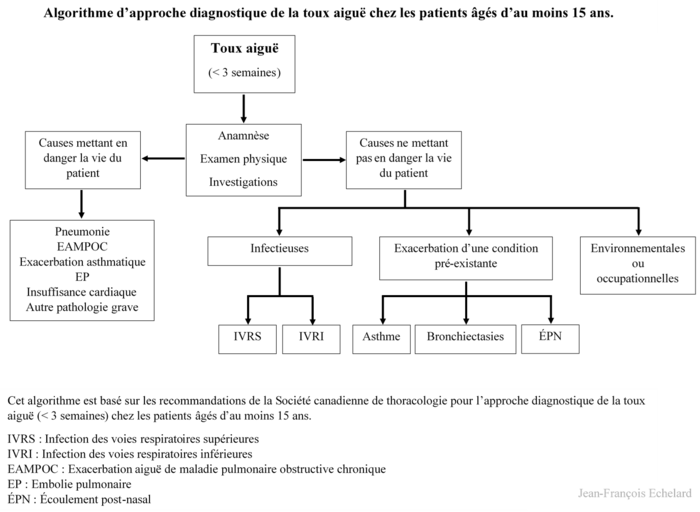
La toux aiguë peut être due à une cause mettant la vie du patient en danger ou non. Il est donc essentiel d'identifier rapidement les causes menaçant la vie du patient afin d'effectuer une prise en charge rapide et efficace.[1]
La Société canadienne de thoracologie (SCT) endosse un algorithme d'approche diagnostique basé tout d'abord sur le caractère aigu ou chronique de la toux chez les patients âgés d'au moins 15 ans. La toux aiguë peut ensuite être divisée selon si la vie du patient est mise en danger par la pathologie ou non. Les causes de toux aiguë mettant la vie du patient en danger incluent la pneumonie, l'exacerbation aiguë de maladie pulmonaire obstructive chronique (EAMPOC) sévère, l'exacerbation asthmatique sévère, l'embolie pulmonaire (EP) et l'insuffisance cardiaque. Les causes de toux aiguë ne mettant pas la vie du patient en danger peuvent être sous-divisées en causes infectieuses, en exacerbation de conditions pré-existantes et en causes environnementales ou occupationnelles. Les causes infectieuses sont les infections des voies respiratoires supérieures (IVRS) ou inférieures (IVRI). Parmi les conditions pré-existantes exacerbées, il y a l'asthme, la bronchiectasie et l'écoulement post-nasal.[1]
La toux chronique
La Société canadienne de thoracologie (SCT) endosse un algorithme d'approche diagnostique basé tout d'abord sur le caractère aigu ou chronique de la toux chez les patients âgés d'au moins 15 ans. La toux chronique peut ensuite être divisée selon si elle dure depuis moins de 8 semaines (toux subaiguë) ou plus de 8 semaines. Ceci permet d'approcher la toux subaiguë de manière légèrement différente de la toux chronique d'une durée de plus de 8 semaines. Ainsi, une toux subaiguë peut être post-infectieuse ou non. La toux subaiguë post-infectieuse est prise en charge en fonction de l'infection suspectée. Quant à la toux chronique durant plus de 8 semaines et la toux subaiguë non post-infectieuse, elles sont approchées de la même manière selon le cas : par l'essai du traitement d'une cause identifiée, par l'essai de l'arrêt tabagique, ou par l'essai de l'arrêt d'un inhibiteur de l'enzyme de conversion de l'angiotensine (IECA).[1]
Chez le patient souffrant de toux chronique, il n’est pas recommandé de se baser sur la qualité, la chronologie ou la productivité de la toux pour déterminer l’approche clinique, ni pour poser ou éliminer un diagnostic. (SCT, recommandation de grade B)[1]
Chez tous les patients souffrant de toux chronique, indépendamment des signes ou symptômes présents, il est recommandé de considérer les diagnostics de syndrome de toux originant des voies aériennes supérieures (STOVAS), d’asthme et de reflux gastro-œsophagien (RGO), puisque toutes ces pathologies peuvent se présenter uniquement par une toux chronique. (SCT, recommandation de grade B)[1]
Chez les patients avec une toux chronique qui présentent une radiographie pulmonaire normale, ne fument pas et ne sont pas traités avec un inhibiteur de l’enzyme de conversion de l’angiotensine (IECA), il est recommandé de rechercher le syndrome de toux originant des voies aériennes supérieures (STOVAS), l’asthme, la bronchite à éosinophiles (sans asthme), le reflux gastro-œsophagien (RGO), ou une combinaison de ces diagnostics. (SCT, recommandation de grade B)[1]
Catégories de maladies respiratoires [8]
| Catégorie | Exemples |
|---|---|
| Maladie pulmonaire obstructive | Asthme
Maladie pulmonaire obstructive chronique (MPOC) Bronchectasie Bronchiolite |
| Physiopathologie restrictive - maladie parenchymateuse | Fibrose pulmonaire idiopathique (FPI)
Asbestose Pneumopathie interstitielle desquamative (DIP) Sarcoïdose |
| Physiopathologie restrictive - faiblesse neuromusculaire | Sclérose latérale amyotrophique (SLA)
Le syndrome de Guillain Barre Myasthénie grave |
| Physiopathologie restrictive - paroi thoracique / maladie pleurale | Cyphoscoliose
Spondylarthrite ankylosante Épanchements pleuraux chroniques |
| Maladie vasculaire pulmonaire | Embolie pulmonaire
Hypertension artérielle pulmonaire (HTAP) Maladie veinoocclusive pulmonaire Vasculite |
| Malignité | Carcinome bronchogène (cancer du poumon non à petites cellules et à petites cellules)
Maladie métastatique |
| Maladies infectieuses | Pneumonie
Bronchite Trachéite |
à modifier et paraphraser par Nuevarens
TOUX CHRONIQUE AVEC UNE RADIOGRAPHIE DE LA POITRINE NORMALE
Il est communément admis que (seul ou en combinaison) l'utilisation d'un inhibiteur de l'ECA; drainage post-nasal; reflux gastro-oesophagien; et l'asthme représentent plus de 90% des cas de toux chronique avec une radiographie thoracique normale ou non contributive. Cependant, l'expérience clinique ne soutient pas cette affirmation, et le strict respect de ce concept décourage la recherche d'explications alternatives tant par les cliniciens que par les chercheurs. Ces dernières années, le concept de «syndrome d'hypersensibilité à la toux» est apparu, mettant l'accent sur le rôle putatif des terminaisons nerveuses sensorielles sensibilisées et des voies neuronales afférentes dans la formation d'une toux chronique réfractaire, semblable à une douleur neuropathique chronique. Il se présente avec une toux sèche ou peu productive et un chatouillement ou une sensibilité dans la gorge, aggravés par la parole, le rire ou l'effort. Elle est plus fréquente chez les femmes que chez les hommes et peut durer des années. Les critères de diagnostic spécifiques font défaut; le diagnostic est suspecté lorsque d'autres étiologies sont exclues par des tests diagnostiques ou des essais thérapeutiques ratés. Il n'est pas certain que la toux quotidienne persistante provoque une réponse inflammatoire et se perpétue ainsi d'elle-même.
La toux induite par les inhibiteurs de l'ECA survient chez 5 à 30% des patients prenant ces agents et n'est pas dose-dépendante. L'ECA métabolise la bradykinine et d'autres tachykinines, telles que la substance P. Le mécanisme de la toux associée aux inhibiteurs de l'ECA peut impliquer une sensibilisation des terminaisons nerveuses sensorielles en raison de l'accumulation de bradykinine. Tout patient souffrant de toux chronique inexpliquée et prenant un inhibiteur de l'ECA doit bénéficier d'une période d'essai sans traitement, quel que soit le moment de l'apparition de la toux par rapport au début du traitement par un inhibiteur de l'ECA. Dans la plupart des cas, une alternative sûre est disponible; les inhibiteurs des récepteurs de l'angiotensine ne provoquent pas de toux. Le fait de ne pas observer une diminution de la toux après 1 mois d'arrêt médicamenteux plaide fortement contre cette étiologie. Le drainage post-nasal de toute étiologie peut provoquer une toux en réponse à la stimulation des récepteurs sensoriels de la voie réflexe de la toux dans l'hypopharynx ou à l'aspiration de sécrétions drainantes dans la trachée. Les indices suggérant cette étiologie comprennent le goutte-à-goutte postnasal, le raclement fréquent de la gorge, les éternuements et la rhinorrhée. Lors de l'examen au spéculum du nez, un excès de sécrétions mucoïdes ou purulentes, une muqueuse nasale enflammée et œdémateuse et / ou des polypes peuvent être observés; en outre, des sécrétions ou un aspect pavé de la muqueuse le long de la paroi pharyngée postérieure peuvent être notés. Malheureusement, il n'existe aucun moyen de quantifier le drainage post-nasal. Dans de nombreux cas, ce diagnostic doit reposer sur des informations subjectives fournies par le patient.
Lier le reflux gastro-œsophagien à la toux chronique pose des défis similaires. On pense que le reflux du contenu gastrique dans l'œsophage inférieur peut déclencher la toux via des voies réflexes initiées dans la muqueuse œsophagienne. Le reflux au niveau du pharynx (reflux laryngopharyngé), avec aspiration conséquente du contenu gastrique, provoque une bronchite chimique et éventuellement une pneumonie qui peut provoquer une toux pendant des jours après, mais c'est une découverte rare chez les personnes souffrant de toux chronique. Des brûlures rétrosternales après les repas ou en décubitus, des éructations fréquentes, un enrouement et des douleurs à la gorge peuvent indiquer un reflux gastro-œsophagien. Néanmoins, le reflux peut également provoquer des symptômes minimes ou inexistants. L'inflammation glottique détectée à la laryngoscopie peut être une manifestation d'un reflux récurrent au niveau de la gorge, mais il s'agit d'une découverte non spécifique. La quantification de la fréquence et du niveau de reflux nécessite une procédure quelque peu invasive pour mesurer le pH œsophagien (soit placement nasopharyngé d'un cathéter avec une sonde de pH dans l'œsophage pendant 24 h ou placement endoscopique d'une capsule de radiotransmetteur dans l'œsophage) et, avec des techniques plus récentes , reflux non acide. L'interprétation précise des résultats des tests qui permet un lien étiologique entre les reflux et la toux reste débattue. Là encore, l'attribution de la cause de la toux au reflux gastro-œsophagien doit être mise en balance avec l'observation selon laquelle de nombreuses personnes présentant un reflux symptomatique ne souffrent pas de toux chronique.
La toux seule en tant que manifestation de l'asthme est courante chez les enfants mais pas chez les adultes. La toux due à l'asthme en l'absence de respiration sifflante, d'essoufflement et d'oppression thoracique est appelée «asthme de type toux». Une histoire suggérant des asthmatiques de type toux: l'apparition de la toux à l'exposition aux déclencheurs typiques de l'asthme et la résolution de la toux à l'arrêt de l'exposition. Des tests objectifs peuvent établir le diagnostic d'asthme (obstruction des voies respiratoires à la spirométrie qui varie dans le temps ou s'inverse en réponse à un bronchodilatateur) ou l'exclure avec certitude (une réponse négative à une provocation bronchopovocatoire - par exemple, avec de la méthacholine). Chez un patient capable de prendre des mesures fiables, la surveillance du débit de pointe expiratoire à domicile peut être une méthode rentable pour soutenir ou écarter un diagnostic d'asthme.
La bronchite chronique à éosinophiles provoque une toux chronique avec une radiographie thoracique normale. Cette condition est caractérisée par une éosinophilie des expectorations de plus de 3% sans obstruction des voies respiratoires ni hyperréactivité bronchique et est traitée avec succès avec des glucocorticoïdes inhalés.
Le traitement de la toux chronique chez un patient avec une radiographie thoracique normale est souvent empirique et cible la ou les causes les plus probables de la toux, telles que déterminées par les antécédents, l'examen physique et éventuellement les tests de la fonction pulmonaire. Le traitement du drainage postnasal dépend de l'étiologie présumée (infection, allergie ou rhinite vasomotrice) et peut inclure des antihistaminiques systémiques; décongestionnants; les antibiotiques; irrigation nasale saline; et des pulvérisations de pompe nasale contenant des glucocorticoïdes, des antihistaminiques ou des anticholinergiques. Les antiacides, les antagonistes des récepteurs de l'histamine de type 2 (H2) et les inhibiteurs de la pompe à protons sont utilisés pour neutraliser ou diminuer la production d'acide gastrique dans le reflux gastro-œsophagien; Les changements alimentaires, l'élévation de la tête et du torse pendant le sommeil et les médicaments pour améliorer la vidange gastrique sont des mesures thérapeutiques supplémentaires.
Les patients qui ne répondent pas au traitement ciblant les causes courantes de toux chronique ou qui ont eu ces causes exclues par des tests diagnostiques appropriés doivent subir un scanner thoracique. Les maladies provoquant une toux qui peuvent manquer à la radiographie pulmonaire comprennent les tumeurs, la maladie pulmonaire interstitielle précoce, la bronchectasie et l'infection pulmonaire mycobactérienne atypique. En revanche, les patients atteints de toux chronique qui présentent des résultats normaux à l'examen thoracique, aux tests de la fonction pulmonaire, à l'évaluation de l'oxygénation et au scanner thoracique peuvent être rassurés quant à l'absence de pathologie pulmonaire grave.[9]
Questionnaire
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Questionnaire, Symptôme discriminant, Élément d'histoire discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints de dyspnée aiguë, les symptômes à rechercher sont :
|
Le clinicien doit notamment être en mesure de diagnostiquer la cause, la gravité et les complications, ainsi que de porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave exigeant un examen complet et une prise en charge plus poussée. Il doit être apte à énumérer et interpréter les constatations cliniques cruciales (toux aiguë versus toux chronique, cause bénigne versus cause grave, déclencheurs et facteurs aggravants).[3]
Apparition & Chronologie
- Toux aiguë (< 3 semaines)
- Toux chronique (3 semaines ou plus)
Déclencheurs & Facteurs aggravants
- Expositions
- Décubitus dorsal
- Dyspnée paroxystique nocturne
Qualité
- Toux sèche
- Toux grasse
- Toux grasse non-productive
- Toux productive
- Expectorations claires
- Expectorations colorées
- Hémoptysies
- Rouille
- Sang clair
Intensité / sévérité
Manifestations associées
Antécédents, Habitus & Facteurs de risque
- Antécédents médicaux personnels
- Asthme
- La prise de bêtabloqueurs chez les patients asthmatiques peut causer une exacerbation de cette pathologie.[1]
- Insuffisance cardiaque
- Tumeur pulmonaire
- Bronchite à éosinophiles (sans asthme)
- Dysphagie oropharyngée
- Pneumonie(s) d'aspiration
- Tuberculose
- Immunosuppression
- Dialyse péritonéale
- La prévalence de certaines étiologies de toux est plus élevée chez les patients qui sont traités par dialyse péritonéale à long terme. C’est le cas de l’œdème pulmonaire, du RGO, d’infections, de la prise d’IECA et de la prise de bêta-bloqueurs. (SCT, recommandation de grade E/A)[1]
- Asthme
- Médication
- Prise d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA)[1]
- Prise de médication causant une immunosuppression
- Prise de corticostéroïdes inhalés
- Prise d'agonistes bêta-adrénergiques
- Prise de bêtabloqueurs
- La prise de bêtabloqueurs chez les patients asthmatiques peut causer une exacerbation de cette pathologie.[1]
- Prise d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA)[1]
Drapeaux rouges
Voir la section "Drapeaux rouges" ci-dessous pour les éléments indicateurs de causes graves de toux.
Examen clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen clinique, Signe clinique discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints d'une dyspnée aiguë, les éléments suivants sont à rechercher à l'examen clinique :
|
Le clinicien doit notamment être en mesure de diagnostiquer la cause, la gravité et les complications, ainsi que de porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave exigeant un examen complet et une prise en charge plus poussée.[3]
Drapeaux rouges
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces |
| Balises sémantiques: | Drapeau rouge |
| Commentaires: |
|
| Exemple: | Les drapeaux rouges des patients qui se présentent en céphalée aiguë sont :
|
Le clinicien doit être en mesure de diagnostiquer la cause, la gravité et les complications, ainsi que de porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave exigeant un examen complet et une prise en charge plus poussée. Il doit donc rechercher et identifier les drapeaux rouges indicateurs d'une cause grave de toux.[3]
Investigation
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Le clinicien doit notamment être en mesure de diagnostiquer la cause, la gravité et les complications, ainsi que de porter une attention particulière sur la distinction entre une toux de cause bénigne et une toux de cause plus grave exigeant un examen complet et une prise en charge plus poussée. Il doit être apte à énumérer et interpréter les examens essentiels (imageries, tests de fonction respiratoire). Le clinicien doit rassurer le patient si celui-ci n'a pas besoin de subir d'examens plus poussés.[3]
Imagerie
Tests de fonction respiratoire
La séquence des études est dictée par le diagnostic différentiel du clinicien, tel que déterminé par les antécédents et l'examen physique. Les symptômes respiratoires aigus sont souvent évalués avec plusieurs tests effectués en même temps afin de diagnostiquer rapidement toute maladie potentiellement mortelle (par exemple, embolie pulmonaire ou pneumonie multilobaire). En revanche, la dyspnée et la toux chroniques peuvent être évaluées de manière plus prolongée et par étapes.
Test de la fonction pulmonaire
Le test initial de la fonction pulmonaire obtenu est la spirométrie (voir aussi Chap. 280 ). Cette étude est un test dépendant de l'effort utilisé pour évaluer la physiopathologie obstructive telle qu'elle est observée dans l'asthme, la MPOC et la bronchectasie. Un volume expiratoire forcé diminué en 1 s (FEV 1 ) / capacité vitale forcée (CVF) (souvent défini comme <70%) est un diagnostic d'obstruction. En plus de mesurer FEV 1 et FVC, le clinicien doit examiner la boucle débit-volume ( ce qui est moins dépendante de l' effort). Un plateau des courbes inspiratoire et expiratoire suggère une obstruction des grandes voies aériennes dans les emplacements extrathoracique et intrathoracique, respectivement.
La spirométrie avec des diminutions symétriques du FEV 1 et de la FVC justifie des tests supplémentaires, y compris la mesure des volumes pulmonaires et de la capacité de diffusion du poumon pour le monoxyde de carbone (D L CO ). Une capacité pulmonaire totale <80% de la valeur prédite du patient définit une pathophysiologie restrictive. La restriction peut résulter d'une maladie parenchymateuse, d'une faiblesse neuromusculaire ou d'une maladie de la paroi thoracique ou pleurale (tableau 278-1) . Une restriction avec un échange gazeux altéré, comme indiqué par une diminution du D L CO , suggère une maladie pulmonaire parenchymateuse. Des tests supplémentaires, tels que des mesures des pressions inspiratoires et expiratoires maximales, peuvent aider à diagnostiquer une faiblesse neuromusculaire. Spirométrie normale, volumes pulmonaires normaux et faible D LLe CO devrait inciter à une évaluation plus approfondie de la maladie vasculaire pulmonaire.
Le test des gaz du sang artériel est souvent utile pour évaluer les maladies respiratoires. L'hypoxémie, bien qu'habituellement apparente avec l'oxymétrie de pouls, peut être évaluée davantage avec la mesure de la PO 2 artérielle et le calcul d'une différence de tension artérielle en oxygène gazeux et artériel ([A – a] DO 2 ). Les patients atteints de maladies qui provoquent une discordance ventilation-perfusion ou une physiologie de shunt ont une augmentation de la (A – a) DO 2 au repos. Le test des gaz du sang artériel permet également de mesurer la PCO 2 artérielle . L'hypercarbie peut accompagner des troubles de la ventilation, comme on le voit dans une obstruction sévère des voies respiratoires (par exemple, BPCO) ou une physiologie restrictive progressive.
Imagerie thoracique
La plupart des patients atteints d'une maladie du système respiratoire subissent une imagerie thoracique dans le cadre de l'évaluation initiale (voir Chap. A12 ). Les cliniciens doivent généralement commencer par une échographie thoracique ou une radiographie thoracique simple, de préférence des films postéro-antérieur et latéral. L'échographie est souvent facilement disponible et peut aider à diagnostiquer rapidement le pneumothorax, l'épanchement pleural et la consolidation du parenchyme pulmonaire. Les radiographies thoraciques donnent des détails supplémentaires et peuvent révéler des résultats tels que des opacités du parenchyme, une atténuation des angles costophréniques, des lésions de masse et une perte de volume. Cependant, de nombreuses maladies du système respiratoire, en particulier celles des voies respiratoires et du système vasculaire pulmonaire, sont associées à une radiographie thoracique normale.
La tomodensitométrie thoracique peut également être utile pour délimiter les processus parenchymateux, les maladies pleurales, les masses ou nodules et les grandes voies respiratoires. Si le test comprend l'administration de produit de contraste, le système vasculaire pulmonaire peut être évalué avec une utilité particulière pour la détermination des emboles pulmonaires. Le contraste intraveineux permet également un examen plus détaillé des ganglions lymphatiques. Lorsqu'elles sont associées à des tests d'émission de positons (TEP), les lésions de la poitrine peuvent être évaluées pour l'activité métabolique; aider à différencier la malignité et la cicatrice.[10]
- Selon les soupçons du clinicien, diverses autres études peuvent être menées. Les préoccupations concernant les lésions des grandes voies respiratoires peuvent justifier une bronchoscopie. Cette procédure peut également être utilisée pour échantillonner l'espace alvéolaire avec un lavage bronchoalvéolaire ou pour obtenir des biopsies pulmonaires non chirurgicales. Les analyses de sang peuvent inclure une évaluation des états hypercoagulables dans le cadre d'une maladie vasculaire pulmonaire, des tests sérologiques pour une maladie infectieuse ou rhumatologique, ou une évaluation des marqueurs inflammatoires ou du nombre de leucocytes (par exemple, les éosinophiles). Les tests génétiques sont de plus en plus utilisés pour les maladies pulmonaires héréditaires telles que la fibrose kystique. L'évaluation des expectorations pour les cellules malignes ou les micro-organismes peut être appropriée. Un échocardiogramme pour évaluer la fonction cardiaque droite et gauche est souvent obtenu. Enfin, parfois, une biopsie pulmonaire chirurgicale est nécessaire pour diagnostiquer certaines maladies du système respiratoire. Toutes ces études seront guidées par l'histoire précédente, l'examen physique, les tests de la fonction pulmonaire et l'imagerie thoracique.
- [1]
- Investigation 2
- ...
Prise en charge
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Le clinicien doit être en mesure de mettre en place un plan de prise en charge approprié. Il doit déterminer si le patient a besoin de soins spécialisés, prescrire les médicaments indiqués, conseiller et renseigner le patient présentant une toux chronique, rassurer le patient s'il n'a pas besoin de subir des examens plus poussés, ainsi que conseiller le patient, au besoin, sur les enjeux liés au travail.[3]
Soins spécialisés
Prescrire les médicaments indiqués
Les thérapies de suppression de la toux sont limitées par le manque de médicaments efficaces et leurs effets secondaires.[1]
Conseiller et renseigner le patient présentant une toux chronique
Rassurer le patient s'il n'a pas besoin de subir des examens plus poussés
Conseiller le patient sur les enjeux liés au travail
à PARAPHRASER PAR Nuevarens
TRAITEMENT DE LA TOUX À BASE DE SYMPTÔMES
Le traitement empirique de la toux idiopathique chronique avec des corticostéroïdes inhalés, des bronchodilatateurs anticholinergiques inhalés et des antibiotiques macrolides a été essayé sans succès constant. Les antitussifs actuellement disponibles ne sont que modérément efficaces. Les plus puissants sont les antitussifs narcotiques, comme la codéine ou l' hydrocodone , dont on pense qu'ils agissent dans le «centre de la toux» du tronc cérébral. La tendance des antitussifs narcotiques à causer de la somnolence et de la constipation et leur potentiel de dépendance à la dépendance limitent leur attrait pour une utilisation à long terme. Le dextrométhorphane est un antitussif en vente libre à action centrale avec moins d'effets secondaires et moins d'efficacité que les antitussifs narcotiques. Dextrométhorphaneest censé avoir un site d'action différent de celui des antitussifs narcotiques et peut être utilisé en association avec eux si nécessaire. On pense que le benzonatate inhibe l'activité neurale des nerfs sensoriels dans la voie réflexe de la toux. Il est généralement exempt d'effets secondaires; cependant, son efficacité pour supprimer la toux est variable et imprévisible. Les tentatives de traitement du syndrome d'hypersensibilité à la toux se sont concentrées sur l'inhibition des voies neurales. De petites séries de cas et des essais cliniques randomisés ont indiqué un bénéfice d'une utilisation hors AMM de la gabapentine , de la prégabaline ou de l' amitriptyline. Des études récentes suggèrent un rôle pour la modification du comportement à l'aide de techniques spécialisées d'orthophonie, mais une application généralisée de cette modalité n'est actuellement pas pratique. De nouveaux antitussifs sans les limitations des agents actuellement disponibles sont grandement nécessaires. Les approches explorées comprennent le développement d'antagonistes des récepteurs de la neurokinine, d'antagonistes des canaux ioniques TRPV1 et de nouveaux agonistes des récepteurs opioïdes et analogues aux opioïdes.[11]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de l'approche clinique |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des complications possibles de l'approche clinique classées en ordre de probabilité (si possible). |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | |
Diverses complications peuvent survenir chez le patient souffrant de toux, dépendamment notamment de l'étiologie et des caractéristiques du patient. L'évaluation du patient doit viser à prévenir et contrôler ces complications.[1]
Chez les patients ayant une toux inefficace, il est recommandé d'anticiper et surveiller l'apparition de complications telles que la pneumonie, l'atélectasie et l'insuffisance respiratoire (Société canadienne de thoracologie, recommandation de grade B).[1]
Particularités
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des particularités concernant la gestion de l'approche clinique pour certaines clientèles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Gériatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle gériatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Pédiatrie
Il est recommandé d’approcher et prendre en charge la toux chez l’enfant en fonction des données probantes pédiatriques et des lignes directrices pédiatriques, car les facteurs étiologiques et les traitements peuvent différer comparativement à la toux chez l’adulte. (Société canadienne de thoracologie, recommandation de grade B) Lorsque ceci n’est pas possible, les recommandations adultes doivent être utilisées avec précaution. (SCT, recommandation de grade E/B)[1]
Approche diagnostique pédiatrique
Il est recommandé d’évaluer systématiquement les enfants avec une toux chronique afin de mettre en évidence la présence d’indicateurs diagnostiques spécifiques. (Société canadienne de thoracologie, recommandation de grade E/A) Cette investigation devrait au moins inclure une radiographie pulmonaire et une spirométrie, si l’âge le permet. (SCT, recommandation de grade E/B)[1]
Lorsque l’enfant présente une toux spécifique, il est recommandé de considérer des investigations supplémentaires, sauf lorsqu’il s’agit d’une toux due à l’asthme. (SCT, recommandation de grade E/B)[1]
Lorsque l’enfant présente une toux chronique productive purulente, il est recommandé de toujours rechercher la présence de bronchiectasies et d’identifier la cause sous-jacente (ex. fibrose kystique, déficience immunitaire) (SCT, recommandation de grade B)[1]
Chez les enfants ayant une toux non spécifique, la toux peut se résoudre spontanément, mais les enfants doivent être réévalués afin de rechercher l’émergence d’indicateurs étiologiques spécifiques. (SCT, recommandation de grade B)[1]
Prise en charge pédiatrique
- Chez les enfants souffrant de toux chronique, il est recommandé de déterminer l’étiologie afin d’orienter le traitement. (Société canadienne de thoracologie, recommandation de grade E/A)[1]
- Chez les enfants présentant une toux non spécifique et des facteurs de risques pour l’asthme, il est recommandé de tenter un court essai d’un corticostéroïde inhalé:
- Durée approximative de 2 à 4 semaines.
- La plupart des enfants avec une toux non spécifique n’ont pas d’asthme.
- Les enfants doivent toujours être réévalués après 2 à 4 semaines. (SCT, recommandation de grade B)[1]
- Si la toux n’est pas contrôlée dans un délai raisonnable par un traitement médicamenteux, cesser la médication et de considérer des diagnostics alternatifs. (SCT, recommandation de grade C)[1]
- Il n’est pas recommandé d’utiliser un antitussif. [note 5][1]
- Rechercher les facteurs d’exacerbation tels que l’exposition à la fumée tabagique. (SCT, recommandation de grade B)[1]
- Déterminer les attentes de parents et d’adresser leurs inquiétudes. (SCT, recommandation de grade E/B)[1]
Notes
- ↑ En anglais, post-nasal drip (PND) ou upper airway cough syndrome (UACS).
- ↑ Le terme "syndrome de toux originant des voies aériennes supérieures" (STOVAS) est préférable au terme "écoulement post-nasal" lorsque la toux est associée à une condition des voies aériennes supérieures, car il n'est pas clair si le mécanisme de la toux est l'écoulement post-nasal, une irritation directe ou une inflammation des récepteurs associés à la toux. (Société canadienne de thoracologie)
- ↑ En anglais, gastroesophageal reflux disease (GERD).
- ↑ Le terme "toux inexpliquée" est préférable au terme "toux idiopathique" parce qu'il est probable que plusieurs causes inconnues soient éventuellement découvertes.
- ↑ Ces médicaments sont associés à une mortalité et une morbidité significatives, en particulier les enfants plus jeunes. Ceci inclue les antitussifs en vente libre. (SCT, recommandation de grade D)
Références
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 et 1,37 (en) Richard S. Irwin, Michael H. Baumann, Donald C. Bolser et Louis-Philippe Boulet, « Diagnosis and Management of Cough Executive Summary », Chest, vol. 129, no 1, , p. 1S–23S (DOI 10.1378/chest.129.1_suppl.1S, lire en ligne)
- ↑ 2,0 2,1 et 2,2 (en) Kian Fan Chung et Ian D Pavord, « Prevalence, pathogenesis, and causes of chronic cough », The Lancet, vol. 371, no 9621, , p. 1364–1374 (DOI 10.1016/S0140-6736(08)60595-4, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 et 3,10 « 18 Toux | Le Conseil médical du Canada », sur mcc.ca (consulté le 3 mai 2020)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 6 mars 2021)
- ↑ « StackPath », sur mcc.ca (consulté le 6 mars 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 6 mars 2021)
- ↑ (en) Peter G. Gibson et Anne E. Vertigan, « Management of chronic refractory cough », BMJ, vol. 351, (ISSN 1756-1833, PMID 26666537, DOI 10.1136/bmj.h5590, lire en ligne)
- ↑ Patricia A. Kritek et Bruce D. Levy, Harrison's Principles of Internal Medicine, McGraw-Hill Education, (lire en ligne)
- ↑ Christopher H. Fanta, Harrison's Principles of Internal Medicine, McGraw-Hill Education, (lire en ligne)
- ↑ Patricia A. Kritek et Bruce D. Levy, Harrison's Principles of Internal Medicine, McGraw-Hill Education, (lire en ligne)
- ↑ Christopher H. Fanta, Harrison's Principles of Internal Medicine, McGraw-Hill Education, (lire en ligne)
