Utilisateur:Marie-Pier Filion/Brouillons/Traumatisme facial (approche clinique)
| Approche clinique | |
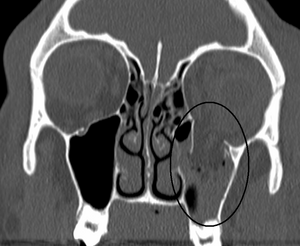 Fracture du plancher de l'orbite avec hémosinus au TDM. | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Investigation 1, Investigation 2 |
| Drapeaux rouges |
Drapeau rouge |
| Informations | |
| Terme anglais | Facial trauma |
| Spécialités | Traumatologie, ORL, ophtalmologie, médecine dentaire, chirurgie maxillo-faciale |
|
| |
Blessure au visage (109-7)
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
Le traumatisme est la principale cause de blessures et de décès dans la population pédiatrique.[1] Le traumatisme crânien est la forme la plus courante de traumatisme pédiatrique, bien que, ce qui est rassurant, le traumatisme maxillo-facial est moins fréquent. [2][3]
Les traumatismes faciaux vont des lésions des tissus mous, des os et neurovasculaires qui peuvent être dues à tout traumatisme, affectant le visage, y compris les yeux, le nez, la bouche, les os et la peau. Chez les nourrissons et les patients pédiatriques plus jeunes, en particulier, le crâne relativement plus grand est plus susceptible d'être le site d'une blessure par force contondante par rapport au visage. Les schémas et la prise en charge des blessures chez les adolescents ont tendance à être similaires à ceux des jeunes adultes.[3]
Pour cette section, la pédiatrie fait référence aux patients de moins de 18 ans. La plupart des cas de traumatismes faciaux pédiatriques isolés se limitent aux lésions des tissus mous, nasaux ou dentoalvéolaires.[3]
Bien que les blessures au visage ou souvent isolées, il est essentiel de toujours envisager un traumatisme concomitant à la tête ou au cou. Il est peu probable que les blessures au visage à elles seules mettent la vie en danger, bien que les fractures du visage, les saignements, les blessures oropharyngées, et en particulier les brûlures, puissent menacer les voies respiratoires.[3]
Cette section se concentrera principalement sur les considérations relatives aux soins pédiatriques pour la présentation clinique initiale des lésions traumatiques faciales des tissus mous car les sujets suivants, parmi beaucoup d'autres, sont bien traités dans d'autres articles de StatPearls: [3]
- Fractures faciales pédiatriques (en préparation au moment de la soumission de l'article)
- Traumatisme crânien pédiatrique abusif[4]
- Traumatisme crânien pédiatrique. [5]
- Fractures du crâne pédiatriques [6]
- Lésion cérébrale traumatique [7]
- Traumatisme rachidien pédiatrique [8]
- Traumatisme cervical[9]
- Fracture dentaire [10]
- Dent avulsée [11]
- Lacération complexe de l'oreille [12]
- Hématome auriculaire.[13]
- Lacération de la langue [14]
- Traumatisme crânien pénétrant [15]
- Traumatisme du nerf facial [16]
- Brûlures oculaires. [17]
- Traumatisme oculaire contondant [18]
- Rupture de globe [19]
- Abrasions cornéennes [20]
- Lacération des paupières [21]
- Morsures, animal[22][3]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur le sujet de la page (ex. incidence, prévalence, coûts en hospitalisation, proportion homme:femme, régions où la prévalence est la plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | Les saignements digestifs bas représentent 20% à 30% de tous les patients présentant des saignements GI majeurs. L'HDB est moins fréquente que les hémorragies digestives hautes (HDH) avec une prévalence de 20 à 27 cas par 100 000 vs 50 à 150 cas par 100 000. |
Les traumatismes pédiatriques entraînent plus de 11 000 décès et plus de 8 millions de visites à l'urgence par an.[2][23] Les blessures faciales isolées chez les enfants sont généralement limitées aux tissus mous car une force importante est nécessaire pour générer des fractures. Les fractures surviennent dans seulement 8 à 15% des cas de traumatisme facial pédiatrique qui se présentent à l'urgence. [24][25][26][3]
Les blessures des tissus mous au visage sont courantes avec environ 34 à 92% des présentations de traumatismes faciaux chez les enfants ayant une lésion des tissus mous, généralement des contusions ou des lacérations, et environ 15 à 69% ayant une lésion dentaire. une lésion tissulaire est une lacération, les cas restants étant des contusions, des écorchures, des morsures et plus rarement des brûlures ou des lésions oculaires.[27][28][29][3]
Il y a plus de 22000 cas de traumatismes dentaires pédiatriques chaque année, avec 10 à 60% des athlètes pédiatriques déclarent avoir subi un traumatisme dentaire à un moment donné.[30][3]
De nombreux traumatismes faciaux mineurs peuvent être traités à domicile sans contacter le système médical. Ainsi, il y a probablement sous-déclaration des traumatismes faciaux, car les soins à domicile ou dans des cliniques autonomes peuvent ne pas être saisis dans un hôpital ou dans une collecte de données basée sur les systèmes.[3]
Les nouveau-nés et les tout-petits ont généralement une représentation égale des sexes ou un léger biais masculin. Cependant, avec l'augmentation de l'âge, il y a une prédominance croissante de la participation masculine, atteignant un rapport de genre entre hommes et femmes de 2 à 1 à 4 à 1 à la fin de l'adolescence. présent pour l'évaluation du traumatisme facial, représentant de 26 à 58% de tous les cas.
La cause de la blessure est fortement corrélée à l'âge. Dans l'ensemble, 38 à 55% des présentations étaient dues à une chute ou à un jeu, généralement chez des enfants de moins de six ans. [26][28][31] Les collisions de véhicules à moteur, les sports et les voies de fait représentaient respectivement 5 à 21%, 11 à 32% et 4 à 17% des présentations.[26][28][31] Les adolescents de sexe masculin, en particulier, représentaient la plupart des cas d'agression, tandis que les blessures sportives étaient plus uniformément réparties parmi tous les patients âgés de plus de 5 ans.[3]
Étiologies
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Les étiologies de l'hémorragie digestive basse sont :
|
Les traumatismes faciaux pédiatriques résultent le plus souvent d'une force contondante (p. Ex., Chutes, collision de véhicules à moteur, blessures à vélo, liées au sport, voies de fait), bien que des blessures pénétrantes puissent survenir.[3]
Les considérations étiologiques liées à l'âge comprennent les traumatismes non accidentels, en particulier chez les nourrissons, les comportements d'automutilation accidentels, les tentatives de suicide et les agressions, qui sont plus fréquents chez les adolescents; et moins fréquemment des expositions professionnelles ou des blessures causées par des armes.[3]
À la naissance, le crâne est relativement beaucoup plus gros que le visage, qui se développe avec le temps.[2][32][27] Il en résulte une tendance, en particulier chez les patients de moins de cinq ans, à être plus susceptibles de subir des blessures crâniennes plutôt que faciales. Les patients plus jeunes ont également des structures faciales osseuses et cartilagineuses plus élastiques avec des lignes de suture flexibles, avec une propension ultérieure pour les fractures à être déplacées de manière minimale lorsqu'elles se produisent. En tant que telles, les lésions des tissus mous constituent la grande majorité des présentations pour les traumatismes faciaux isolés.[3]
Les lacérations et les contusions sont fréquentes chez les jeunes patients lorsque des structures osseuses plus acérées heurtent des objets durs, tels que le sol, les escaliers ou les meubles, entraînant des présentations courantes de lacérations au menton, aux joues et au front (souvent recouvrant la mandibule inférieure, arc zygomatique ou bord orbitaire supérieur respectivement) .[3]
Considération spéciale [3]
Les enfants risquent de subir des blessures faciales uniques en raison d'un comportement d'automutilation accidentel lié à l'âge. Une brûlure électrique de commissure buccale distinctive peut survenir si un jeune enfant mord ou suce un câble électrique actif.[33] Avec ce type de blessure, un arc brûle brièvement le coin de la bouche. Pourtant, contrairement aux autres brûlures électriques classiques, elle provoque rarement une pénétration profonde des tissus et n'est pas associée à des arythmies cardiaques. Compte tenu de la brièveté du contact et de l'intensité de la chaleur, l'escarre se forme rapidement et est fréquemment observée lors de la première présentation. Ces blessures ne présentent généralement pas initialement de saignement. Cependant, les prestataires doivent être conscients que la blessure peut entraîner des saignements après que l'escarre se soit décollée, généralement 1 à 2 semaines après la présentation initiale.[3]
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Histoire[3]
L'histoire dictera à la fois le profil probable des blessures ainsi que le niveau de suspicion pour les blessures subtiles nécessitant une imagerie plus avancée.[34] Selon l'âge de l'enfant, il sera probablement nécessaire d'obtenir des antécédents corroborants à partir de témoins supplémentaires (tels que les parents, les enseignants , ou entraîneurs) et le personnel des services médicaux d'urgence.[3]
Selon le type de blessure, le patient peut se plaindre de douleurs à la tête, faciales, dentaires, oculaires ou nasales, ainsi que de raideur de la mâchoire, de sensation de sinus et de congestion nasale, d'épistaxis, de dents desserrées ou de malocclusion subjective, d'audition perte, toux, picotements ou engourdissement d'une partie du visage, problèmes de vision, confusion ou antécédents de perte de conscience. [3]
Il est également essentiel de recueillir des informations concernant les antécédents médicaux du patient, les médicaments, les allergies, les vaccinations et la dernière prise orale (surtout en cas de sédation procédurale si prévue) .[3]
Examen physique[3]
L'examen physique a une importance extrême chez les patients pédiatriques par rapport aux adultes, car les enfants plus jeunes peuvent être non verbaux ou incapables de fournir une histoire détaillée. L'évaluation initiale de toute blessure traumatique importante doit suivre les principes avancés de maintien de la vie traumatique (ATLS). Des lésions faciales étendues peuvent être associées à une altération des voies respiratoires, à des lésions cérébrales traumatiques, à un traumatisme au cou ou à la colonne vertébrale ou à d'autres blessures importantes. Une fois l'enquête traumatologique terminée et la stabilisation du patient, il est essentiel d'effectuer un examen plus ciblé des structures faciales. [3]
Même lorsqu'il y a une blessure apparemment isolée au visage et que l'activation de l'ATLS n'est pas nécessaire, un examen approfondi de la peau et de l'appareil locomoteur du corps et des extrémités doit être effectué pour identifier toute blessure traumatique subie en même temps.[3]
Après un traumatisme, l'examen bénéficie d'un patient pédiatrique calme et coopératif. Des mesures apaisantes telles que le fait d'être tenu sur les genoux d'un parent, le contrôle de la douleur et l'anxiolyse ou la distraction peuvent considérablement améliorer la réussite de l'examen.[35][36] Lors de l'examen du visage, il est important de rester systématique pour ne manquer aucune blessure. Un exemple d'approche consiste à procéder de haut en bas, latéralement à médial, et superficiel à profond.[3]
Appareil locomoteur et cutané[3]
Pour les lacérations ou les examens des plaies, notez la profondeur et explorez doucement les structures sous-jacentes, y compris les muscles, les tendons, les vaisseaux sanguins, les nerfs, les canaux salivaires et la perturbation des plans fasciaux. La visualisation de la graisse dans la joue est préoccupante pour d'éventuelles lésions nerveuses ou des canaux et devrait inciter à consulter un spécialiste du visage.[37][38] Une attention particulière doit être portée à la sensation et à la fonction motrice des dermatomes du visage et du nerf trijumeau. La paralysie traumatique du nerf facial, en particulier, est associée à une fracture de l'os temporal, bien qu'un traumatisme pénétrant puisse entraîner des lésions directes du nerf facial ou du nerf trijumeau.[16][39] Une certaine raideur et une douleur avec amplitude de mouvement sont attendues. Alors que la sensibilité osseuse ou le gonflement profond des tissus mous sont souvent les indices les plus évidents de fractures du visage, la crépitation recouvrant les sinus peut également suggérer une fracture. [27][3]
Eyes[3]
Pour les cas sans suspicion de traumatisme oculaire direct, et sans perte d'acuité visuelle rapportée ou apparente, une inspection visuelle, une réponse pupillaire et une évaluation des mouvements extraoculaires sont suffisantes.[3]
L’examen de la vue doit avoir lieu tôt dans l’évolution du patient car le gonflement périorbitaire peut devenir profond, ce qui rend difficile l’ouverture de l’œil pour une évaluation en cas de retard. Il faut prendre soin de noter une réponse pupillaire vive, égale et symétrique à la lumière, des mouvements extraoculaires intacts et le rapport du patient d'acuité visuelle grossièrement normale (avec des lunettes correctrices si disponibles). La réponse pupillaire anormale, en particulier l'inégalité de taille, est la plus urgente concernant l'hémorragie intracrânienne. L'incapacité d'un œil à s'éloigner complètement soulève des inquiétudes quant au piégeage du muscle extraoculaire responsable. La présence de chémosis ou d'hémorragie sous-conjonctivale est préoccupante pour les lésions oculaires contondantes, qui sont traitées plus en détail dans l'article associé de StatPearls intitulé «Blunt Eye Trauma». [18][3]
Ears[3]
L'examen externe doit évaluer les hématomes ou les lacérations avec cartilage exposé (la gestion de ces conditions est discutée dans les articles StatPearls associés [12][13]) Un examen interne doit principalement évaluer l'intégrité de la membrane tympanique et de l'hémotympan, ce qui est préoccupant pour une lésion du crâne basilaire . L'audition peut être évaluée de manière grossière.[3]
Nez[3]
L'examen du nez doit se concentrer sur le gonflement, la palpation des structures osseuses et cartilagineuses et si l'arête nasale apparaît au milieu. Les prestataires peuvent comparer l'examen aux photos du patient avant la blessure. Inspectez toujours en interne la présence d'un hématome septal, d'un corps étranger et d'un saignement. Si l'épistaxis est en cours, une tentative de détermination de l'emplacement doit être faite, bien que l'épistaxis traumatique soit souvent antérieure.[40][3]
Bouche[3]
Examinez les lèvres, les muqueuses, la langue, les dents et l'oropharynx postérieur. L'évaluation d'une fracture ou d'une luxation implique l'évaluation du trismus, de la sensibilité osseuse, de la malocclusion ou de la laxité dentaire avec palpation; des déchirures gingivales ou une ecchymose peuvent être un signe subtil de fracture mandibulaire ou maxillaire sous-jacente. Pour les lacérations de la membrane muqueuse, notez si elles sont profondes, béantes ou traversantes.[3]
Questionnaire
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Questionnaire, Symptôme discriminant, Élément d'histoire discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints de dyspnée aiguë, les symptômes à rechercher sont :
|
Examen clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen clinique, Signe clinique discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints d'une dyspnée aiguë, les éléments suivants sont à rechercher à l'examen clinique :
|
Drapeaux rouges
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces |
| Balises sémantiques: | Drapeau rouge |
| Commentaires: |
|
| Exemple: | Les drapeaux rouges des patients qui se présentent en céphalée aiguë sont :
|
Investigation
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Les études de laboratoire ne sont généralement pas indiquées chez les patients pédiatriques présentant des lésions faciales isolées et peuvent causer plus de douleur et d'anxiété chez les jeunes. [3]
L'étude radiographique initiale pour l'évaluation des fractures faciales suspectées est une tomographie informatisée (TDM). Les radiographies en film simple peuvent être utiles pour l'évaluation dentaire. Cependant, s'il n'y a que des lésions des tissus mous, il n'y a aucune indication pour une imagerie supplémentaire. De même, si une fracture nasale isolée est suspectée, il n'y a pas de rôle pour une imagerie à pellicule ordinaire ou une imagerie CT urgente.[2][32][3]
Des lacérations profondes ou complexes peuvent justifier une consultation avec un spécialiste de la chirurgie faciale, comme la chirurgie plastique, l'oto-rhino-laryngologie ou la chirurgie maxillo-faciale.[3]
Pour les patients présentant des problèmes oculaires ou des anomalies à l'examen, en cas de problème de rupture du globe, aucune pression (telle que la tonométrie) ne doit être appliquée sur l'œil.[18] Un test Seidel avec de la fluorescéine peut aider à l'évaluation de la rupture du globe.[41] Chez un patient coopératif, un examen à la lampe à fente avec de la fluorescéine peut évaluer un corps étranger cornéen, un hyphéma, des cellules et une éruption cutanée et une abrasion cornéenne. L'accumulation de fluorescéine au niveau du canthus médial, en particulier lorsqu'il y a une lacération à proximité, est préoccupante pour une lésion du canal lacrymal. Une tonométrie doit être réalisée en cas de modification de la vision, principalement pour évaluer l'hématome rétrobulbaire.[18][3]
L'échographie oculaire au point de service, lorsqu'elle est effectuée par un opérateur expérimenté, peut évaluer la présence d'une luxation du cristallin orbitaire, d'une hémorragie du vitré, d'un décollement de la rétine et d'une pression intracrânienne élevée. [42][43][3]
Prise en charge
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Les traumatismes pédiatriques des tissus mous du visage sont courants et les cas bénins sont souvent traités à domicile ou par un pédiatre généraliste ou un médecin de famille. Cependant, les traumatismes plus complexes, en particulier si des lacérations ou des sites corporels supplémentaires de blessures sont impliqués, sont généralement gérés et sortis d'un service d'urgence ou de soins urgents. L'équipe se compose du fournisseur du service d'urgence et des infirmières. Le cas échéant, un spécialiste de l'enfant, des consultants spécialisés supplémentaires, ainsi que des travailleurs sociaux, peuvent être impliqués en fonction du type de blessure. Les blessures au visage en elles-mêmes sont rarement dangereuses, mais une approche d'équipe cohérente est nécessaire pour s'assurer qu'aucune lésion subtile indiquant des blessures plus graves ne soit omise. Afin d'éviter les séquelles évitables, telles que les infections, [3]
La plupart des données présentées ci-dessus proviennent de petits essais contrôlés randomisés (ECR) ou d'études de cohorte approfondies [Oxford CEBM Niveau de preuve: niveau 2-3] [3] Pour la plupart des patients pédiatriques présentant un traumatisme des tissus mous du visage, en particulier des contusions ou des abrasions isolées, il suffira de fournir des soins locaux des plaies, de la glace, du repos et un contrôle anti-inflammatoire de la douleur. Des stratégies de gestion plus avancées sont décrites ci-dessous.
Contrôle de l'anxiolyse et de la douleur [3]
Alors que la distraction est souvent la méthode d'anxiolyse et de contrôle de la douleur la plus sûre et la plus rapide chez les patients pédiatriques traumatisés, la pharmacothérapie est souvent nécessaire pour les procédures. médicaments initiaux raisonnables pour le soulagement général de la douleur après un traumatisme pédiatrique mineur. Si elle est tolérée par le patient, la glace peut offrir à la fois un soulagement de la douleur et une réduction de l'enflure, en particulier pour les contusions. Les sucettes glacées ou les jouets de dentition congelés peuvent fournir une distraction ainsi qu'un soulagement local de la douleur et une réduction de l'enflure, en particulier pour les blessures intra-orales.[3]
Agents inhalés et intranasaux [3]
Des agents pharmacologiques inhalés tels que le protoxyde d'azote peuvent être envisagés, en particulier s'il existe des contre-indications à l'utilisation intranasale du produit, ou un bref examen détaillé tel que l'oreille, les yeux ou la bouche est nécessaire sans sédation chez un patient ne souhaitant pas ou incapable de coopérer avec l'examen. .[36][44] Les agents intranasaux comprennent le fentanyl pour la douleur et la kétamine ou le midazolam pour l'anxiolyse ou la sédation.
Agents topiques [3]
Pour les procédures topiques, telles que l'accès intraveineux ou le soin des plaies, envisager l'utilisation précoce d'agents anesthésiques locaux topiques et prévoir suffisamment de temps pour l'anesthésie avant de réévaluer. Traditionnellement, un mélange composé de lidocaïne-épinéphrine-tétracaïne (LET) a été privilégié pour les plaies ouvertes. Certains produits commerciaux ont une interdiction d'utilisation sur les plaies ouvertes et ne sont pas approuvés par la FDA pour les plaies ouvertes, bien que les preuves de cette interdiction ne soient pas claires. Il a été démontré que les agents commerciaux sont sûrs et efficaces lorsqu'ils sont appliqués directement sur les plaies.[36][45][46][47] Le choix de l'agent doit être déterminé par la disponibilité, le temps d'apparition et la formulation (les préparations de gel ou de pommade sont plus efficaces que les liquides) .UNCQIN0000ref
Nerve Blocks[3]
Les blocs nerveux sont une pratique sous-utilisée pour fournir une anesthésie qui repose sur moins d'introductions de pointes d'aiguille et de plus petits volumes d'agents anesthésiques, en particulier pour la réparation de lacération ou les blessures dentaires.[47][48] Les blocs nerveux du visage peuvent être accomplis par palpation de point de repère, et ne nécessitent pas de pointe avancée. imagerie ou équipement. Les agents anesthésiques locaux à action plus longue peuvent offrir une meilleure analgésie pour les blessures dentaires. Les blocs nerveux spécifiques sont décrits ailleurs dans StatPearls.[49][50][51][52][3]
Antibiotiques et vaccination [3]
Pour toutes les plaies ouvertes ou avulsions dentaires, confirmez le statut vaccinal du patient. Le tétanos fait partie de la série de vaccins pédiatriques, donc tant que les vaccinations générales sont à jour, le patient est protégé. Pour les plaies bien nettoyées nécessitant une fermeture, les antibiotiques systémiques ne sont pas bénéfiques.[27] Les plaies profondes, les morsures, les plaies contaminées ou les plaies non traitées dans les 24 heures doivent recevoir des antibiotiques empiriques.[3]
Lacérations et plaies [3]
Lacérations simples[3]
Une fois que la douleur et l'anxiété sont correctement gérées, les plaies doivent être nettoyées avant toute tentative de réparation. Une irrigation abondante à haute pression minimise le risque d'infection.[47] Les petites lacérations (moins de 4 cm de longueur) dans les zones du visage non sous tension peuvent être raisonnablement envisagées pour une fermeture avec un adhésif tissulaire.[53] Les lacérations simples sont généralement réparées par un médecine d'urgence ou fournisseur de soins d'urgence. Un matériau de suture résorbable ou non résorbable peut être utilisé. Néanmoins, pour les patients plus jeunes (en particulier ceux qui nécessitent une sédation pour la réparation), l'utilisation de matériel de suture à absorption rapide évite le besoin de retrait de suture potentiellement traumatique en clinique avec des résultats cosmétiques et des taux d'infection similaires.[12][21][27]ref?'"`UNIQ--ref-000000QINQ000000INUUNI
Les sutures faciales doivent généralement rester en place pendant 3 à 5 jours, moment auquel elles doivent être réévaluées pour la cicatrisation et doivent être retirées si elles ne sont pas résorbables. [45] Les sutures non résorbables utilisées sont généralement en nylon ou en polypropylène. Les sutures résorbables profondes appliquées pour la réparation des plaies faciales compliquées doivent être en polydioxanone, polyglactine ou acide polyglycolique [47]; les plaies de surface fermées avec des sutures résorbables doivent utiliser des sutures résorbables à action rapide telles que l'intestin à absorption rapide. Si des sutures résorbables avec un temps plus long jusqu'à absorption complète sont utilisées, les points de suture peuvent être retirés ou coupés à la marque habituelle de 3 à 5 jours pour minimiser l'irritation cutanée ou les cicatrices.[3]
Pour les jeunes enfants, en particulier, recouvrir la plaie d'un pansement stérile peut réduire la tendance de l'enfant à toucher ou à irriter directement la plaie. Il n'y a aucune preuve concluante que les pommades topiques (soit du gel de pétrole stérile ou contenant des antibiotiques topiques) affectent la cicatrisation des plaies ou les taux d'infection. Cependant, il est peu probable qu'il soit nocif, et il est raisonnable de l'appliquer aux plaies fermées. [27][45][3]
Morsures de chien[3]
La gestion détaillée des morsures d'animaux est abordée dans l'article de StatPearls «Bites, Animals». En général, les morsures de chien au visage doivent être traitées avec de l'acide amoxicilline-clavulanique.[22] Les morsures de chien au visage peuvent bénéficier d'une amélioration de la cosmétique avec fermeture, bien que cela augmente le risque d'infection. [54][3]
Lacérations intra-orales[3]
La gestion des lacérations de la langue est décrite dans l'article de StatPearls «Tongue Lacerations», bien que certaines considérations pédiatriques méritent d'être mentionnées.[14] Les lacérations intra-orales chez les enfants sont courantes et difficiles à réparer, nécessitant fréquemment une sédation procédurale. L'apport vasculaire abondant dans la région entraîne une cicatrisation rapide même sans réparation, de sorte que seules les plaies intra-orales traversant et traversant la lèvre, la joue ou la langue sont nécessaires pour se réparer.[55][56] Les réparations muqueuses doivent seulement être suffisamment approchées. de sorte que les morceaux de nourriture ne soient pas piégés.[3]
Blessures nécessitant un spécialiste [3]
Les plaies dans des régions hautement esthétiques ou structurellement complexes peuvent être envisagées pour une exploration et une fermeture par un spécialiste du visage ou en ophtalmologie, soit au chevet du patient, soit en salle d'opération. Ceux-ci incluent généralement une atteinte de la paupière, des lésions des structures canalaires ou cartilagineuses, des lésions nerveuses suspectées et, selon le confort du prestataire, peuvent impliquer la bordure vermillon, le pli nasolabial et l'oreille. Les plaies faciales peuvent également être refermées jusqu'à 24 heures après l'accident, de sorte qu'un suivi spécialisé le lendemain pour la fermeture peut également être envisagé.[3]
Lésions des tissus mous du nez [3]
Les contusions nasales et le gonflement sont principalement traités par l'application de glace. Les hématomes septaux doivent être drainés et une compresse appliquée.[57] L'épistaxis traumatique se résout généralement avec de la glace et de la pression, bien que des agents thrombogènes ou vasoconstricteurs (tels que l'oxymétazoline), une cautérisation ou une compresse peuvent être nécessaires.
Blessures à l'oreille [3]
Les hématomes auriculaires doivent être drainés et recouverts d'un pansement compressif [13] Rupture de la membrane tympanique sans autre lésion otique, avec de petites zones de perforation (moins de 25 à 33% de la surface de la membrane tympanique) et une perte auditive minime, peut être suivie en clinique par un fournisseur de soins primaires.[58][59][60] Les patients présentant une perte auditive modérée ou de grandes anomalies de la membrane tympanique doivent faire un suivi par oto-rhino-laryngologie à la clinique dans les quatre semaines. Les directives sur la façon de garder l'oreille sèche pendant la guérison de la membrane tympanique (comme l'interdiction de nager et les soins pendant le bain) doivent être discutées avec le patient, le parent et le tuteur. [60] Des gouttes auriculaires antibiotiques, telles que la ciprofloxacine, peuvent être prescrites pour les perforations survenant avec contamination de l'eau. [3]
Lésions dentaires[3]
La prise en charge des blessures dentaires, y compris les fractures et les avulsions, est abordée ailleurs.[10][11] Cependant, quelques mises en garde sont importantes pour les patients pédiatriques. Les patients pédiatriques subissent une série d'éruptions dentaires, d'abord primaires (décidues, «dents de lait»), puis secondaires (permanentes, «dents adultes»). Les dents secondaires avulsées peuvent être réimplantées et fixées en place. Cependant, les dents primaires ne doivent pas être réimplantées si elles sont complètement avulsées, car cela peut endommager la formation de la dent permanente sous-jacente. En ambulatoire, un dentiste examinera généralement l'examen et les radiographies de la zone touchée pour décider si un espacement ou une orthodontie sont nécessaires pour maintenir un espacement adéquat pour permettre l'éruption naturelle de la dent secondaire au niveau de la zone touchée.[3]
Burns[3]
L'évaluation et le traitement des brûlures sont traités ailleurs dans StatPearls.[17][61] En général, les patients souffrant de brûlures au visage ou électriques, ainsi que ceux présentant de multiples blessures traumatiques, doivent être transférés vers un centre de traumatologie ou de brûlures ou un suivi ambulatoire étroit avec un spécialiste des brûlures. [61] Les brûlures par commissure buccale isolées, bien qu'elles soient des brûlures électriques, ne nécessitent pas de transfert vers un centre de brûlures.
Blessures oculaires [3]
Des approches complètes du traumatisme oculaire sont discutées ailleurs dans StatPearls.[17][18][19] En général, l'ophtalmologie doit être consultée pour toute lésion oculaire traumatique associée à un déficit de la vision, en particulier si une rupture du globe, un piégeage musculaire extra-oculaire ou un hématome rétrobulbaire est suspecté Les traumatismes faciaux chez les enfants peuvent être associés à des sites supplémentaires de blessures mineures et graves, en particulier dans les traumatismes contondants à haute énergie tels que les collisions de véhicules à moteur. Il est également essentiel de prendre en compte les situations à haut risque qui mènent au traumatisme, comme les voies de fait ou la négligence (y compris le manque de supervision menant à un comportement d'automutilation).
Les blessures spécifiques à considérer lors de l'évaluation d'un traumatisme facial pédiatrique comprennent: [3]
- Blessures osseuses
- Luxation mandibulaire
- Fractures des os du visage, y compris atteinte des sinus
- Fractures du crâne
- Fractures de la colonne vertébrale ou instabilité cervicale
- Blessures cartilagineuses
- Fractures et avulsions dentaires
- Blessures
- Lacérations et abrasions, y compris intra-orales
- Blessures pénétrantes (y compris les coups de couteau et les blessures par balle)
- Morsures animales et humaines
- Blessures diverses
- Contusions et gonflement
- Épistaxis
- Hématome septal
- Hématome auriculaire
- Perforation de la membrane tympanique
- Blessures par inhalation
- Brûlures (y compris chimiques, thermiques, électriques)
- Blessures oculaires (piégeage musculaire extra-oculaire, rupture du globe, hématome rétrobulbaire, abrasion cornéenne)
- Blessures canalaires et glandulaires
- Blessures nerveuses
- Blessures vasculaires
- Traumatisme psychosocial
- Traumatisme de la moelle épinière
- Lésion cérébrale traumatique et commotion cérébrale
- Étiologies des blessures
- Traumatisme non accidentel (y compris le syndrome du bébé secoué)
- Agression (y compris la violence entre partenaires intimes)
- Tentative de suicide
- Exposition irritante (blessures par inhalation)
[3] Le pronostic de la plupart des traumatismes faciaux pédiatriques est excellent, surtout en l'absence de fractures sous-jacentes. Même si des fractures sont présentes, les enfants ont une capacité remarquable à remodeler les os et ont rarement besoin d'une intervention chirurgicale ou d'une déformation osseuse durable. La séquelle la plus courante est la cicatrisation, en particulier des brûlures ou des lacérations qui se produisent près des lèvres ou autour des yeux; généralement, c'est cosmétique mais peut présenter des déficits fonctionnels. Les cicatrices peuvent être réduites grâce à une application quotidienne méticuleuse d'un écran solaire sur le site de la plaie pendant 6 à 12 mois après le retrait de la suture ou la dissolution de l'adhésif.[62][3]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de l'approche clinique |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des complications possibles de l'approche clinique classées en ordre de probabilité (si possible). |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | |
Complications, répertoriées dans l'ordre approximatif de présentation ultérieure: [3]
- Infection (en particulier brûlures ou morsures d'animaux)
- Saignement retardé (en particulier lésion artérielle labiale du cordon électrique)
- Besoin d'une réparation dentaire avancée et de problèmes dentaires à long terme, y compris l'orthodontie
- Formation de cicatrices et chéloïdes
- Conséquences psycho-sociales retardées
- Douleur faciale post-traumatique [3]
Particularités
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des particularités concernant la gestion de l'approche clinique pour certaines clientèles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Gériatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle gériatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Pédiatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle pédiatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Éducation aux patients
Bien que les traumatismes soient souvent une question de chance, les méthodes préventives et de mise en garde peuvent réduire à la fois l'incidence et la gravité des blessures traumatiques qui surviennent. Chez tous les enfants, cela comprend une vigilance stricte et un dépistage du risque de maltraitance ou de milieux de vie dangereux. Chez les enfants plus âgés et les adolescents, cela s'étend pour inclure le dépistage des risques d'automutilation, de violence entre partenaires intimes et de participation à des activités dangereuses. De même, les patients de tous âges bénéficient en termes de réduction de la mortalité et de la morbidité lorsque des dispositifs de retenue de sécurité appropriés pour le véhicule sont utilisés. techniques qui augmentent le risque de blessure pour les participants. [30][63][64][3]
Concepts clés
Accueil Médicaments et alimentation[3]
Une alimentation molle ou liquide en évitant les températures extrêmes des aliments doit être recommandée à tous les patients souffrant de blessures dentaires ou de douleurs à la mâchoire importantes; ces patients peuvent également avoir besoin d'ordonnances de leurs médicaments sur pied ou à domicile sous forme liquide.[3]
Suivi [3]
Le suivi de la plupart des blessures traumatiques peut être géré par un fournisseur de soins primaires, comme un pédiatre. Cependant, certaines blessures entraînent un suivi spécialisé supplémentaire, même si des consultations ne sont pas nécessaires lors de l'évaluation initiale. Les brûlures par commissure orale doivent être réévaluées par un spécialiste des brûlures ou des plastiques en ambulatoire. Les blessures aux dents doivent être examinées lors d'un suivi par un dentiste. Lorsqu'un suivi est prévu et que des images ont été obtenues (comme une tomodensitométrie ou des radiographies), une copie de l'imagerie doit être fournie aux tuteurs du patient afin d'éviter une radiographie répétée lorsque les prestataires ultérieurs voient le patient.
Références
- Cette page a été modifiée ou créée le 2020/12/29 à partir de Pediatric Facial Trauma (StatPearls / Pediatric Facial Trauma (2020/07/06)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32644358 (livre).
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19305217
- ↑ 2,0 2,1 2,2 et 2,3 https://www.ncbi.nlm.nih.gov/pubmed/30851755
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 3,22 3,23 3,24 3,25 3,26 3,27 3,28 3,29 3,30 3,31 3,32 3,33 3,34 3,35 3,36 3,37 3,38 3,39 3,40 3,41 3,42 3,43 3,44 3,45 3,46 3,47 3,48 3,49 3,50 3,51 3,52 3,53 3,54 3,55 3,56 3,57 3,58 3,59 3,60 3,61 3,62 3,63 3,64 3,65 3,66 3,67 3,68 3,69 3,70 3,71 3,72 3,73 3,74 3,75 et 3,76 https://www.ncbi.nlm.nih.gov/pubmed/32644358
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29763011
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30725714
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29489156
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29083790
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28723056
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29261998
- ↑ 10,0 et 10,1 https://www.ncbi.nlm.nih.gov/pubmed/31869114
- ↑ 11,0 et 11,1 https://www.ncbi.nlm.nih.gov/pubmed/30969698
- ↑ 12,0 12,1 et 12,2 https://www.ncbi.nlm.nih.gov/pubmed/30247848
- ↑ 13,0 13,1 et 13,2 https://www.ncbi.nlm.nih.gov/pubmed/30285394
- ↑ 14,0 et 14,1 https://www.ncbi.nlm.nih.gov/pubmed/31082011
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29083824
- ↑ 16,0 et 16,1 https://www.ncbi.nlm.nih.gov/pubmed/31971735
- ↑ 17,0 17,1 et 17,2 https://www.ncbi.nlm.nih.gov/pubmed/29083604
- ↑ 18,0 18,1 18,2 18,3 et 18,4 https://www.ncbi.nlm.nih.gov/pubmed/29261988
- ↑ 19,0 et 19,1 https://www.ncbi.nlm.nih.gov/pubmed/31869101
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30422555
- ↑ 21,0 et 21,1 https://www.ncbi.nlm.nih.gov/pubmed/29261910
- ↑ 22,0 et 22,1 https://www.ncbi.nlm.nih.gov/pubmed/28613602
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30385992
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21829142
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18362709
- ↑ 26,0 26,1 et 26,2 https://www.ncbi.nlm.nih.gov/pubmed/9927912
- ↑ 27,0 27,1 27,2 27,3 27,4 et 27,5 https://www.ncbi.nlm.nih.gov/pubmed/21772187
- ↑ 28,0 28,1 et 28,2 https://www.ncbi.nlm.nih.gov/pubmed/15085503
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23986019
- ↑ 30,0 et 30,1 https://www.ncbi.nlm.nih.gov/pubmed/32074861
- ↑ 31,0 et 31,1 https://www.ncbi.nlm.nih.gov/pubmed/18534180
- ↑ 32,0 et 32,1 https://www.ncbi.nlm.nih.gov/pubmed/28496392
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/8628768
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19758692
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21925588
- ↑ 36,0 36,1 et 36,2 https://www.ncbi.nlm.nih.gov/pubmed/15520120
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16884647
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/22695255
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25709748
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28613768
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31082063
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30905470
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29083793
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30422517
- ↑ 45,0 45,1 et 45,2 https://www.ncbi.nlm.nih.gov/pubmed/28847677
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/11229943
- ↑ 47,0 47,1 47,2 et 47,3 https://www.ncbi.nlm.nih.gov/pubmed/21373312
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31339255
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30725622
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29763056
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29489259
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30860741
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/8517562
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25634096
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25206087
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10029965
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29261856
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18983374
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29110975
- ↑ 60,0 et 60,1 https://www.ncbi.nlm.nih.gov/pubmed/30013259
- ↑ 61,0 et 61,1 https://www.ncbi.nlm.nih.gov/pubmed/28613492
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17400071
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/9606236
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28287683
