Pneumonie acquise en communauté
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | Bronchophonie , Ronchi , Tachycardie , Tirage , Tachypnée , Matité, Égophonie, Diminution des murmures vésiculaires, Râles crépitants, Cyanose , ... [+] |
| Symptômes |
Confusion, Frissons, Myalgies, Dyspnée , Toux productive, Céphalée , Fatigue , Arthralgie , Douleur pleurétique , Atteinte de l'état général, ... [+] |
| Diagnostic différentiel |
Embolie pulmonaire, Insuffisance cardiaque, Maladie pulmonaire obstructive chronique, Asthme, Fongique, Néoplasie pulmonaire, Abcès pulmonaire, Bronchite aiguë, Bronchiolite, Atélectasie, ... [+] |
| Informations | |
| Terme anglais | Pneumonie bactérienne |
|
| |
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
La pneumonie bactérienne est une inflammation aiguë du parenchyme pulmonaire provoquée par une infection bactérienne. Il existe de nombreuses causes de pneumonie comme les bactéries, les virus, les champignons et les parasites. Cet article se concentrera sur la pneumonie bactérienne, car c'est la principale cause de morbidité et de mortalité. Selon la nouvelle classification de la pneumonie, il existe quatre catégories: les pneumonies d'origine communautaire (CAP), nosocomiales (HAP), associées aux soins de santé (HCAP) et les pneumonies associées à la ventilation (PAV). [1][2][3][4]
Les types de pneumonie bactérienne sont définis de façon suivante:[4]
- la CAP: infection aiguë du tissu pulmonaire chez un patient qui l'a contracté dans la communauté ou dans les 48 heures suivant l'admission à l'hôpital.
- l'HAP: infection aiguë du tissu pulmonaire chez un patient non intubé qui se développe après 48 heures d'hospitalisation.
- la PAV: type d'infection nosocomiale du tissu pulmonaire qui se développe généralement 48 heures ou plus après l'intubation pour ventilation mécanique.
- l'HCAP: infection aiguë du tissu pulmonaire acquise dans les établissements de santé tels que les maisons de soins infirmiers, les centres de dialyse et les cliniques ambulatoires ou d'un patient ayant des antécédents d'hospitalisation au cours des trois derniers mois.
Certains articles incluent à la fois HAP et VAP dans la catégorie HCAP, donc la définition de HCAP est problématique et controversée.[4]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Aux États-Unis, les infections des voies respiratoires inférieures sont responsables de plus de morbidité et de mortalité que toute autre infection.[5] L'incidence de la PAC aux États-Unis est de plus de 5 millions par an; 80% de ces nouveaux cas sont traités en ambulatoire avec un taux de mortalité inférieur à 1%, et 20% sont traités comme des patients hospitalisés avec un taux de mortalité de 12% à 40% .[4]
L'incidence de la PAC varie selon les sexes; par exemple, il est plus fréquent chez les hommes et les Afro-Américains que les femmes et les autres Américains. Cependant, le nombre total de décès est en augmentation chez les femmes.[6] Les taux d'incidence sont plus élevés aux extrêmes d'âge; le taux adulte est généralement de 5,15 à 7,06 cas pour 1000 personnes par an, mais dans la population âgée de moins de 4 ans et de plus de 60 ans, le taux est supérieur à 12 cas pour 1000 personnes. En 2005, la grippe et la pneumonie combinées étaient la huitième cause de décès la plus fréquente aux États-Unis et la septième cause de décès la plus courante au Canada. Le taux de mortalité est variable selon les régions, par exemple 7,3% pour les États-Unis et le Canada, 9,1% pour l'Europe et 13,3% pour l'Amérique latine.[7][8][4]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Les bactéries causant les pneumonies bactériennes ont été classées en deux divisions sur la base de l'étiologie selon qu'il s'agit des organismes «typiques» ou «atypiques». Les organismes typiques peuvent être cultivés sur des milieux standards ou vus sur une coloration de Gram, mais les organismes "atypiques" n'ont pas de telles propriétés. [9][4]
- La pneumonie typique causée par:
- le pathogène streptococcus pneumoniae
- l'haemophilus influenzae
- le staphylococcus aureus
- le streptocoque du groupe A
- le moraxella catarrhalis
- les bactéries anaérobies et aérobies gram négatif
- La pneumonie atypique causée par:
- le pathogène legionella,
- le mycoplasma pneumoniae
- la chlamydia pneumoniae
- la chlamydia psittaci[4]
Les pathogènes causant la pneumonie bactérienne sont également légèrement différents selon s'ils proviennent de la communauté, s'ils sont de nature nosocomiale ou associés aux établissements de soins de santé. La cause la plus fréquente:
- de pneumonie PAC est streptococcus pneumoniae suivie de klebsiella pneumoniae, haemophilus influenzae et pseudomonas aeruginosa
- de HCAP et de HAP sont respectivement le SARM (Staphylococcus aureus résistant à la méthicilline) et pseudomonas aeruginosa.
- de la PAV comprennent à la fois les agents multirésistants (MDR) (p.ex.,streptococcus pneumoniae, autres strep spp, haemophilus influenzae et MSSA) et non MDR (p.ex., pseudomonas aeruginosa, SARM (Staphylococcus aureus résistant à la méthicilline), acinetobacter spp. et les entérobactéries résistantes aux antibiotiques) [4]

Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Les voies respiratoires inférieures ne sont pas stériles et sont toujours exposées à des agents pathogènes environnementaux. L'invasion et la propagation des bactéries mentionnées ci-dessus dans le parenchyme pulmonaire au niveau alvéolaire provoquent une pneumonie bactérienne, et la réponse inflammatoire du corps provoque le syndrome clinique de la pneumonie.[4]
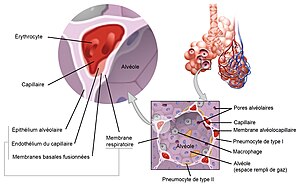
Pour empêcher cette prolifération de micro-organismes, il existe au sein des voies respiratoires, un certain nombre de défenses naturelles de l'hôte. Certaines défenses sont mécaniques comme par exemple les poils dans les narines et le mucus sur le nasopharynx et l'oropharynx et d'autres chimiques comme certaines protéines produites par les cellules épithéliales des alvéoles que l'on nomme le surfactant A et D qui a la propriété de faire l'opsonisation les bactéries. Le système de défense pulmonaire comporte également des cellules immunitaires telles que les macrophages alvéolaires, qui travaillent pour engloutir et tuer les bactéries proliférantes. Cependant, il arrive que les bactéries surpassent la capacité de défense de l'hôte, et arrivent à proliférer. Dans ce contexte, les macrophages alvéolaires déclenchent la réponse inflammatoire pour renforcer les défenses des voies respiratoires inférieures. Cette réponse inflammatoire est la principale raison de la manifestation clinique de la pneumonie bactérienne. Les cytokines sont libérées en réponse à la réaction inflammatoire et provoquent les symptômes constitutionnels. Par exemple, l'IL-1 (interleukine-1) et le TNF (facteur de nécrose tumorale) libérés provoquent de la fièvre. L'IL-8 de type chimiokine (interleukine-8) et les facteurs de stimulation des colonies comme le G-CSF (facteur de stimulation des colonies de granulocytes) favorisent respectivement la chimiotaxie et la maturation des neutrophiles, entraînant une leucocytose en laboratoire sérologique et des sécrétions purulentes. Ces cytokines sont responsables de la fuite de la membrane alvéolaire-capillaire au site de l'inflammation, provoquant une diminution de la compliance et un essoufflement. Parfois, même les érythrocytes traversent cette barrière et entraînent une hémoptysie. [10][11][12][4]
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Les différents facteurs de risque associés à la pneumonie bactérienne diffèrent selon:
- les facteurs associés à l'hôte[4]:
- l'âge (< 4 ans et > 60 ans)
- les antécédents de maladies pulmonaires (asthme, bronchite pulmonaire obstructive chronique(BPOC))
- le tabagisme
- l'état d'immunosuppression
- l'infection de la. grippe à H. influenzae
- les antécédents sociaux (institutionnalisation, habitudes sexuelles)
- les antécédents familiaux
- les antécédents médicaux
- la malnutrition
- la splénectomie
- les facteurs associés au risque d'aspiration: (plus susceptibles de développer une pneumonie secondaire à l'aspiration)[4]
- l'exposition:
- le
- ...
Tout en prenant les antécédents, il est essentiel d'explorer les expositions potentielles du patient, les risques d'aspiration, les facteurs de l'hôte et les symptômes de présentation.
Exposition: Un historique détaillé des expositions possibles doit être recherché car il peut aider à établir les étiologies potentielles. Voici quelques associations d'expositions et d'étiologies de la pneumonie bactérienne: [4]
- Les systèmes de climatisation et d'eau contaminés peuvent causer une pneumonie à légionellose
- Les endroits bondés, tels que les prisons, les abris, etc. exposent une personne à la pneumonie streptococcique, aux mycobactéries, au mycoplasme et à la chlamydia
- L'exposition à plusieurs animaux, tels que les chats, les moutons et les bovins, peut entraîner une infection à Coxiella burnetii
- Certains oiseaux, tels que les poulets, les dindes et les canards, peuvent exposer une personne à Chlamydia psittaci.[4]
.
Les caractéristiques de l'histoire de la pneumonie bactérienne peuvent varier d'indolent à fulminant. La manifestation clinique comprend à la fois des découvertes constitutionnelles et des découvertes dues à des lésions pulmonaires et des tissus associés. Voici des résultats historiques importants: [4]
- Fièvre accompagnée de tachycardie et / ou de frissons et de sueurs.
- La toux peut être non productive ou productive avec des expectorations mucoïdes, purulentes ou teintées de sang.
- Douleur thoracique pleurétique si la plèvre est impliquée.
- Essoufflement avec un travail de routine quotidien normal.
- Les autres symptômes comprennent la fatigue, les maux de tête, la myalgie et l'arthralgie.[4]
Pour des raisons inconnues, la présence de rigueurs est plus souvent le signe d'une pneumonie à pneumocoque que d'autres pathogènes bactériens. [13][4]
La présence d'une toux productive est le symptôme de présentation le plus courant et le plus significatif. Certaines causes bactériennes ont des manifestations particulières, telles que: [4]
- S pneumoniae - Crachats de couleur rouille
- Pseudomonas, Hemophilus - Crachats verts
- Klebsiella - Crachats à la gelée de groseille rouge
- Anaérobies - expectorations nauséabondes et nauséabondes [4]
La pneumonie atypique se manifeste par des manifestations pulmonaires et extra-pulmonaires, telles que la pneumonie à Legionella, souvent accompagnée de troubles mentaux et de symptômes gastro-intestinaux.
Les signes physiques varient également d'un patient à l'autre et dépendent principalement de la gravité de la consolidation pulmonaire, du type d'organisme, de l'étendue de l'infection, des facteurs de l'hôte et de l'existence ou non d'un épanchement pleural. Les principaux résultats cliniques sont les suivants: [4]
- Augmentation de la température (généralement plus de 38 C ou 100,4 F) [14]
- Diminution de la température (moins de 35 C ou 95 F)
- Augmentation de la fréquence respiratoire (plus de 18 respirations / min)
- Augmentation de la fréquence cardiaque (plus de 100 / min)
- Bradycardie (moins de 60 / min)
- Cyanose
- Les sons de percussion varient de plat à terne
- Frémitus tactile
- Des craquements, des râles et des bruits de respiration bronchique sont entendus lors de l'auscultation
- Déviation trachéale
- Lymphadénopathie
- Frottement pleural
- Egophony[4]
La confusion se manifeste plus tôt chez les patients plus âgés. Un patient gravement malade peut présenter une septicémie ou une défaillance multi-organe. [4]
Certains résultats d'examen sont spécifiques à certaines étiologies, telles que: [4]
- Bradycardie - Legionella
- Maladies dentaires - Anaérobies
- Insuffisance du réflexe nauséeux - Pneumonie par aspiration
- Nodules cutanés - Nocardiose
- Myringite bulleuse - Mycoplasma.[4]
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
- Investigation 1: signe paraclinique 1, signe paraclinique 2, ...
- Investigation 2: signe paraclinique 3, signe paraclinique 4, ...
- ...
L'approche utilisée pour évaluer et diagnostiquer la pneumonie dépend de l'état clinique, des paramètres de laboratoire et de l'évaluation radiologique.[15][4]
- Évaluation clinique: Cela comprend la prise d'une anamnèse minutieuse du patient et la réalisation d'un examen physique approfondi pour juger des signes cliniques et des symptômes mentionnés ci-dessus.
- Évaluation en laboratoire: Cela comprend les valeurs de laboratoire telles que la numération formule sanguine complète avec différentiels, les biomarqueurs inflammatoires comme l'ESR et la protéine C-réactive, les hémocultures, l'analyse des expectorations ou la coloration de Gram et / ou le test d'antigène urinaire ou la réaction en chaîne par polymérase pour la détection d'acide nucléique les bactéries.
- Un gaz sanguin artériel peut révéler une hypoxie et une acidose respiratoire.
- Une oxymétrie de pouls de moins de 92% indique une hypoxie sévère et une CRP élevée prédit une infection grave.[16]
- Des hémocultures doivent être obtenues avant d'administrer des antibiotiques. Malheureusement, ils ne sont positifs que dans 40% des cas.
- L'évaluation des expectorations si la bonne qualité peut révéler plus de 25 WBC par champ de faible puissance et moins de 10 cellules épithéliales squameuses.
- Certaines causes bactériennes présentent des preuves biochimiques spécifiques, telles que Legionella, peuvent présenter une hyponatrémie et une microhématurie.[4]
- Évaluation radiologique: elle comprend une radiographie thoracique comme test d'imagerie initiale et la découverte d'infiltrats pulmonaires sur un film ordinaire est considérée comme un étalon-or pour le diagnostic lorsque le laboratoire et les caractéristiques cliniques sont favorables.[17][2]
- La radiographie pulmonaire peut révéler une consolidation ou un épanchement parapneumonique.
- La tomodensitométrie thoracique est effectuée pour les cas complexes dont la cause n'est pas connue.
- Le lavage bronchoalvéolaire est effectué chez les patients qui sont intubés et peuvent fournir des échantillons pour la culture.[4]
Histopathologie
Sur le plan pathologique, la pneumonie lobaire est l'inflammation exsudative aiguë d'un lobe pulmonaire. Il comporte les quatre étapes avancées suivantes s'il n'est pas traité: [4]
- Congestion: à ce stade, le parenchyme pulmonaire n'est pas complètement consolidé et, au microscope, les alvéoles ont des exsudats séreux, des agents pathogènes, quelques neutrophiles et des macrophages.
- Hépatisation rouge: à ce stade, le lobe devient consolidé, ferme et semblable au foie. Au microscope, il y a un ajout de fibrine avec un exsudat séreux, des agents pathogènes, des neutrophiles et des macrophages. Les capillaires sont encombrés et les parois alvéolaires sont épaissies.
- Hépatisation grise: Le lobe est toujours de consistance hépatique mais de couleur grise en raison d'alvéoles suppuratives et remplies d'exsudat.
- Résolution: après une semaine, il commence à se résorber lorsque le drainage lymphatique ou une toux productive élimine l'exsudat.[4]
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Distinguer la pneumonie des autres maladies pulmonaires peut être une tâche ardue, en particulier chez les patients présentant une pathologie pulmonaire coexistante. Les diagnostics différentiels sont différents pour les enfants et les adultes, comme mentionné ci-dessous: [4]
Diagnostic différentiel chez les enfants [4]
- Asthme ou maladie des voies respiratoires réactives
- Bronchiolite
- Croupe
- Syndrome de détresse respiratoire
- Épiglottite [4]
Diagnostic différentiel chez les adultes [4]
- Bronchite aiguë et chronique
- Aspiration d'un corps étranger
- Asthme
- Atélectasie
- Bronchectasie
- Bronchiolite
- Bronchopneumopathie chronique obstructive
- Fongique
- Abcès pulmonaire
- Pneumonie à Pneumocystis jiroveci
- Arrêt respiratoire
- Infection virale [4]
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Chez tous les patients atteints de pneumonie bactérienne, un traitement empirique doit être instauré dès que possible. La première étape du traitement est une évaluation des risques pour savoir si le patient doit être traité en ambulatoire ou en milieu hospitalier. Les affections cardiopulmonaires, l'âge et la gravité des symptômes affectent le risque de pneumonie bactérienne, en particulier CAP.[18][19][20][4]
Un score de gravité de la pneumonie CURB-65 ou CURB-65 élargi peut être utilisé pour la quantification du risque. Il comprend C = Confusion, U = Urémie (BUN supérieur à 20 mg / dL), R = Fréquence respiratoire (supérieure à 30 par min), B = B.P (TA inférieure à 90/60 mmHg) et âge supérieur à 65 ans. Un point est marqué pour chacun de ces facteurs de risque. Pour un score de 0 à 1, un traitement ambulatoire est conseillé. Si le score total est de 2 ou plus, cela indique une admission au service médical. Si le score total est de 3 ou plus, cela indique l'admission aux soins intensifs. Les traitements recommandés pour différents réglages sont les suivants: [4]
- Milieu ambulatoire: pour les patients souffrant de comorbidités (par exemple, diabète, tumeur maligne, etc.), le régime est la fluoroquinolone ou les bêta-lactamines + macrolide. Pour les patients sans conditions comorbides, le macrolide ou la doxycycline peuvent être utilisés de manière empirique. Les tests ne sont généralement pas effectués car le schéma empirique réussit presque toujours.
- En milieu hospitalier (non-USI): le traitement recommandé est la fluoroquinolone ou le macrolide + bêta-lactame.
- En milieu hospitalier (USI): le traitement recommandé est le bêta-lactame + macrolide ou le bêta-lactame + fluoroquinolone.
- SARM: de la vancomycine ou du linézolide peuvent être ajoutés.[4]
Après avoir obtenu un résultat de laboratoire positif à la culture, le traitement doit être modifié en fonction de l'agent pathogène spécifique à la culture.[4]
Le patient peut également bénéficier d'un sevrage tabagique, de conseils et d'une vaccination contre la grippe et le pneumocoque. [4]
Tous les patients traités à domicile doivent être programmés pour une visite de suivi dans les 2 jours pour évaluer toute complication de la pneumonie.[4]
Le rôle des corticostéroïdes reste controversé et peut être utilisé chez les patients qui restent hypotendus avec une insuffisance surrénalienne présumée.[4]
Autres mesures [4]
- Hydratation
- Physiothérapie thoracique
- Surveillance avec oxymétrie de pouls
- Positionnement vertical
- Thérapie respiratoire avec bronchodilatateurs
- Assistance mécanique si les patients sont en détresse respiratoire
- Nutrition
- Mobilisation précoce [4]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Les complications les plus courantes de la pneumonie bactérienne sont l'insuffisance respiratoire, la septicémie, l'échec multiorganique, la coagulopathie et l'exacerbation de comorbidités préexistantes. Les autres complications potentielles de la pneumonie bactérienne comprennent: [4]
- Fibrose pulmonaire
- Destruction du parenchyme pulmonaire
- Pneumonie nécrosante
- Cavitation
- Empyème
- Abcès pulmonaire
- Méningite
- Décès[4]
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le pronostic de la pneumonie dépend de nombreux facteurs, notamment l'âge, les comorbidités et le milieu hospitalier (hospitalisé ou ambulatoire). En général, le pronostic est prometteur chez des patients par ailleurs en bonne santé. Les patients âgés de plus de 60 ans ou de moins de 4 ans ont un pronostic relativement plus mauvais que les jeunes adultes. Si la pneumonie n'est pas traitée, la mortalité globale peut atteindre 30%. La résistance aux antibiotiques est très préoccupante en raison de l'utilisation excessive et injustifiée d'antibiotiques. L'indice de gravité de la pneumonie (PSI) peut être utilisé comme un outil pour établir le risque de mortalité d'un patient.
Une étude menée sur les étiologies de CAP, S pneumoniae s'est avérée être la cause de mortalité chez la plupart des patients; cependant, Pseudomonas, Staphylococcus aureus et les étiologies mixtes avaient les taux de mortalité les plus élevés chez les personnes touchées. [21][4]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Il faut conseiller aux patients d'arrêter de fumer, de s'abstenir de toute intoxication alcoolique et de garder une hygiène dentaire. En outre, pour prévenir la pneumonie bactérienne, les recommandations comprennent: [4]
- Vaccination contre le pneumocoque
- Le vaccin annuel contre la grippe H [4]
Les patients âgés et immunodéprimés doivent être informés de la nécessité de consulter un médecin dès qu'ils développent des symptômes tels que dyspnée, frissons ou fièvre.
Concepts clés
- La plupart des patients répondent avec une amélioration dans les 48 à 72 heures.
- Les résultats de la radiographie pulmonaire sont en retard par rapport aux caractéristiques cliniques et peuvent prendre de 6 à 12 semaines pour disparaître.
- Si les patients ne s'améliorent pas dans les 72 heures, une autre cause doit être suspectée, une résistance aux antibiotiques ou le développement de complications comme l'empyème.
Références
- Cette page a été modifiée ou créée le 2021/01/30 à partir de Bacterial Pneumonia (StatPearls / Bacterial Pneumonia (2020/11/21)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30020693 (livre).
- ↑ A. Kc Leung, K. L. Hon, K. F. Leong et C. M. Sergi, « Measles: a disease often forgotten but not gone », Hong Kong Medical Journal = Xianggang Yi Xue Za Zhi, vol. 24, no 5, , p. 512–520 (ISSN 1024-2708, PMID 30245481, DOI 10.12809/hkmj187470, lire en ligne)
- ↑ 2,0 et 2,1 Samuel N. Grief et Julie K. Loza, « Guidelines for the Evaluation and Treatment of Pneumonia », Primary Care, vol. 45, no 3, , p. 485–503 (ISSN 1558-299X, PMID 30115336, Central PMCID 7112285, DOI 10.1016/j.pop.2018.04.001, lire en ligne)
- ↑ John V. Ashurst et Adam Dawson, StatPearls, StatPearls Publishing, (PMID 30085546, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 4,20 4,21 4,22 4,23 4,24 4,25 4,26 4,27 4,28 4,29 4,30 4,31 4,32 4,33 4,34 4,35 4,36 4,37 4,38 4,39 4,40 4,41 4,42 4,43 4,44 4,45 4,46 et 4,47 Saud Bin Abdul Sattar et Sandeep Sharma, StatPearls, StatPearls Publishing, (PMID 30020693, lire en ligne)
- ↑ Joseph P. Mizgerd, « Acute lower respiratory tract infection », The New England Journal of Medicine, vol. 358, no 7, , p. 716–727 (ISSN 1533-4406, PMID 18272895, Central PMCID 2711392, DOI 10.1056/NEJMra074111, lire en ligne)
- ↑ Hsiang-Ching Kung, Donna L. Hoyert, Jiaquan Xu et Sherry L. Murphy, « Deaths: final data for 2005 », National Vital Statistics Reports: From the Centers for Disease Control and Prevention, National Center for Health Statistics, National Vital Statistics System, vol. 56, no 10, , p. 1–120 (ISSN 1551-8922, PMID 18512336, lire en ligne)
- ↑ Eun Ju Shin, Yunsun Kim, Jin-Young Jeong et Yu Mi Jung, « The changes of prevalence and etiology of pediatric pneumonia from National Emergency Department Information System in Korea, between 2007 and 2014 », Korean Journal of Pediatrics, vol. 61, no 9, , p. 291–300 (ISSN 1738-1061, PMID 30274507, Central PMCID 6172518, DOI 10.3345/kjp.2017.06100, lire en ligne)
- ↑ Ishaq Lat, Mitchell J. Daley, Anand Shewale et Mark H. Pangrazzi, « A Multicenter, Prospective, Observational Study to Determine Predictive Factors for Multidrug-Resistant Pneumonia in Critically Ill Adults: The DEFINE Study », Pharmacotherapy, vol. 39, no 3, , p. 253–260 (ISSN 1875-9114, PMID 30101412, DOI 10.1002/phar.2171, lire en ligne)
- ↑ Sebnem Calik, Alpay Ari, Oktay Bilgir et Tugba Cetintepe, « The relationship between mortality and microbiological parameters in febrile neutropenic patients with hematological malignancies », Saudi Medical Journal, vol. 39, no 9, , p. 878–885 (ISSN 0379-5284, PMID 30251730, Central PMCID 6201010, DOI 10.15537/smj.2018.9.22824, lire en ligne)
- ↑ Mia Johanna Søndergaard, Martin Barfred Friis, Dennis Schrøder Hansen et Inger Merete Jørgensen, « Clinical manifestations in infants and children with Mycoplasma pneumoniae infection », PloS One, vol. 13, no 4, , e0195288 (ISSN 1932-6203, PMID 29698412, Central PMCID 5919654, DOI 10.1371/journal.pone.0195288, lire en ligne)
- ↑ Ziyaattin Karakuzu, Remzi Iscimen, Halis Akalin et Nermin Kelebek Girgin, « Prognostic Risk Factors in Ventilator-Associated Pneumonia », Medical Science Monitor: International Medical Journal of Experimental and Clinical Research, vol. 24, , p. 1321–1328 (ISSN 1643-3750, PMID 29503436, Central PMCID 5848715, DOI 10.12659/msm.905919, lire en ligne)
- ↑ Mathilde Phillips-Houlbracq, Jean-Damien Ricard, Arnaud Foucrier et Deborah Yoder-Himes, « Pathophysiology of Escherichia coli pneumonia: Respective contribution of pathogenicity islands to virulence », International journal of medical microbiology: IJMM, vol. 308, no 2, , p. 290–296 (ISSN 1618-0607, PMID 29325882, DOI 10.1016/j.ijmm.2018.01.003, lire en ligne)
- ↑ Tom van der Poll et Steven M. Opal, « Pathogenesis, treatment, and prevention of pneumococcal pneumonia », Lancet (London, England), vol. 374, no 9700, , p. 1543–1556 (ISSN 1474-547X, PMID 19880020, DOI 10.1016/S0140-6736(09)61114-4, lire en ligne)
- ↑ Ilene Claudius et Larry J. Baraff, « Pediatric emergencies associated with fever », Emergency Medicine Clinics of North America, vol. 28, no 1, , p. 67–84, vii–viii (ISSN 1558-0539, PMID 19945599, DOI 10.1016/j.emc.2009.09.002, lire en ligne)
- ↑ W. A. Knaus, E. A. Draper, D. P. Wagner et J. E. Zimmerman, « APACHE II: a severity of disease classification system », Critical Care Medicine, vol. 13, no 10, , p. 818–829 (ISSN 0090-3493, PMID 3928249, lire en ligne)
- ↑ Young Ae Kang, Sung-Youn Kwon, Ho Il Yoon et Jae Ho Lee, « Role of C-reactive protein and procalcitonin in differentiation of tuberculosis from bacterial community acquired pneumonia », The Korean Journal of Internal Medicine, vol. 24, no 4, , p. 337–342 (ISSN 1226-3303, PMID 19949732, Central PMCID 2784977, DOI 10.3904/kjim.2009.24.4.337, lire en ligne)
- ↑ Tomás Franquet, « Imaging of Community-acquired Pneumonia », Journal of Thoracic Imaging, vol. 33, no 5, , p. 282–294 (ISSN 1536-0237, PMID 30036297, DOI 10.1097/RTI.0000000000000347, lire en ligne)
- ↑ Adejumoke I. Ayede, Amir Kirolos, Kayode R. Fowobaje et Linda J. Williams, « A prospective validation study in South-West Nigeria on caregiver report of childhood pneumonia and antibiotic treatment using Demographic and Health Survey (DHS) and Multiple Indicator Cluster Survey (MICS) questions », Journal of Global Health, vol. 8, no 2, , p. 020806 (ISSN 2047-2986, PMID 30254744, Central PMCID 6150611, DOI 10.7189/jogh.08-020806, lire en ligne)
- ↑ Alexandra M. Hanretty et Jason C. Gallagher, « Shortened Courses of Antibiotics for Bacterial Infections: A Systematic Review of Randomized Controlled Trials », Pharmacotherapy, vol. 38, no 6, , p. 674–687 (ISSN 1875-9114, PMID 29679383, DOI 10.1002/phar.2118, lire en ligne)
- ↑ A. Julián-Jiménez, I. Adán Valero, A. Beteta López et L. M. Cano Martín, « [Recommendations for the care of patients with community-acquired pneumonia in the Emergency Department] », Revista Espanola De Quimioterapia: Publicacion Oficial De La Sociedad Espanola De Quimioterapia, vol. 31, no 2, , p. 186–202 (ISSN 1988-9518, PMID 29619807, Central PMCID 6159381, lire en ligne)
- ↑ Catia Cillóniz, Santiago Ewig, Eva Polverino et Maria Angeles Marcos, « Microbial aetiology of community-acquired pneumonia and its relation to severity », Thorax, vol. 66, no 4, , p. 340–346 (ISSN 1468-3296, PMID 21257985, DOI 10.1136/thx.2010.143982, lire en ligne)
