Tachycardie (signe clinique)
| Signe clinique | |
 tachycardie sinusale | |
| Données | |
|---|---|
| Système | Cardiovasculaire |
| Informations | |
| Terme anglais | Tachycardia |
| Autres noms | tachyarythmie, palpitations |
|
| |
La tachycardie est une fréquence cardiaque anormalement élevée. Sa définition change selon l'âge du patient.
- Adulte: > 100 battements/minutes
- Enfant: > 120 battements/minutes
- Nouveau-né: > 140 battements/minutes
La tachycardie est le pendant objectivable des palpitations, qui elles sont subjectives au patient.
Important à rechercher :
- 1. Complexes large OU fins
- 2. Vitesse
- 3. Régularité
- 4. Présence d’ondes P / activité auriculaire organisée (IMPORTANT)
- Dérivations les plus importantes à regarder : D2 et V1
Recherche
La tachycardie peut être objectivé lors de la prise du pouls manuelle, avec un moniteur cardiaque ou sur un ECG.
Tachycardie à QRS fins

Tachycardie sinusale
- Tachycardie qui origine du noeud sinusal
- Réactionnel à un besoin métabolique accru : fièvre, douleur, effort, anxiété, anémie, hypovolémie, acidose, etc.
- ECG:
- Tachycardie rarement > 180
- Ondes P + en D1, D2, D3, aVF (activité auriculaire organisée)
- P: QRS → 1:1
Flutter auriculaire 2 :1

- Activation incessante de l’oreillette par un influx qui tourne en boucle (tachycardie atriale par macroréentrée)
- 2 :1 signifie :
- Noeud AV (dont le rôle est de freiner les rythmes dangereux des O) laisse passer 1 dépolarisation atriale vers les ventricules sur 2
- Ratile plus fréquent
- ECG:
- FC : 150 (mais rythme des O : 300)
- Activité auriculaire sous forme d’ondes F
- Onde F: Onde P en «dent de scie»
- 2 ondes F pour 1 QRS (mais si le noeud AV bloque plus de dépolarisations atriales → plus d’ondes F avant 1 QRS)
- Intervalle RR constant
- On peut effectuer une manoeuvre vagale (ex : massage du sinus carotidien) qui majore les influx parasympathiques au coeur pour augmenter la réfractivité du noeud AVàce qui diminuera le nb. de dépolarisations qui se rendent aux ventricules
- AINSI : on va voir plus d’ondes F avant 1 QRS
- Aide au diagnostic
Réentrée nodale


- Malformation cardiaque (dualité nodale) :
- Patient naît avec 2 voies dans le noeud AV
- Voie rapide → conduit rapidement, longue période réfractaire
- Voie lente →conduit lentement, courte période réfractaire
- 2 mécanismes :
- Slow → fast (celui qu’on étudie)
- Fast → slow (bcp plus rare)
- Slow → Fast : lorsqu’une extrasystole arrive dans le bon timing (lorsque la voie rapide est en période réfractaire mais pas la voie lente) :
- Elle est bloquée dans la voie rapide (celle en période réfractaire)
- Elle descend dans la voie lente
- Puisque cette voie laisse passer l’influx très lentementàla voie rapide a le temps de sortir de sa période réfractaire et de permettre le passage de l’influx
- AINSI : influx remonte de façon rétrograde vers les ce qui donne une onde P rétrograde proche du QRS Ø Elle dépolarise les V
- Plus fréquent chez la femme
- Patient naît avec 2 voies dans le noeud AV
- 3 critères essentiels à la réentrée :
- 2 voies de conduction
- Bloc unidirectionnel transitoire
- Extra-systole bien timé
- ECG:
- Rythme régulier
- Tachycardie rapide (180)
- Ondes P variables
- Ondes P rétrogrades lors de la dépolarisation rétrograde par voie rapide (très proches du QRS) :
- Pseudonde S en D2
- Pseudonde R’ en V1

Faisceau accessoire
- Malformation cardiaque :
- Petite brèche dans l’anneau tricuspidien → faisceau accessoire à cet endroit
- Conditions N :
- Faisceau accessoire ne conduit pas de façon antérograde (vers V) → tout passe par le noeud AV
- Extrasystole bien timé :
- Elle descend par le noeud AV et dépolarise les V par le réseau His-Purkinje (QRS fin)
- Elle revient buter contre l’anneau qui permet la présence du faisceau accessoire et dépolarise les de façon rétrograde → onde P rétrograde éloignée du QRS
- Onde P est éloignée du QRS car contrairement à la réentrée nodale (petite boucle dans le noeud AV) → l’influx doit dépolariser les V (longue boucle) avant de dépolariser les O
- 3 critères essentiels à la réentrée doivent aussi être présents
- Début « sec » de la tachycardie (palpitations)
- ECG:
- Tachycardie rapide (souvent 180 bpm)
- Rythme régulier
- Onde P rétrograde visible à distance du QRS (> 70 msec)
Tachycardie auriculaire
- Tachycardie auriculaire ectopique (paroxystique) :
- Souvent appelée tachycardie supraventriculaire paroxystique (TSVP)
- Dépolarisation soudaine d’un pacemaker auriculaire ectopique très irritable
- Ondes P ne proviennent plus du noeud sinusal
- On observe rarement le début de cette arythmie (alors important de se familiariser avec son apparence)
- ECG :
- Rythme régulier
- Onde P de morphologie inhabituelle (mais morphologie constante dans toutes les dérivations)
- Morphologie peut ressembler à une onde P sinusale si le foyer ectopique est près du noeud sinusal
- Tachycardie auriculaire multifocale :
- Dépolarisation de plusieurs pacemakers (≥ 3) auriculaires à leur propre rythme (un à la fois)
- Ondes P ne proviennent pas du noeud sinusalàchaque pacemaker donne une onde P de morphologie différente
- Souvent retrouvé chez les patients MPOC
- Même phénomène mais à une FC normale (entre 60 et 100) se nomme : wandering atrial pacemaker (pacemaker variable)
- ECG :
- Ondes P de morphologie inhabituelle → ≥ 3 ondes P de morphologie différente (ondes P’)
- ≥ 3 intervalles PR différents
- Rythme ventriculaire (QRS) irrégulièrement irrégulier
- Intervalles RR variables
Fibrillation auriculaire
Vidéo explicatif sur la fibrillation auriculaire
- Décharge rapide continue par de multiples foyers atriaux (en même temps)
- Aucun influx unique ne dépolarise la totalité de l’oreillette
- Une dépolarisation atriale occasionnelle (aléatoire) atteint le noeud AV pour être conduite vers les ventricules
- Lorsque le rythme est irrégulièrement irrégulier : 9 fois sur 10 c’est de la FA
- ECG:
- Pas d’ondes P → activité auriculaire désorganisée et chaotique
- Rythme ventriculaire (QRS) irrégulièrement irrégulier
- Intervalles RR variables et aléatoires

Tachycardies à QRS larges
Tachycardie ventriculaire
Vidéo explicatif sur la tachycardie ventriculaire par réentrée
- Si incertain du dx et patient présente moindrement d’instabilité hémodynamique → assumer que c’est une TV jusqu’à preuve du contraire (particulièrement si cardiopathie sous-jacente)
- On ne veut pas manquer une TV car plein de graves conséquences
- Chercher des trouvailles spécifiques à TV :
- Dissociation AV
- Aucun influx des transmis aux V car les V fonctionnent tout seul
- Coexistence d’un rythme auriculaire et ventriculaire sans relation
- Ondes A canons a/n de la jugulaire : OD pousse le sang sur une valve tricuspide fermée car elle ne communique pas avec les Vàcrée une onde de pression dans la veine jugulaire
- ECG : ondes P régulières (intervalle PP régulier) qui marchent à travers les QRS et qui sont complètement indépendantes des QRS
- Plus facile à voir sur la bande de rythme
- Capture :
- Lorsque le timing est parfait → onde P arrive au moment où le noeud AV est ouvert à un influx de dépolarisation supraventriculaire → induit un QRS fin
- Fusion
- Capture partielle du ventricule
- Influx supraventriculaire arrive en même temps que le ventricule se dépolarise par l’influx de la TV → complexe QRS résulte de la fusion de la dépolarisation ventriculaire indépendant ET de la dépolarisation ventriculaire induite par l’onde P
- QRS intermédiaire
- Dissociation AV
- Souvent causé par des réentrées sur des cicatrices
- ECG:
- Absence de P
- Rythme régulier
- Trouvailles spécifiques à TV :
- Dissociation AV
- Capture
- Fusion
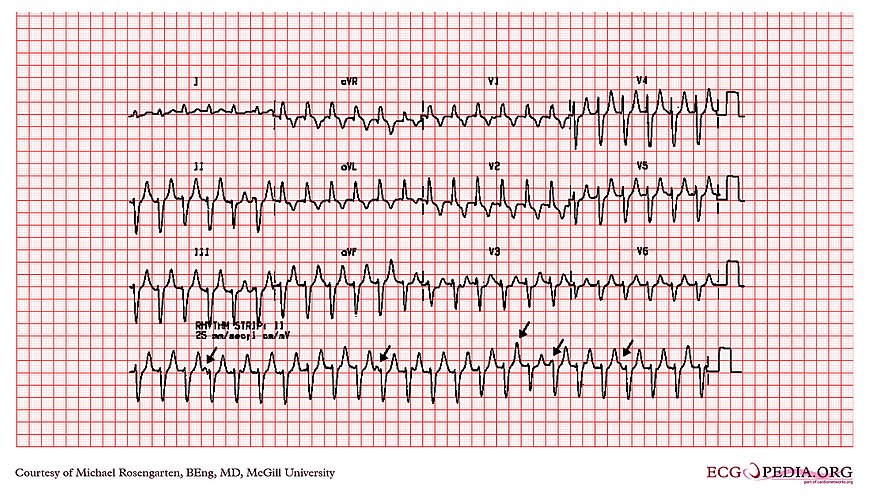
Faisceau accessoire


- Faisceau accessoire = faisceau de Kent
- Ce faisceau peut court-circuiter le retard (habituel) de la conduction ventriculaire dans le noeud AV
- Il y a donc une dépolarisation prématurée (pré-excitation) d’une partie des V juste avant le début de la dépolarisation N → apparition onde delta
- Condition sérieuse qui peut mener à des arythmies malignes
- ECG :
- Base du QRS large et haut fin (fusion entre la dépolarisation par le faisceau de Kent et celle par le noeud AV)
- Onde delta
- Intervalle PR court
|
Vidéo explicatif sur le syndrome de Wolff-Parkinson-White |
 |
Tachycarythmies ventriculaires

Torsade de pointes
- TV polymorphe
- QRS varie en amplitude, axe et durée
- Peut dégénérer en FV
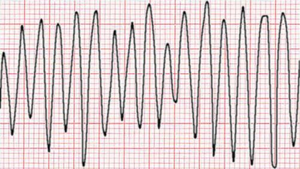
Flutter ventriculaire
- Tachycardie ventriculaire extrêmement rapide (200-300)
- Impossible de discerner QRS / segment ST / onde P
- Battements sont si rapides que les ondes empiètent les unes sur les autres avec un patron sinusoïdal à l’ECG

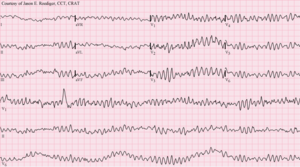
Fibrillation ventriculaire
- Absence de P
- QRS : anarchie totale
- Une multitude de pacemajers ventriculaires se dépolarisent en même temps dans une activité non-cooronnée
- Rythme irrégulier
- Arythmie fatale en quelques instants à précurseur de l’asystolie
|
Vidéo explicatif sur la fibrillation ventriculaire |
 |
Etiologie
<graphviz caption="L’entraînement par le nœud sinusal précède tous les autres foyers car sa fréquence est supérieure" alt="conduction cardiaque" format="png" border="frame">
digraph conduction {
node [shape=plaintext];
SA [label="Noeud Sinusal (SA) 60-100 bpm"];
A [label="Foyers atriaux 60-80 bpm"];
J [label="Foyers jonctionnels 40-60 bpm"];
V [label="Foyers ventriculaires 20-40bpm"];
SA->A->J->V
}
</graphviz>
| Pathologie | Facteurs discriminants |
|---|---|
| Cardiaque | |
| auriculaire |
|
| jonction AV |
|
| ventriculaire |
|
| Autre | |
La tachycardie réactionnelle provient du noeud sinusal et est une réponse normal à un stimuli extérieur au coeur. Lorsque la tachycardie est en elle même pathologique, ses causes peuvent être multiples, en voici quelques exemples:
| QRS fins
< 110 ms |
QRS large
>120 ms |
|---|---|
|
Physiopathologie
Rythme normal

- Foyer d’automaticité :
- Foyer capable d’émettre une activité pacemaker à un rythme régulier
- Noeud sinusal (SA) : principal du coeur
- Il existe plusieurs autres foyers d’automaticité plus bas dans le coeur qui sont essentiels s’il y a une disparition complète de toute activité pacemaker plus haut
- Dépolarisation du coeur :
- 1. Noeud SA engendre un rythme sinusal régulier qui détermine la FC
- C’est son automaticité qui détermine la cadence régulière de dépolarisation pour assurer l’activité pacemake
- 2. Onde de dépolarisation se propage aux O
- Système de conduction atriale contient :
- 3 faisceaux internodaux (antérieur, moyen, postérieur) dans l’OD
- 1 faisceau de conduction qui innterve l’OGàfaisceau de Bachmann
- Système de conduction atriale contient :
- 3. Onde de dépolarisation atteint le noeud AV et est ralentie
- Extrémité proximale du noeud AV n’a pas de foyer d’automaticité, mais le reste oui
- 4. Onde de dépolarisation chemine rapidement dans le faisceau de His (ses branches et leurs subdivisions) et par les filaments terminaux des fibres de Purkinje pour distribuer la dépolarisation aux V
- 1. Noeud SA engendre un rythme sinusal régulier qui détermine la FC
- L’entraînement par le noeud SA :
- 3 niveaux de foyers d’automaticité peuvent prendre en charge une responsabilité pacemaker de réserve en cas d’échec de l’activité d’entraînement :
- Atrial
- Jonctionnel
- Ventriculaire (lorsque les V donnent le pacing → QRS est plus large car les cellules se dépolarisent difficilement une à une et non par les fibres → c’est plus long)
- 3 niveaux de foyers d’automaticité peuvent prendre en charge une responsabilité pacemaker de réserve en cas d’échec de l’activité d’entraînement :
Échappement
- Échappement : réponse d’un foyer automatique à une pause dans l’activité pacemaker
- Rythme d’échappement : un foyer automatique échappe à la suppression par entraînement rapide pour décharger à sa fréquence intrinsèque
- Rythme d’échappement atrial / jonctionnel / ventriculaire
- Battement d’échappement : un foyer automatique échappe transitoirement à la suppression par entraînement rapide pour n’émettre qu’un influx
- Battement d’échappement atrial / jonctionnel / ventriculaire
Arythmie sinusale
- Modifications de l’entraînement sinusal à peine détectable liées aux phases respiratoires (causées par le SNA)
- Inspiration → augmentation FC
- Expiration → diminution FC
Trouble de conduction
- Penser automatiquement è un trouble de conduction si :
- QRS > 120 msec
- Lorsque le tissu cardiaque est sainàdépolarisation explosive
- Lorsque le tissu cardiaque est maladeàdépolarisation se fait moins bienà QRS s’élargit
- Déviation axiale droite ou gauche
- QRS > 120 msec
- Si QRS est large mais ne rencontre pas les critères diagnostiques pour un trouble de conductionàtrouble de conduction interventriculaire non spécifique
Diagnostic différentiel
- Accident de décompression
- Acidose
- Acidose respiratoire
- Anaphylaxie
- Anémie
- Appendicite
- Asthme
- Atrésie des choanes
- Avortement spontané
- Bronchiolite
- Choc circulatoire
- Choc septique
- Cholangite aiguë
- Cholédocholithiase
- Chorioamnionite
- Coup de chaleur
- Diverticule de Meckel
- Embolie pulmonaire
- Entérite à Campylobacter
- Entérite à Shigella
- Exacerbation aiguë de l'asthme
- Exacerbation aiguë de la maladie pulmonaire obstructive chronique
- Fasciite nécrosante
- Fibrillation auriculaire
- Fissure anale
- Gastro-entérite virale
- Grossesse
- Hypernatrémie
- Hyperthermie maligne
- Hyperthyroïdie
- Hypoglycémie
- Hypokaliémie
- Hyponatrémie
- Hypothermie
- Hémothorax
- Iléus méconial
- Infections profondes du cou
- Insuffisance cardiaque droite
- Insuffisance hépatique aiguë
- Insulinome
- Intoxication au monoxyde de carbone
- Ischémie mésentérique aiguë
- Laryngotrachéite virale aiguë chez l'enfant
- Lésions cardiaques contondantes
- Lésions cardiaques pénétrantes
- Myélome multiple
- Mégacôlon toxique
- Noyade et quasi-noyade
- Pancréatite aiguë
- Pneumonie acquise en communauté
Tableaux comparatifs

| tachycardie sinusale | TSV | |
|---|---|---|
| rythme cardiaque | Régulier
variabilité normale selon l'activité ou le stress |
Rythme TRÈS (TROP) régulier
pas ou très peu de variabilité |
| onde P | Présente et normale | Absente |
| intervalle PR | Constant, durée normale | Absent |
| QRS | Étroit | Étroit |
| FA | Flutter | |
|---|---|---|
| rythme cardiaque | Irrégulièrement irrégulier | Régulier |
| Onde "auriculaire" | Onde P absente
Parfois ondes F (fibrillation) |
Onde F en dent de scie
(environs 300/min) |
| Ratide conduction AV | Aucun / irrégulier | Présent
2:1 = 150 bpm 3:1 = 100 bpm 4:1 = 75 bpm |
| intervalle R-R | Variable | Constant |
| QRS | Étroit | Étroit |
