« Syndrome de Wolff-Parkinson-White » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 33 : | Ligne 33 : | ||
=== Système de conduction cardiaque normale === | === Système de conduction cardiaque normale === | ||
Le cœur est constitué de deux compartiments qui sont électriquement isolés, soit les oreillettes et les ventricules. Ces unités sont reliées par un système de conduction qui permet une synchronisation et une fonction cardiaques normales. L'influx électrique, généré par le noeud sino-auriculaire au niveau de l'oreillette droite, se propage à travers les oreillettes via les voies inter-nodales jusqu'au noeud | Le cœur est constitué de deux compartiments qui sont électriquement isolés, soit les oreillettes et les ventricules. Ces unités sont reliées par un système de conduction qui permet une synchronisation et une fonction cardiaques normales. L'influx électrique, généré par le noeud sino-auriculaire au niveau de l'oreillette droite, se propage à travers les oreillettes via les voies inter-nodales jusqu'au noeud auriculo-ventriculaire (AV). Cet influx est par la suite ralenti dans le noeud AV afin de permettre la contraction auriculaire et le remplissage des ventricules avant l'éjection. Finalement, le potentiel d'action est rapidement transmis aux myocytes ventriculaires via le système de His-Purkinje permettant une dépolarisation ventriculaire rapide et une contraction synchronisée. <ref name=":1" /><ref name=":12" /> | ||
=== Système de conduction impliquant une voie accessoire === | === Système de conduction impliquant une voie accessoire === | ||
[[Fichier:AVRT orthodromique et antidromique.gif|vignette|Mécanisme de l'AVRT orthodromique et antidromique]] | [[Fichier:AVRT orthodromique et antidromique.gif|vignette|Mécanisme de l'AVRT orthodromique et antidromique]] | ||
Dans le WPW, la présence d'un faisceau accessoire altère la conduction électrique normale du cœur. Il permet à l'activité électrique cardiaque, d'une part, de contourner le retard de conduction au nœud AV et d'arriver plus rapidement aux ventricules. Cet événement entraine une dépolarisation ventriculaire prématurée (pré-excitation ventriculaire). D'autre part, elle contourne également le système His-Purkinje à conduction rapide ce qui ralentit la propagation de la dépolarisation ventriculaire précoce. En outre, cette dépolarisation anormale peut être | Dans le WPW, la présence d'un faisceau accessoire altère la conduction électrique normale du cœur. Il permet à l'activité électrique cardiaque, d'une part, de contourner le retard de conduction au nœud AV et d'arriver plus rapidement aux ventricules. Cet événement entraine une dépolarisation ventriculaire prématurée (pré-excitation ventriculaire). D'autre part, elle contourne également le système His-Purkinje à conduction rapide ce qui ralentit la propagation de la dépolarisation ventriculaire précoce. En outre, cette dépolarisation anormale peut être visible à l'ECG par un court intervalle PR avec un empattement de l'onde R au début du complexe QRS appelé onde delta. Lorsque la conduction cardiaque normale rattrape la pré-excitation ventriculaire, le complexe QRS normale efface l'onde delta. <ref name=":0" /> | ||
Une voie accessoire peut mener au syndrome WPW de deux manières: | Une voie accessoire peut mener au syndrome WPW de deux manières: | ||
# '''Initiation et | # '''Initiation et maintien d'une arythmie''': Le circuit formé entre le système de conduction normal du cœur et la voie accessoire peut entrainer une tachycardie par réentrée nodale auriculo-ventriculaire (TRNAV). Une extrasystole peut déclencher un cycle récurrent dans le circuit entre les oreillettes, le nœud AV, les ventricules et la voie accessoire. De plus, la TRNAV consiste en deux variantes, soit orthodromique et antidromique.<ref name=":0" /> | ||
# '''Transmission d'une arythmie supraventriculaire vers les ventricules''': La transmission d'une arythmie supraventriculaire vers les ventricules est possible en présence d'une voie accessoire alors que normalement | # '''Transmission d'une arythmie supraventriculaire vers les ventricules''': La transmission d'une arythmie supraventriculaire vers les ventricules est possible en présence d'une voie accessoire alors que normalement les ventricules seraient isolés de cette arythmie. La propriété de conduction non décrémentale de la voie accessoire prédispose les patients atteints du syndrome WPW à la mort subite. Cela se produit lors de l'apparition de fréquences ventriculaires accélérées dans des conditions de dépolarisation auriculaire rapide, telles que la fibrillation auriculaire (FA) ou le flutter auriculaire. Ces fréquences ventriculaires rapides peuvent dégénérer en fibrillation ventriculaire (FV) et en arrêt cardiaque. <ref name=":7" /><ref name=":14">{{Citation d'un article|nom1=Pediatric and Congenital Electrophysiology Society (PACES)|nom2=Heart Rhythm Society (HRS)|nom3=American College of Cardiology Foundation (ACCF)|nom4=American Heart Association (AHA)|titre=PACES/HRS expert consensus statement on the management of the asymptomatic young patient with a Wolff-Parkinson-White (WPW, ventricular preexcitation) electrocardiographic pattern: developed in partnership between the Pediatric and Congenital Electrophysiology Society (PACES) and the Heart Rhythm Society (HRS). Endorsed by the governing bodies of PACES, HRS, the American College of Cardiology Foundation (ACCF), the American Heart Association (AHA), the American Academy of Pediatrics (AAP), and the Canadian Heart Rhythm Society (CHRS)|périodique=Heart Rhythm|volume=9|numéro=6|date=2012-06|issn=1556-3871|pmid=22579340|doi=10.1016/j.hrthm.2012.03.050|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/22579340/|consulté le=2021-01-16|pages=1006–1024}}</ref><ref name=":15">{{Citation d'un article|prénom1=Sana M.|nom1=Al-Khatib|prénom2=Aysha|nom2=Arshad|prénom3=Ethan M.|nom3=Balk|prénom4=Sandeep R.|nom4=Das|titre=Risk Stratification for Arrhythmic Events in Patients With Asymptomatic Pre-Excitation: A Systematic Review for the 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society|périodique=Journal of the American College of Cardiology|volume=67|numéro=13|date=2016-04-05|issn=1558-3597|pmid=26409260|doi=10.1016/j.jacc.2015.09.018|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26409260/|consulté le=2021-01-16|pages=1624–1638}}</ref><ref name=":16">{{Citation d'un article|prénom1=Richard L.|nom1=Page|prénom2=José A.|nom2=Joglar|prénom3=Mary A.|nom3=Caldwell|prénom4=Hugh|nom4=Calkins|titre=2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society|périodique=Circulation|volume=133|numéro=14|date=2016-04-05|issn=1524-4539|pmid=26399663|doi=10.1161/CIR.0000000000000311|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26399663/|consulté le=2021-01-17|pages=e506–574}}</ref><ref name=":17">{{Citation d'un article|prénom1=Atul|nom1=Bhatia|prénom2=Jasbir|nom2=Sra|prénom3=Masood|nom3=Akhtar|titre=Preexcitation Syndromes|périodique=Current Problems in Cardiology|volume=41|numéro=3|date=2016-03|issn=1535-6280|pmid=26897561|doi=10.1016/j.cpcardiol.2015.11.002|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26897561/|consulté le=2021-01-17|pages=99–137}}</ref><ref name=":0" /> | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Type de tachycardie par réentrée auriculo-ventriculaire ( | |+Type de tachycardie par réentrée nodale auriculo-ventriculaire (TRNAV)<ref name=":0" /> | ||
!Caractéristique | !Caractéristique | ||
! | !TRNAV Orthodromique | ||
! | !TRNAV Antidromique | ||
|- | |- | ||
|Direction de l'influx de la voie de conduction AV | |Direction de l'influx de la voie de conduction AV | ||
| Ligne 64 : | Ligne 64 : | ||
{{Section ontologique | classe = Maladie | nom = Présentation clinique}} | {{Section ontologique | classe = Maladie | nom = Présentation clinique}} | ||
Les patients avec un profil WPW qui n'ont jamais développé d'arythmie | Les patients avec un profil WPW qui n'ont jamais développé d'arythmie sont asymptomatiques et, par conséquent, leurs antécédents et leur examen physique seront pour la plupart sans particularité. L'ECG peut présenter les anomalies typiques du syndrome ou même être complètement normal si la voie accessoire est transitoire ou dissimulée. Les patients présentant un profil WPW peuvent avoir des antécédents familiaux du profil ou de syndrome WPW. <ref name=":0" /> | ||
=== Facteurs de risque === | === Facteurs de risque === | ||
{{Section ontologique | classe = Maladie | nom = Facteurs de risque}}Les facteurs de risque comprennent: <ref name=":0" /> | {{Section ontologique | classe = Maladie | nom = Facteurs de risque}}Les facteurs de risque comprennent: <ref name=":0" /> | ||
* {{Facteur de risque | nom = antécédent | * {{Facteur de risque | nom = antécédent familial de WPW|RR=|référence_RR=|RC (OR)=|RC=}} | ||
* {{Facteur de risque|nom=Mutation faux-sens dans le gène PRAKAG2|RR=|référence_RR=|RC=}} | * {{Facteur de risque|nom=Mutation faux-sens dans le gène PRAKAG2|RR=|référence_RR=|RC=}} | ||
| Ligne 76 : | Ligne 76 : | ||
{{Section ontologique | classe = Maladie | nom = Questionnaire}}Bien que certains patients peuvent être asymptomatiques, les éléments suivants sont à rechercher: | {{Section ontologique | classe = Maladie | nom = Questionnaire}}Bien que certains patients peuvent être asymptomatiques, les éléments suivants sont à rechercher: | ||
* les antécédents personnels et familiaux | * les antécédents personnels et familiaux cardiovasculaires incluant le syndrome WPW, la mort subite et les cardiopathies structurelles congénitales;<ref name=":0" /> | ||
* les symptômes associés à l'arythmie, notamment:<ref name=":0" /> | * les symptômes associés à l'arythmie, notamment:<ref name=":0" /> | ||
** {{Symptôme | nom = palpitations|affichage=|prévalence=}} | ** {{Symptôme | nom = palpitations|affichage=|prévalence=}} | ||
| Ligne 86 : | Ligne 86 : | ||
** {{Symptôme|nom=collapsus et/ou mort subit|affichage=|prévalence=}} | ** {{Symptôme|nom=collapsus et/ou mort subit|affichage=|prévalence=}} | ||
* les autres symptômes | * les autres symptômes possibles :<ref name=":12">{{Citation d'un lien web|langue=en|titre=Wolff-Parkinson-White (WPW) syndrome - Symptoms and causes|url=https://www.mayoclinic.org/diseases-conditions/wolff-parkinson-white-syndrome/symptoms-causes/syc-20354626|site=Mayo Clinic|consulté le=2020-12-27}}</ref> | ||
** {{Symptôme|nom=fatigue|affichage=|prévalence=}} | ** {{Symptôme|nom=fatigue|affichage=|prévalence=}} | ||
** {{Symptôme|nom=anxiété|affichage=|prévalence=}} | ** {{Symptôme|nom=anxiété|affichage=|prévalence=}} | ||
À noter, que les symptômes peuvent survenir lors de l'exercice ou au repos. De plus, chez certains patients, des stimulants tel que le café | À noter, que les symptômes peuvent survenir lors de l'exercice ou au repos. De plus, chez certains patients, des stimulants tel que le café ou l'alcool peuvent déclencher les symptômes.<ref name=":12" /> | ||
=== Examen clinique === | === Examen clinique === | ||
{{Section ontologique | classe = Maladie | nom = Examen clinique}}L'examen physique se concentre sur l'état de perfusion cardiovasculaire et pulmonaire ainsi que sur l'examen neurologique. Toutefois, l'évaluation clinique peut se révéler normale si l’arythmie | {{Section ontologique | classe = Maladie | nom = Examen clinique}}L'examen physique se concentre sur l'état de perfusion cardiovasculaire et pulmonaire ainsi que sur l'examen neurologique. Toutefois, l'évaluation clinique peut se révéler normale si l’arythmie est résolue. | ||
Les éléments pouvant être retrouvés à l'examen physique sont: <ref name=":0" /> | |||
* {{Examen clinique | nom = signes vitaux|indication=}}: | * {{Examen clinique | nom = signes vitaux|indication=}}: | ||
** {{Signe | nom = tachycardie|affichage=|prévalence=}} | ** {{Signe | nom = tachycardie|affichage=|prévalence=}} | ||
** {{Signe | nom = variation de la tension artérielle|affichage=|prévalence=|texte=}} : peut être normale, élevée | ** {{Signe | nom = variation de la tension artérielle|affichage=|prévalence=|texte=}} : peut être normale, élevée ou hypotension en fonction de la gravité de la tachycardie, des comorbidités et de la capacité du patient à compenser l'arythmie | ||
** {{Signe clinique|nom=bradypnée / tachypnée|affichage=|prévalence=}} : la fréquence respiratoire peut varier selon le niveau de détresse respiratoire et la capacité du patient à maintenir la tension artérielle de perfusion | ** {{Signe clinique|nom=bradypnée / tachypnée|affichage=|prévalence=}} : la fréquence respiratoire peut varier selon le niveau de détresse respiratoire et la capacité du patient à maintenir la tension artérielle de perfusion | ||
* {{Examen clinique | nom = examen | * {{Examen clinique | nom = examen cardiaque|indication=}}: | ||
** {{Signe | nom = rythme cardiaque régulier ou irrégulier|affichage=|prévalence=}}, selon le type d'arythmie | ** {{Signe | nom = rythme cardiaque régulier ou irrégulier|affichage=|prévalence=}}, selon le type d'arythmie | ||
* Le reste de | * Le reste de l'examen physique, soit l'{{Examen clinique|nom=examen pulmonaire|indication=}} et l'{{Signe clinique|nom=examen neurologique|affichage=|prévalence=}}, peut être sans particularité ou démontrer des signes de malaise, de détresse, d'hypoperfusion, de choc cardiogénique et la perte de conscience en fonction de la gravité de l'arythmie. | ||
== Examens paracliniques == | == Examens paracliniques == | ||
| Ligne 113 : | Ligne 113 : | ||
#un [[intervalle P-R]] court (<120 ms) | #un [[intervalle P-R]] court (<120 ms) | ||
#un [[QRS large]] (> 120 ms) | #un [[QRS large]] (> 120 ms) | ||
#une [[onde delta]] (changement de pente de l'onde R) | #une [[onde delta]] (changement de pente de l'onde R) : cette morphologie est formée par la fusion de la pré-excitation du ventricule par la voie accessoire et du complexe QRS normal émergeant du système de conduction normale. | ||
L'absence du tracé typique n'exclut pas la présence d'une voie accessoire. Certaines voies ne sont capables de conduire des impulsions que dans certaines conditions ou dans une direction rétrograde (faisceau accessoire «caché»). Puisque la voie accessoire rétrograde implique une conduction ventriculo- | L'absence du tracé typique n'exclut pas la présence d'une voie accessoire. Certaines voies ne sont capables de conduire des impulsions que dans certaines conditions ou dans une direction rétrograde (faisceau accessoire «caché»). Puisque la voie accessoire rétrograde implique une conduction ventriculo-auriculaire, il n'y a pas de pré-excitation ventriculaire lors d'un rythme sinusal normal. Donc, l'ECG sera normal sauf si l'impulsion électrique est générée dans le ventricule, telle qu'une extrasystole ventriculaire ou une stimulation ventriculaire. <ref name=":0" /> | ||
=== Autres Investigations === | === Autres Investigations === | ||
L'imagerie et les bilans sanguins doivent être | L'imagerie et les bilans sanguins doivent être adaptés à la situation clinique. Ils peuvent être utiles pour évaluer les conditions cliniques sous-jacentes ou concomitantes ainsi que les signes d'atteintes d'organes cibles résultant de la tachyarythmie. | ||
===== Imagerie:<ref name=":0" /><ref name=":16" /> ===== | ===== Imagerie:<ref name=":0" /><ref name=":16" /> ===== | ||
| Ligne 125 : | Ligne 125 : | ||
* une formule sanguine complète | * une formule sanguine complète | ||
* les enzymes cardiaques | * les enzymes cardiaques | ||
* | * le peptide natriurétique de type B (BNP) | ||
* un bilan métabolique de base | * un bilan métabolique de base | ||
* | * un bilan thyroïdien | ||
* un gaz veineux ou artériel | * un gaz veineux ou artériel | ||
* des tests supplémentaires pour évaluer d'autres conditions métaboliques ou comorbides en fonction du contexte clinique | * des tests supplémentaires pour évaluer d'autres conditions métaboliques ou comorbides en fonction du contexte clinique | ||
| Ligne 136 : | Ligne 136 : | ||
{{Section ontologique | classe = Maladie | nom = Diagnostic}} | {{Section ontologique | classe = Maladie | nom = Diagnostic}} | ||
Le syndrome Wolf-Parkinson-White est un diagnostic | Le syndrome Wolf-Parkinson-White est un diagnostic posé à l'ECG. Toutefois, les éléments de l'histoire et de l'examen physique peuvent nous permettre de suspecter le syndrome. Notamment, dans le cas des patients asymptomatiques, le tracé à l'ECG sera une découverte fortuite. | ||
== Diagnostic différentiel == | == Diagnostic différentiel == | ||
| Ligne 157 : | Ligne 157 : | ||
=== Si présence de tachyarythmie === | === Si présence de tachyarythmie === | ||
Lorsque les patients ont un tracé WPW sur un ECG et des antécédents ou des symptômes d'un épisode de tachyarythmie, le diagnostic différentiel dépendra du type arythmie qu'ils présentent. Une voie accessoire qui participe à l'initiation et au maintien d'une arythmie peut provoquer une tachycardie régulière qui sera à complexe QRS étroite provenant de | Lorsque les patients ont un tracé WPW sur un ECG et des antécédents ou des symptômes d'un épisode de tachyarythmie, le diagnostic différentiel dépendra du type arythmie qu'ils présentent. Une voie accessoire qui participe à l'initiation et au maintien d'une arythmie peut provoquer une tachycardie régulière qui sera à complexe QRS étroite provenant de la TRNAV orthodromique ou à complexe QRS large provenant de l'TRNAV antidromique. L'arythmie sera irrégulière s'il existe une conduction variable des épisodes récurrents d'initiation et de fin de la TRNAV ou si la voie accessoire propage une arythmie générée ailleurs. Par conséquent, le diagnostic différentiel doit inclure les causes des tachycardies à complexes QRS larges et étroits, régulières ou irrégulières: <ref name=":16" /><ref name=":0" /> | ||
{| class="wikitable" | {| class="wikitable" | ||
| Ligne 174 : | Ligne 174 : | ||
Flutter auriculaire (avec bloc AV régulier) | Flutter auriculaire (avec bloc AV régulier) | ||
Tachycardie par réentrée nodale auriculo-ventriculaire ( | Tachycardie par réentrée nodale auriculo-ventriculaire (TRNAV) | ||
Tachycardie par réentrée auriculo-ventriculaire | Tachycardie par réentrée auriculo-ventriculaire (TRNAV) orthodromique | ||
Tachycardie jonctionnelle | Tachycardie jonctionnelle | ||
| Ligne 188 : | Ligne 188 : | ||
Rythme idioventriculaire accéléré | Rythme idioventriculaire accéléré | ||
Tachycardie par réentrée auriculo-ventriculaire antidromique ( | Tachycardie par réentrée auriculo-ventriculaire antidromique (TRNAV) | ||
Rythme électro-stimulé | Rythme électro-stimulé | ||
| Ligne 205 : | Ligne 205 : | ||
=== Prise en charge des patients asymptomatiques === | === Prise en charge des patients asymptomatiques === | ||
Les patients asymptomatiques présentant un profil WPW ne nécessitent aucun traitement immédiat. Cependant, une évaluation en cardiologie ou en électrophysiologie peut être pertinente chez ces patients afin de déterminer la stratification du risque de développer une tachyarythmie.<ref name=":16" />Les patients jugés à haut risque peuvent bénéficier de médicaments antiarythmiques préventifs ou d'ablation | Les patients asymptomatiques présentant un profil WPW ne nécessitent aucun traitement immédiat. Cependant, une évaluation en cardiologie ou en électrophysiologie peut être pertinente chez ces patients afin de déterminer la stratification du risque de développer une tachyarythmie.<ref name=":16" />Les patients jugés à haut risque peuvent bénéficier de médicaments antiarythmiques préventifs ou d'ablation de la voie accessoire de façon prophylactique en fonction de leur niveau de risque, du type et des caractéristiques de la voie, de leurs comorbidités cardiaques et d'autres conditions médicales. En effet, les patients ayant un profil de WPW connu avec des épisodes symptomatiques antérieurs, mais actuellement sans arythmie ou symptôme, ont un risque plus élevé d'arythmies récurrentes. Considérant qu'ils ont eu ces épisodes antérieurs et que leur voie accessoire est susceptible d'initier et de maintenir ou de transmettre une arythmie, ils doivent être évalués et traités.<ref name=":0" /> | ||
==== Stratification du risque d'arrêt cardiaque ==== | ==== Stratification du risque d'arrêt cardiaque ==== | ||
La stratification du risque peut être effectuée soit de manière invasive ou non invasive. L'évaluation non invasive est généralement | La stratification du risque peut être effectuée soit de manière invasive ou non invasive. L'évaluation non invasive est généralement privilégiée. | ||
Les méthodes non-invasives sont:<ref name=":0" /> | |||
Les méthodes non-invasives sont:<ref name=":0" /> | |||
* un ECG à l'effort | * un ECG à l'effort | ||
* un ECG ambulatoire (moniteur Holter) | * un ECG ambulatoire (moniteur Holter) | ||
* un test de provocation par inhibiteur des canaux sodiques (procainamide) | * un test de provocation par inhibiteur des canaux sodiques (procainamide) | ||
Conduite à favoriser selon le résultat aux | Conduite à favoriser selon le résultat aux tests non-invasifs : | ||
* La présence d'une perte brusque et nette de pré-excitation à des fréquences sinusales plus rapides à l'électrocardiogramme suggère une voie à conduction faible ou à faible risque. Il est donc peu probable que ces voies entraînent des fréquences ventriculaires potentiellement mortelles pendant une FA. Ainsi, | * La présence d'une perte brusque et nette de pré-excitation à des fréquences sinusales plus rapides à l'électrocardiogramme suggère une voie à conduction faible ou à faible risque. Il est donc peu probable que ces voies entraînent des fréquences ventriculaires potentiellement mortelles pendant une FA. Ainsi, dans ces cas, une surveillance étroite est la seule mesure recommandée. | ||
* Si la pré-excitation persiste à des fréquences cardiaques plus rapides pendant les tests d'effort ou persiste pendant toute la période de surveillance ambulatoire, cela peut suggérer qu'une évaluation invasive sera nécessaire. Toutefois, cela ne signifie pas nécessairement que la voie est «à haut risque». <ref name=":0" /> | * Si la pré-excitation persiste à des fréquences cardiaques plus rapides pendant les tests d'effort ou persiste pendant toute la période de surveillance ambulatoire, cela peut suggérer qu'une évaluation invasive sera nécessaire. Toutefois, cela ne signifie pas nécessairement que la voie est «à haut risque». <ref name=":0" /> | ||
Les études électrophysiologiques: | Les études électrophysiologiques: | ||
* | * Il s'agit d'un test invasif | ||
* Indications: les patients avec une ou des voies accessoires jugées à haut risque ou ceux ayant des professions à haut | * Indications: les patients avec une ou des voies accessoires jugées à haut risque ou ceux ayant des professions à haut risque.<ref name=":16" /> | ||
* Principe du test: La mesure de l' | * Principe du test: La mesure de l'intervalle RR pré-excité le plus court (SPERRI) est utilisée pour déterminer les propriétés de la voie accessoire. | ||
** Un SPERRI inférieur à 250 ms peut être une indication pour l'ablation de la voie | ** Un SPERRI inférieur à 250 ms peut être une indication pour l'ablation de la voie accessoire puisqu'une valeur en-dessous de ce seuil est plus fréquemment observée chez les patients avec un WPW qui ont subi un arrêt cardiaque<ref name=":0" /> | ||
==== Surveillance ==== | ==== Surveillance ==== | ||
Les patients asymptomatiques sont considérés comme à faible risque de subir un arrêt cardiaque. | Les patients asymptomatiques sont considérés comme à faible risque de subir un arrêt cardiaque. Ceux ayant subi un arrêt cardiaque présentent presque toujours des symptômes liés à la tachycardie. Ainsi, la plupart des patients asymptomatiques peuvent être pris en charge par une réassurance et une surveillance clinique étroite. Il est conseillé aux patients d'avertir leur clinicien ou de consulter en urgence en cas de palpitations rapides ou de syncope.<ref name=":0" /> | ||
=== Prise en en charge des patients symptomatiques: === | === Prise en en charge des patients symptomatiques: === | ||
| Ligne 248 : | Ligne 245 : | ||
===== Chez les patients hémodynamiquement instables: ===== | ===== Chez les patients hémodynamiquement instables: ===== | ||
* Déterminer la présence d'un pouls pour identifier l'algorithme de l' ''Advance Cardiac Life Support'' (ACLS) à utiliser:<ref name=":16" /><ref name=":21" /><ref name=":19" /><ref name=":0" /> | * Déterminer la présence d'un pouls pour identifier l'algorithme de l' ''Advance Cardiac Life Support'' (ACLS) à utiliser:<ref name=":16" /><ref name=":21" /><ref name=":19" /><ref name=":0" /> | ||
** absence de pouls: | ** absence de pouls: se référer à l'algorithme de l'arrêt cardiaque | ||
** présence de pouls: | ** présence de pouls: se référer à l'algorithme de la tachycardie | ||
*** La {{Traitement|nom=cardioversion électrique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} doit être utilisée chez un patient hémodynamiquement instable atteint d'une tachyarythmie persistante | *** La {{Traitement|nom=cardioversion électrique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} doit être utilisée chez un patient hémodynamiquement instable atteint d'une tachyarythmie persistante | ||
*** Un essai d'adénosine peut être envisagé pour une tachycardie régulière à complexe étroit | *** Un essai d'adénosine peut être envisagé pour une tachycardie régulière à complexe étroit | ||
===== Chez les patients hémodynamiquement stables: ===== | ===== Chez les patients hémodynamiquement stables: ===== | ||
Le traitement pharmacologique doit être | Le traitement pharmacologique doit être choisi en fonction du type d'arythmie et de la voie accessoire, puisque certains de ces médicaments peuvent être néfastes et potentiellement mortels. | ||
Selon le type de tachyarythmie, la prise en charge sera différente: | Selon le type de tachyarythmie, la prise en charge sera différente: | ||
| Ligne 264 : | Ligne 261 : | ||
!Contre-indications | !Contre-indications | ||
|- | |- | ||
|Tachycardie par réentrée auriculo-ventriculaire ( | |Tachycardie par réentrée auriculo-ventriculaire (TRNAV) orthodromique | ||
|initiation et | |initiation et maintien de l'arythmie | ||
|1<sup>ère</sup> ligne: manoeuvre vagale suivi d'un essai d'adénosine IV | |1<sup>ère</sup> ligne: manoeuvre vagale suivi d'un essai d'adénosine IV | ||
2e ligne: béta-bloqueurs IV ou bloqueurs des canaux calciques IV (diltiazem et verapamil) | 2e ligne: béta-bloqueurs IV ou bloqueurs des canaux calciques IV (diltiazem et verapamil) | ||
| Ligne 272 : | Ligne 269 : | ||
| | | | ||
|- | |- | ||
|Tachycardie par réentrée auriculo-ventriculaire ( | |Tachycardie par réentrée auriculo-ventriculaire (TRNAV) antidromique | ||
|initiation et | |initiation et maintien de l'arythmie | ||
|1<sup>ère</sup> ligne: procaïnamide IV | |1<sup>ère</sup> ligne: procaïnamide IV | ||
| Ligne 285 : | Ligne 282 : | ||
|Fibrillation auriculaire pré-excitée | |Fibrillation auriculaire pré-excitée | ||
|transmission d'arthmie supra-ventriculaire vers les ventricules | |transmission d'arthmie supra-ventriculaire vers les ventricules | ||
|1<sup>ère</sup> ligne: procaïnamide IV ou | |1<sup>ère</sup> ligne: procaïnamide IV ou ibutilide IV | ||
2e ligne: cardioversion dans les cas réfractaires | 2e ligne: cardioversion dans les cas réfractaires | ||
| Ligne 307 : | Ligne 304 : | ||
===== Les antiarythmiques ===== | ===== Les antiarythmiques ===== | ||
L'utilisation des antiarythmiques est une option possible pour les patients qui ne sont pas | L'utilisation des antiarythmiques est une option possible pour les patients qui ne sont pas candidats à une ablation par cathéter ou chirurgicale, ainsi que pour ceux qui ne désirent pas poursuivre ces thérapies.<ref name=":0" /> | ||
Pour les patients:<ref name=":16" /><ref name=":0" /> | Pour les patients:<ref name=":16" /><ref name=":0" /> | ||
| Ligne 314 : | Ligne 311 : | ||
* | * | ||
Les agents bloquants le noeud AV tels que les béta-bloqueurs, le vérapamil, le diltiazem ou la digoxine | Les agents bloquants le noeud AV tels que les béta-bloqueurs, le vérapamil, le diltiazem ou la digoxine peuvent être envisagés uniquement si le patient est atteint d'une TRNAV orthodromique ou d'un profil WPW | ||
L'amiodarone peut être envisagées si les médicaments ci-haut s'avèrent inefficaces ou contre-indiqués chez les patients atteints d'une | L'amiodarone peut être envisagées si les médicaments ci-haut s'avèrent inefficaces ou contre-indiqués chez les patients atteints d'une TRNAV orthodromique ou de FA pré-excitée.<ref name=":16" /><ref name=":0" /> | ||
{{Section ontologique | classe = Maladie | nom = Suivi}} | {{Section ontologique | classe = Maladie | nom = Suivi}} | ||
| Ligne 332 : | Ligne 329 : | ||
{{Section ontologique | classe = Maladie | nom = Évolution}} | {{Section ontologique | classe = Maladie | nom = Évolution}} | ||
Le profil WPW est une maladie rare, et la plupart des patients avec une pré-excitation à l'ECG n'auront jamais de | Le profil WPW est une maladie rare, et la plupart des patients avec une pré-excitation à l'ECG n'auront jamais de symptôme, d'arythmie associée ou de mort subite. Deux études populationnelles ont démontré que le taux de mort subite chez les patients présentant un profil WPW est entre 0,0002 et 0,0015 par patient-année.<ref name=":2" /><ref name=":3">{{Citation d'un article|prénom1=T. M.|nom1=Munger|prénom2=D. L.|nom2=Packer|prénom3=S. C.|nom3=Hammill|prénom4=B. J.|nom4=Feldman|titre=A population study of the natural history of Wolff-Parkinson-White syndrome in Olmsted County, Minnesota, 1953-1989|périodique=Circulation|volume=87|numéro=3|date=1993-03|issn=0009-7322|pmid=8443907|doi=10.1161/01.cir.87.3.866|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/8443907/|consulté le=2021-01-16|pages=866–873}}</ref><ref name=":4" /> | ||
Certains facteurs de risque exposent le patient à un risque plus élevé de mort | Certains facteurs de risque exposent le patient à un risque plus élevé de mort subite notamment: <ref name=":2" /><ref name=":3" /><ref name=":4" /> | ||
* le sexe masculin | * le sexe masculin | ||
* l'âge de moins de 35 ans | * l'âge de moins de 35 ans | ||
* des antécédents de fibrillation auriculaire ou | * des antécédents de fibrillation auriculaire ou TRNAV | ||
* de multiples voies accessoires | * de multiples voies accessoires | ||
* la localisation septale de la voie accessoire | * la localisation septale de la voie accessoire | ||
* la capacité de conduction antérograde rapide du faisceau accessoire | * la capacité de conduction antérograde rapide du faisceau accessoire | ||
Malgré la faible prévalence du profil WPW ou la faible incidence de complications graves, cette condition médicale reste dangereuse. Le pronostic des patients présentant un profil WPW s'est considérablement amélioré grâce aux médicaments antiarythmiques et | Malgré la faible prévalence du profil WPW ou la faible incidence de complications graves, cette condition médicale reste dangereuse. Le pronostic des patients présentant un profil WPW s'est considérablement amélioré grâce aux médicaments antiarythmiques et aux techniques d'ablation qui ont été développées au cours des 80 dernières années. Pour les patients atteints du syndrome WPW, avec facteurs de risque ou selon la préférence, l'ablation par cathéter avec radiofréquence peut être curative et présente des taux de réussite élevés avec de faibles taux de complications. <ref name=":14" /><ref name=":0" /> | ||
== Prévention == | == Prévention == | ||
{{Section ontologique | classe = Maladie | nom = Prévention}} | {{Section ontologique | classe = Maladie | nom = Prévention}} | ||
Les dysrythmies provoquant des anomalies électriques associées au syndrome WPW sont le résultat d'une anomalie congénitale formant une voie accessoire. Il n'y a rien qui puisse être fait pour empêcher le profil WPW. Suivant la manifestation du syndrome WPW avec la présentation d'une tachyarythmie, une étude électrophysiologique peut être réalisée pour cartographier et évaluer les risques de la voie accessoire. De plus, l'ablation par radiofréquence | Les dysrythmies provoquant des anomalies électriques associées au syndrome WPW sont le résultat d'une anomalie congénitale formant une voie accessoire. Il n'y a rien qui puisse être fait pour empêcher le profil WPW. Suivant la manifestation du syndrome WPW avec la présentation d'une tachyarythmie, une étude électrophysiologique peut être réalisée pour cartographier et évaluer les risques de la voie accessoire. De plus, l'ablation par cathéter avec radiofréquence de la voie accessoire peut également être une option de traitement curative. Lorsque cette ablation n'est pas une option ou une préférence, les médicaments antiarythmiques peuvent être une alternative raisonnable pour ces patients.<ref name=":16" /><ref name=":0" /> | ||
== Concepts clés == | == Concepts clés == | ||
Les patients présentant une fibrillation auriculaire et une réponse ventriculaire rapide sont souvent traités par amiodarone ou procaïnamide. Le procaïnamide et la cardioversion sont des traitements acceptés pour la conversion de la tachycardie associée au syndrome de Wolff Parkinson White (WPW). Dans la FA aiguë associée au syndrome WPW, l'utilisation d'amiodarone IV peut potentiellement entraîner une fibrillation ventriculaire dans certains rapports et doit donc être évitée. | Les patients présentant une fibrillation auriculaire et une réponse ventriculaire rapide sont souvent traités par amiodarone ou procaïnamide. Le procaïnamide et la cardioversion sont des traitements acceptés pour la conversion de la tachycardie associée au syndrome de Wolff Parkinson White (WPW). Dans la FA aiguë associée au syndrome WPW, l'utilisation d'amiodarone IV peut potentiellement entraîner une fibrillation ventriculaire rapportée dans certains rapports de cas et doit donc être évitée. | ||
Les bloqueurs du nœud AV doivent être évités en cas de fibrillation auriculaire et de flutter auriculaire avec syndrome de Wolff Parkinson White (WPW). En particulier, il faut éviter l'adénosine, le diltiazem, le vérapamil | Les bloqueurs du nœud AV doivent être évités en cas de fibrillation auriculaire et de flutter auriculaire avec syndrome de Wolff Parkinson White (WPW). En particulier, il faut éviter l'adénosine, le diltiazem, le vérapamil ainsi que les autres inhibiteurs calciques et bêta-bloqueur. Ils peuvent exacerber le syndrome en bloquant la voie électrique normale du cœur et en facilitant la conduction antérograde via la voie accessoire. | ||
Une tachycardie à complexe QRS large | Une tachycardie à complexe QRS large se présentant de manière aigue doit être considérée comme une tachycardie ventriculaire s'il subsiste un doute sur l'étiologie. | ||
== Références == | == Références == | ||
Version du 21 février 2021 à 12:51
| Maladie | |
 Circuit de réentrée utilisant un faisceau accessoire (illustré en blanc) | |
| Caractéristiques | |
|---|---|
| Signes | Tachycardie , Bradypnée, Rythme cardiaque irrégulier, Tension artérielle normale, Rythme cardiaque régulier, Examen neurologique, Hypotension artérielle , Hypertension artérielle |
| Symptômes |
Dyspnée , Vertige , Lipothymie , Syncope , Fatigue , Anxiété , Douleur thoracique , Asymptomatique , Palpitations |
| Diagnostic différentiel |
Flutter auriculaire, Fibrillation auriculaire, Tachycardie auriculaire, Syndrome coronarien aigu, Dysélectrolytémie, Tachycardie sinusale, Tachycardie jonctionnelle, Rythme idioventriculaire accéléré, Anomalies métaboliques, Torsade de pointes, ... [+] |
| Informations | |
| Terme anglais | Wolff-Parkinson-White Syndrome |
| Spécialités | Cardiologie, Soins intensifs, Médecine d'urgence, Médecine interne |
|
| |
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
Le syndrome de Wolff-Parkinson-White (WPW) est un problème de pré-excitation cardiaque congénitale par voie accessoire. Cette connexion anormale entre les oreillettes et les ventricules génère une conduction électrique cardiaque anormale pouvant entraîner des arythmies symptomatiques et potentiellement mortelles.
Le terme «profil WPW» est utilisé pour décrire les patients asymptomatiques ayant des manifestations de pré-excitation à l'ECG. Or, le terme «syndrome WPW» est réservé aux patients manifestant une tachyarythmie symptomatique et des anomalies caractéristiques du Wolf-Parkinson-White à l 'ECG. [1][2]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Selon plusieurs études de population à grande échelle, la prévalence du WPW est estimée entre 1 à 3 pour 1000 individus (0,1 à 0,3%). Toutefois, les patients ayant un profil WPW sont plus difficiles à identifier, puisque ces individus, par définition, ne présentent aucun symptôme clinique. Environ 65% des adolescents et 40% des personnes de plus de 30 ans avec un profil WPW à l'enregistrement de l'ECG sont asymptomatiques. L'incidence des patients présentant un profil WPW qui évoluant vers une arythmie (syndrome WPW) est d'environ 1% à 2% par an. De plus, le syndrome WPW atteint sa prévalence maximale entre 20 et 24 ans. [3][4][5][1]
Des études familiales ont démontré une incidence légèrement plus élevée de WPW (environ 0,55%) parmi les proches au premier degré d'un patient atteint de cette maladie. Toutefois, une forme familiale du syndrome WPW reliée à une mutation faux-sens dans le gène PRAKAG2 entraînerait une augmentation de la prévalence à 3,4% chez les parents de premier degré. De plus, cette forme pourrait être associée à une cardiopathie structurelle congénitale comprenant une anomalie d'Ebstein et une cardiomyopathie hypertrophique.
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Le profil WPW survient lorsqu'une pré-excitation ventriculaire à travers la voie accessoire fusionne avec la conduction électrique normale du cœur provenant du nœud auriculo-ventriculaire (AV). Une altération au niveau de la chambre myocardique au moment du repli précoce auriculaire et ventriculaire durant l’embryogenèse du cœur serait à l'origine de l'apparition du faisceau accessoire. Par conséquent, ces connexions myocardiques conductrices affectent l'isolation électrique normale entre les oreillettes et les ventricules formant ainsi la voie accessoire. [2][6]Contrairement au nœud AV, cette voie a une conduction non décrémentielle ou non retardée. Le niveau de dangerosité associé au faisceau accessoire dépend de ses propres caractéristiques électriques (la vitesse de conduction, la direction de conduction et la période réfractaire), de son emplacement et du nombre de voies. Ces éléments détermineront l'implication de la voie dans l'initiation ou la transmission d'une arythmie menant au syndrome WPW.[7][8][1].
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Système de conduction cardiaque normale
Le cœur est constitué de deux compartiments qui sont électriquement isolés, soit les oreillettes et les ventricules. Ces unités sont reliées par un système de conduction qui permet une synchronisation et une fonction cardiaques normales. L'influx électrique, généré par le noeud sino-auriculaire au niveau de l'oreillette droite, se propage à travers les oreillettes via les voies inter-nodales jusqu'au noeud auriculo-ventriculaire (AV). Cet influx est par la suite ralenti dans le noeud AV afin de permettre la contraction auriculaire et le remplissage des ventricules avant l'éjection. Finalement, le potentiel d'action est rapidement transmis aux myocytes ventriculaires via le système de His-Purkinje permettant une dépolarisation ventriculaire rapide et une contraction synchronisée. [2][9]
Système de conduction impliquant une voie accessoire
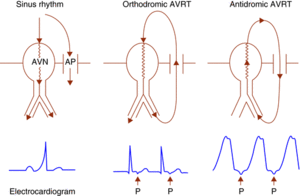
Dans le WPW, la présence d'un faisceau accessoire altère la conduction électrique normale du cœur. Il permet à l'activité électrique cardiaque, d'une part, de contourner le retard de conduction au nœud AV et d'arriver plus rapidement aux ventricules. Cet événement entraine une dépolarisation ventriculaire prématurée (pré-excitation ventriculaire). D'autre part, elle contourne également le système His-Purkinje à conduction rapide ce qui ralentit la propagation de la dépolarisation ventriculaire précoce. En outre, cette dépolarisation anormale peut être visible à l'ECG par un court intervalle PR avec un empattement de l'onde R au début du complexe QRS appelé onde delta. Lorsque la conduction cardiaque normale rattrape la pré-excitation ventriculaire, le complexe QRS normale efface l'onde delta. [1]
Une voie accessoire peut mener au syndrome WPW de deux manières:
- Initiation et maintien d'une arythmie: Le circuit formé entre le système de conduction normal du cœur et la voie accessoire peut entrainer une tachycardie par réentrée nodale auriculo-ventriculaire (TRNAV). Une extrasystole peut déclencher un cycle récurrent dans le circuit entre les oreillettes, le nœud AV, les ventricules et la voie accessoire. De plus, la TRNAV consiste en deux variantes, soit orthodromique et antidromique.[1]
- Transmission d'une arythmie supraventriculaire vers les ventricules: La transmission d'une arythmie supraventriculaire vers les ventricules est possible en présence d'une voie accessoire alors que normalement les ventricules seraient isolés de cette arythmie. La propriété de conduction non décrémentale de la voie accessoire prédispose les patients atteints du syndrome WPW à la mort subite. Cela se produit lors de l'apparition de fréquences ventriculaires accélérées dans des conditions de dépolarisation auriculaire rapide, telles que la fibrillation auriculaire (FA) ou le flutter auriculaire. Ces fréquences ventriculaires rapides peuvent dégénérer en fibrillation ventriculaire (FV) et en arrêt cardiaque. [6][10][11][12][13][1]
| Caractéristique | TRNAV Orthodromique | TRNAV Antidromique |
|---|---|---|
| Direction de l'influx de la voie de conduction AV | Antérograde | Rétrograde |
| Direction de l'influx du faisceau accessoire | Rétrograde | Antérograde |
| À l'ECG | QRS étroit | QRS large |
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Les patients avec un profil WPW qui n'ont jamais développé d'arythmie sont asymptomatiques et, par conséquent, leurs antécédents et leur examen physique seront pour la plupart sans particularité. L'ECG peut présenter les anomalies typiques du syndrome ou même être complètement normal si la voie accessoire est transitoire ou dissimulée. Les patients présentant un profil WPW peuvent avoir des antécédents familiaux du profil ou de syndrome WPW. [1]
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Les facteurs de risque comprennent: [1]
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Bien que certains patients peuvent être asymptomatiques, les éléments suivants sont à rechercher:
- les antécédents personnels et familiaux cardiovasculaires incluant le syndrome WPW, la mort subite et les cardiopathies structurelles congénitales;[1]
- les symptômes associés à l'arythmie, notamment:[1]
À noter, que les symptômes peuvent survenir lors de l'exercice ou au repos. De plus, chez certains patients, des stimulants tel que le café ou l'alcool peuvent déclencher les symptômes.[9]
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
L'examen physique se concentre sur l'état de perfusion cardiovasculaire et pulmonaire ainsi que sur l'examen neurologique. Toutefois, l'évaluation clinique peut se révéler normale si l’arythmie est résolue.
Les éléments pouvant être retrouvés à l'examen physique sont: [1]
- signes vitaux:
- tachycardie
- variation de la tension artérielle : peut être normale, élevée ou hypotension en fonction de la gravité de la tachycardie, des comorbidités et de la capacité du patient à compenser l'arythmie
- bradypnée / tachypnée : la fréquence respiratoire peut varier selon le niveau de détresse respiratoire et la capacité du patient à maintenir la tension artérielle de perfusion
- examen cardiaque:
- rythme cardiaque régulier ou irrégulier, selon le type d'arythmie
- Le reste de l'examen physique, soit l'examen pulmonaire et l'examen neurologique, peut être sans particularité ou démontrer des signes de malaise, de détresse, d'hypoperfusion, de choc cardiogénique et la perte de conscience en fonction de la gravité de l'arythmie.
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
ECG

L'ECG est l'investigation primordiale permettant le diagnostic d'un profil ou d'un syndrome WPW.
À l'ECG on peut voir:[1]
- un intervalle P-R court (<120 ms)
- un QRS large (> 120 ms)
- une onde delta (changement de pente de l'onde R) : cette morphologie est formée par la fusion de la pré-excitation du ventricule par la voie accessoire et du complexe QRS normal émergeant du système de conduction normale.
L'absence du tracé typique n'exclut pas la présence d'une voie accessoire. Certaines voies ne sont capables de conduire des impulsions que dans certaines conditions ou dans une direction rétrograde (faisceau accessoire «caché»). Puisque la voie accessoire rétrograde implique une conduction ventriculo-auriculaire, il n'y a pas de pré-excitation ventriculaire lors d'un rythme sinusal normal. Donc, l'ECG sera normal sauf si l'impulsion électrique est générée dans le ventricule, telle qu'une extrasystole ventriculaire ou une stimulation ventriculaire. [1]
Autres Investigations
L'imagerie et les bilans sanguins doivent être adaptés à la situation clinique. Ils peuvent être utiles pour évaluer les conditions cliniques sous-jacentes ou concomitantes ainsi que les signes d'atteintes d'organes cibles résultant de la tachyarythmie.
Imagerie:[1][12]
- une radiographie pulmonaire
- une échographie cardiaque
Bilans sanguins:[1][12]
- une formule sanguine complète
- les enzymes cardiaques
- le peptide natriurétique de type B (BNP)
- un bilan métabolique de base
- un bilan thyroïdien
- un gaz veineux ou artériel
- des tests supplémentaires pour évaluer d'autres conditions métaboliques ou comorbides en fonction du contexte clinique
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Le syndrome Wolf-Parkinson-White est un diagnostic posé à l'ECG. Toutefois, les éléments de l'histoire et de l'examen physique peuvent nous permettre de suspecter le syndrome. Notamment, dans le cas des patients asymptomatiques, le tracé à l'ECG sera une découverte fortuite.
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Le diagnostic différentiel du profil et du syndrome WPW est vaste, car il peut varier selon les symptômes, le tracé d' ECG ou le type de dysrythmie que le patient présente.
Selon les trouvailles à l'ECG
Le diagnostic différentiel comprend:[12] [1]
- l'infarctus du myocarde
- le bloc de branche
- les anomalies cardiaques structurelles congénitales ou acquises
- les anomalies électrolytiques
- le rythme idioventriculaire accéléré
- le bigéminisme ventriculaire
- les anomalies métaboliques
- la cardiomyopathie hyperthrophique
- les alternances électriques
- les extrasystoles jonctionnelles et ventriculaires
Si présence de tachyarythmie
Lorsque les patients ont un tracé WPW sur un ECG et des antécédents ou des symptômes d'un épisode de tachyarythmie, le diagnostic différentiel dépendra du type arythmie qu'ils présentent. Une voie accessoire qui participe à l'initiation et au maintien d'une arythmie peut provoquer une tachycardie régulière qui sera à complexe QRS étroite provenant de la TRNAV orthodromique ou à complexe QRS large provenant de l'TRNAV antidromique. L'arythmie sera irrégulière s'il existe une conduction variable des épisodes récurrents d'initiation et de fin de la TRNAV ou si la voie accessoire propage une arythmie générée ailleurs. Par conséquent, le diagnostic différentiel doit inclure les causes des tachycardies à complexes QRS larges et étroits, régulières ou irrégulières: [12][1]
| À complexes QRS étroits | À complexes QRS larges | ||
|---|---|---|---|
| Rythme régulier | Rythme irrégulier | Rythme régulier | Rythme irrégulier |
| Tachycardie sinusale
Tachycardie auriculaire Flutter auriculaire (avec bloc AV régulier) Tachycardie par réentrée nodale auriculo-ventriculaire (TRNAV) Tachycardie par réentrée auriculo-ventriculaire (TRNAV) orthodromique Tachycardie jonctionnelle |
Fibrillation auriculaire
Flutter auriculaire ( avec bloc AV variable) Tachycardie auriculaire multifocale Tachycardie sinusale avec extrasystoles |
Tachycardie ventriculaire
Rythme idioventriculaire accéléré Tachycardie par réentrée auriculo-ventriculaire antidromique (TRNAV) Rythme électro-stimulé Artéfacts Anomalies métaboliques/électrolytiques |
Torsades de pointes
Tachycardie ventriculaire non soutenue Anomalies métaboliques/électrolytiques |
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Prise en charge des patients asymptomatiques
Les patients asymptomatiques présentant un profil WPW ne nécessitent aucun traitement immédiat. Cependant, une évaluation en cardiologie ou en électrophysiologie peut être pertinente chez ces patients afin de déterminer la stratification du risque de développer une tachyarythmie.[12]Les patients jugés à haut risque peuvent bénéficier de médicaments antiarythmiques préventifs ou d'ablation de la voie accessoire de façon prophylactique en fonction de leur niveau de risque, du type et des caractéristiques de la voie, de leurs comorbidités cardiaques et d'autres conditions médicales. En effet, les patients ayant un profil de WPW connu avec des épisodes symptomatiques antérieurs, mais actuellement sans arythmie ou symptôme, ont un risque plus élevé d'arythmies récurrentes. Considérant qu'ils ont eu ces épisodes antérieurs et que leur voie accessoire est susceptible d'initier et de maintenir ou de transmettre une arythmie, ils doivent être évalués et traités.[1]
Stratification du risque d'arrêt cardiaque
La stratification du risque peut être effectuée soit de manière invasive ou non invasive. L'évaluation non invasive est généralement privilégiée.
Les méthodes non-invasives sont:[1]
- un ECG à l'effort
- un ECG ambulatoire (moniteur Holter)
- un test de provocation par inhibiteur des canaux sodiques (procainamide)
Conduite à favoriser selon le résultat aux tests non-invasifs :
- La présence d'une perte brusque et nette de pré-excitation à des fréquences sinusales plus rapides à l'électrocardiogramme suggère une voie à conduction faible ou à faible risque. Il est donc peu probable que ces voies entraînent des fréquences ventriculaires potentiellement mortelles pendant une FA. Ainsi, dans ces cas, une surveillance étroite est la seule mesure recommandée.
- Si la pré-excitation persiste à des fréquences cardiaques plus rapides pendant les tests d'effort ou persiste pendant toute la période de surveillance ambulatoire, cela peut suggérer qu'une évaluation invasive sera nécessaire. Toutefois, cela ne signifie pas nécessairement que la voie est «à haut risque». [1]
Les études électrophysiologiques:
- Il s'agit d'un test invasif
- Indications: les patients avec une ou des voies accessoires jugées à haut risque ou ceux ayant des professions à haut risque.[12]
- Principe du test: La mesure de l'intervalle RR pré-excité le plus court (SPERRI) est utilisée pour déterminer les propriétés de la voie accessoire.
- Un SPERRI inférieur à 250 ms peut être une indication pour l'ablation de la voie accessoire puisqu'une valeur en-dessous de ce seuil est plus fréquemment observée chez les patients avec un WPW qui ont subi un arrêt cardiaque[1]
Surveillance
Les patients asymptomatiques sont considérés comme à faible risque de subir un arrêt cardiaque. Ceux ayant subi un arrêt cardiaque présentent presque toujours des symptômes liés à la tachycardie. Ainsi, la plupart des patients asymptomatiques peuvent être pris en charge par une réassurance et une surveillance clinique étroite. Il est conseillé aux patients d'avertir leur clinicien ou de consulter en urgence en cas de palpitations rapides ou de syncope.[1]
Prise en en charge des patients symptomatiques:
Traitement en aigu
Évaluer la stabilité hémodynamique du patient présentant une tachyarythmie aigue:[1]
- Signes d'instabilité hémodynamique:
- hypotension
- altération de l'état de conscience
- signes de choc
- gêne thoracique ischémique
- insuffisance cardiaque aigue
Chez les patients hémodynamiquement instables:
- Déterminer la présence d'un pouls pour identifier l'algorithme de l' Advance Cardiac Life Support (ACLS) à utiliser:[12][14][15][1]
- absence de pouls: se référer à l'algorithme de l'arrêt cardiaque
- présence de pouls: se référer à l'algorithme de la tachycardie
- La cardioversion électrique doit être utilisée chez un patient hémodynamiquement instable atteint d'une tachyarythmie persistante
- Un essai d'adénosine peut être envisagé pour une tachycardie régulière à complexe étroit
Chez les patients hémodynamiquement stables:
Le traitement pharmacologique doit être choisi en fonction du type d'arythmie et de la voie accessoire, puisque certains de ces médicaments peuvent être néfastes et potentiellement mortels.
Selon le type de tachyarythmie, la prise en charge sera différente:
| Type de Tachyarrythmie | Rôle du faisceau accessoire | Traitement | Contre-indications |
|---|---|---|---|
| Tachycardie par réentrée auriculo-ventriculaire (TRNAV) orthodromique | initiation et maintien de l'arythmie | 1ère ligne: manoeuvre vagale suivi d'un essai d'adénosine IV
2e ligne: béta-bloqueurs IV ou bloqueurs des canaux calciques IV (diltiazem et verapamil) 3e ligne: cardioversion dans les cas réfractaires |
|
| Tachycardie par réentrée auriculo-ventriculaire (TRNAV) antidromique | initiation et maintien de l'arythmie | 1ère ligne: procaïnamide IV
2e ligne: cardioversion dans les cas réfractaires |
Agent bloquant le noeud AV
|
| Fibrillation auriculaire pré-excitée | transmission d'arthmie supra-ventriculaire vers les ventricules | 1ère ligne: procaïnamide IV ou ibutilide IV
2e ligne: cardioversion dans les cas réfractaires |
Amiodarone
Agent bloquant le noeud AV
|
Traitement à long terme
L'ablation de la voie accessoire
L'ablation est un traitement curatif pour le WPW
- l'ablation par cathéter:[14][17]
- 1ère ligne de traitement chez les patients symptomatiques ou asymptomatiques avec un risque d'arrêt cardiaque élevé
- deux types: par radiofréquence ou par cryoablation
- l'ablation chirurgicale:[18]
- alternative à l'ablation par cathéter, car la procédure est plus invasive
Les antiarythmiques
L'utilisation des antiarythmiques est une option possible pour les patients qui ne sont pas candidats à une ablation par cathéter ou chirurgicale, ainsi que pour ceux qui ne désirent pas poursuivre ces thérapies.[1]
- sans cardiopathie structurelle ou ischémique: la flécaïnide et la propafénone
- atteints de cardiopathie structurelle: la dofétilide ou le sotalol
Les agents bloquants le noeud AV tels que les béta-bloqueurs, le vérapamil, le diltiazem ou la digoxine peuvent être envisagés uniquement si le patient est atteint d'une TRNAV orthodromique ou d'un profil WPW
L'amiodarone peut être envisagées si les médicaments ci-haut s'avèrent inefficaces ou contre-indiqués chez les patients atteints d'une TRNAV orthodromique ou de FA pré-excitée.[12][1]
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Les complications des tachyarythmies associées au WPW sont:[19][5][17][1]
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le profil WPW est une maladie rare, et la plupart des patients avec une pré-excitation à l'ECG n'auront jamais de symptôme, d'arythmie associée ou de mort subite. Deux études populationnelles ont démontré que le taux de mort subite chez les patients présentant un profil WPW est entre 0,0002 et 0,0015 par patient-année.[5][20][17]
Certains facteurs de risque exposent le patient à un risque plus élevé de mort subite notamment: [5][20][17]
- le sexe masculin
- l'âge de moins de 35 ans
- des antécédents de fibrillation auriculaire ou TRNAV
- de multiples voies accessoires
- la localisation septale de la voie accessoire
- la capacité de conduction antérograde rapide du faisceau accessoire
Malgré la faible prévalence du profil WPW ou la faible incidence de complications graves, cette condition médicale reste dangereuse. Le pronostic des patients présentant un profil WPW s'est considérablement amélioré grâce aux médicaments antiarythmiques et aux techniques d'ablation qui ont été développées au cours des 80 dernières années. Pour les patients atteints du syndrome WPW, avec facteurs de risque ou selon la préférence, l'ablation par cathéter avec radiofréquence peut être curative et présente des taux de réussite élevés avec de faibles taux de complications. [10][1]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Les dysrythmies provoquant des anomalies électriques associées au syndrome WPW sont le résultat d'une anomalie congénitale formant une voie accessoire. Il n'y a rien qui puisse être fait pour empêcher le profil WPW. Suivant la manifestation du syndrome WPW avec la présentation d'une tachyarythmie, une étude électrophysiologique peut être réalisée pour cartographier et évaluer les risques de la voie accessoire. De plus, l'ablation par cathéter avec radiofréquence de la voie accessoire peut également être une option de traitement curative. Lorsque cette ablation n'est pas une option ou une préférence, les médicaments antiarythmiques peuvent être une alternative raisonnable pour ces patients.[12][1]
Concepts clés
Les patients présentant une fibrillation auriculaire et une réponse ventriculaire rapide sont souvent traités par amiodarone ou procaïnamide. Le procaïnamide et la cardioversion sont des traitements acceptés pour la conversion de la tachycardie associée au syndrome de Wolff Parkinson White (WPW). Dans la FA aiguë associée au syndrome WPW, l'utilisation d'amiodarone IV peut potentiellement entraîner une fibrillation ventriculaire rapportée dans certains rapports de cas et doit donc être évitée.
Les bloqueurs du nœud AV doivent être évités en cas de fibrillation auriculaire et de flutter auriculaire avec syndrome de Wolff Parkinson White (WPW). En particulier, il faut éviter l'adénosine, le diltiazem, le vérapamil ainsi que les autres inhibiteurs calciques et bêta-bloqueur. Ils peuvent exacerber le syndrome en bloquant la voie électrique normale du cœur et en facilitant la conduction antérograde via la voie accessoire.
Une tachycardie à complexe QRS large se présentant de manière aigue doit être considérée comme une tachycardie ventriculaire s'il subsiste un doute sur l'étiologie.
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Wolff Parkinson White Syndrome (StatPearls / Wolff Parkinson White Syndrome (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32119324 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 et 1,32 Lovely Chhabra, Amandeep Goyal et Michael D. Benham, StatPearls, StatPearls Publishing, (PMID 32119324, lire en ligne)
- ↑ 2,0 2,1 et 2,2 Antoon Moorman, Sandra Webb, Nigel A. Brown et Wouter Lamers, « Development of the heart: (1) formation of the cardiac chambers and arterial trunks », Heart (British Cardiac Society), vol. 89, no 7, , p. 806–814 (ISSN 1468-201X, PMID 12807866, Central PMCID 1767747, DOI 10.1136/heart.89.7.806, lire en ligne)
- ↑ Richard Kobza, Stefan Toggweiler, Roger Dillier et Roger Abächerli, « Prevalence of preexcitation in a young population of male Swiss conscripts », Pacing and clinical electrophysiology: PACE, vol. 34, no 8, , p. 949–953 (ISSN 1540-8159, PMID 21453334, DOI 10.1111/j.1540-8159.2011.03085.x, lire en ligne)
- ↑ A. D. Krahn, J. Manfreda, R. B. Tate et F. A. Mathewson, « The natural history of electrocardiographic preexcitation in men. The Manitoba Follow-up Study », Annals of Internal Medicine, vol. 116, no 6, , p. 456–460 (ISSN 0003-4819, PMID 1739235, DOI 10.7326/0003-4819-116-6-456, lire en ligne)
- ↑ 5,0 5,1 5,2 et 5,3 P. J. Fitzsimmons, P. D. McWhirter, D. W. Peterson et W. B. Kruyer, « The natural history of Wolff-Parkinson-White syndrome in 228 military aviators: a long-term follow-up of 22 years », American Heart Journal, vol. 142, no 3, , p. 530–536 (ISSN 0002-8703, PMID 11526369, DOI 10.1067/mhj.2001.117779, lire en ligne)
- ↑ 6,0 et 6,1 Sultan Mirzoyev, Christopher J. McLeod et Samuel J. Asirvatham, « Embryology of the conduction system for the electrophysiologist », Indian Pacing and Electrophysiology Journal, vol. 10, no 8, , p. 329–338 (ISSN 0972-6292, PMID 20811536, Central PMCID 2922875, lire en ligne)
- ↑ P. G. Colavita, D. L. Packer, J. C. Pressley et K. A. Ellenbogen, « Frequency, diagnosis and clinical characteristics of patients with multiple accessory atrioventricular pathways », The American Journal of Cardiology, vol. 59, no 6, , p. 601–606 (ISSN 0002-9149, PMID 3825901, DOI 10.1016/0002-9149(87)91177-5, lire en ligne)
- ↑ Justin P. Zachariah, Edward P. Walsh, John K. Triedman et Charles I. Berul, « Multiple accessory pathways in the young: the impact of structural heart disease », American Heart Journal, vol. 165, no 1, , p. 87–92 (ISSN 1097-6744, PMID 23237138, Central PMCID 3523339, DOI 10.1016/j.ahj.2012.10.025, lire en ligne)
- ↑ 9,0 9,1 et 9,2 (en) « Wolff-Parkinson-White (WPW) syndrome - Symptoms and causes », sur Mayo Clinic (consulté le 27 décembre 2020)
- ↑ 10,0 et 10,1 Pediatric and Congenital Electrophysiology Society (PACES), Heart Rhythm Society (HRS), American College of Cardiology Foundation (ACCF) et American Heart Association (AHA), « PACES/HRS expert consensus statement on the management of the asymptomatic young patient with a Wolff-Parkinson-White (WPW, ventricular preexcitation) electrocardiographic pattern: developed in partnership between the Pediatric and Congenital Electrophysiology Society (PACES) and the Heart Rhythm Society (HRS). Endorsed by the governing bodies of PACES, HRS, the American College of Cardiology Foundation (ACCF), the American Heart Association (AHA), the American Academy of Pediatrics (AAP), and the Canadian Heart Rhythm Society (CHRS) », Heart Rhythm, vol. 9, no 6, , p. 1006–1024 (ISSN 1556-3871, PMID 22579340, DOI 10.1016/j.hrthm.2012.03.050, lire en ligne)
- ↑ Sana M. Al-Khatib, Aysha Arshad, Ethan M. Balk et Sandeep R. Das, « Risk Stratification for Arrhythmic Events in Patients With Asymptomatic Pre-Excitation: A Systematic Review for the 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society », Journal of the American College of Cardiology, vol. 67, no 13, , p. 1624–1638 (ISSN 1558-3597, PMID 26409260, DOI 10.1016/j.jacc.2015.09.018, lire en ligne)
- ↑ 12,00 12,01 12,02 12,03 12,04 12,05 12,06 12,07 12,08 12,09 12,10 et 12,11 Richard L. Page, José A. Joglar, Mary A. Caldwell et Hugh Calkins, « 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society », Circulation, vol. 133, no 14, , e506–574 (ISSN 1524-4539, PMID 26399663, DOI 10.1161/CIR.0000000000000311, lire en ligne)
- ↑ Atul Bhatia, Jasbir Sra et Masood Akhtar, « Preexcitation Syndromes », Current Problems in Cardiology, vol. 41, no 3, , p. 99–137 (ISSN 1535-6280, PMID 26897561, DOI 10.1016/j.cpcardiol.2015.11.002, lire en ligne)
- ↑ 14,0 et 14,1 Luz-Maria Rodriguez, J. Christoph Geller, Hung-Fat Tse et Carl Timmermans, « Acute results of transvenous cryoablation of supraventricular tachycardia (atrial fibrillation, atrial flutter, Wolff-Parkinson-White syndrome, atrioventricular nodal reentry tachycardia) », Journal of Cardiovascular Electrophysiology, vol. 13, no 11, , p. 1082–1089 (ISSN 1045-3873, PMID 12475096, DOI 10.1046/j.1540-8167.2002.01082.x, lire en ligne)
- ↑ 15,0 et 15,1 Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:19 - ↑ Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:18 - ↑ 17,0 17,1 17,2 et 17,3 C. Timmermans, J. L. Smeets, L. M. Rodriguez et G. Vrouchos, « Aborted sudden death in the Wolff-Parkinson-White syndrome », The American Journal of Cardiology, vol. 76, no 7, , p. 492–494 (ISSN 0002-9149, PMID 7653450, DOI 10.1016/s0002-9149(99)80136-2, lire en ligne)
- ↑ W. L. Holman, G. N. Kay, V. J. Plumb et A. E. Epstein, « Operative results after unsuccessful radiofrequency ablation for Wolff-Parkinson-White syndrome », The American Journal of Cardiology, vol. 70, no 18, , p. 1490–1491 (ISSN 0002-9149, PMID 1442625, DOI 10.1016/0002-9149(92)90306-j, lire en ligne)
- ↑ C. A. MacRae, N. Ghaisas, S. Kass et S. Donnelly, « Familial Hypertrophic cardiomyopathy with Wolff-Parkinson-White syndrome maps to a locus on chromosome 7q3 », The Journal of Clinical Investigation, vol. 96, no 3, , p. 1216–1220 (ISSN 0021-9738, PMID 7657794, DOI 10.1172/JCI118154, lire en ligne)
- ↑ 20,0 et 20,1 T. M. Munger, D. L. Packer, S. C. Hammill et B. J. Feldman, « A population study of the natural history of Wolff-Parkinson-White syndrome in Olmsted County, Minnesota, 1953-1989 », Circulation, vol. 87, no 3, , p. 866–873 (ISSN 0009-7322, PMID 8443907, DOI 10.1161/01.cir.87.3.866, lire en ligne)
