Retard de développement (approche clinique)
| Approche clinique | |
 Syndrome d'alcoolisation foetal | |
| Caractéristiques | |
|---|---|
| Informations | |
| Terme anglais | Retard de développement |
|
| |
Retard de développement (21)
Le développement chez l'humain fait référence aux changements physiques, cognitifs et psychosociaux qui se produisent tout au long de la vie. De nombreuses sphères de développement progressent de manière séquentielle au fil du temps. Voici les principales sphères du développement : [1]
- Développement moteur - moteur fin et grossier
- Développement du langage (tout le spectre des compétences en communication, y compris les gestes et la parole)
- Développement cognitif ( mémoire, apprentissage, résoudre des problèmes)
- Développement au niveau des habiletés sociales ( ex. interaction avec les enfants de son environnement)
- Développement des compétences adaptatives (Activités de la vie quotidienne (AVQ)
Lors d'un retard de développement, l'enfant peut présenter un retard dans une seule sphère de façon isolée, comme un retard de langage. Le retard de développement global , quant à lui, est généralement déterminé lorsque l'enfant présente une performance inférieure à deux écarts types sous la moyenne dans au moins deux sphères de développement, mentionnés plus haut [2]. Ce diagnostic est habituellement réservé pour les enfants âgés de moins de 5 ans . Par contre, beaucoup de ces enfants présenteront dans le futur une déficience intellectuelle (DI).
Noter que la déficience intellectuelle (DI) est une trouble neurodéveloppemental débutant avant l'âge de 18 ans. Elle se caractérise par des déficits développementaux importants tout au long de la vie, touchant principalement l'intelligence et le développement des compétences adaptatives, avec l'atteinte d'au moins un domaine adaptatif (conceptuel, social et pratique). Pour faire un diagnostic de DI, il faut présenter des limitations dans les deux cas suivants:
- Fonctions intellectuelles : atteinte de la résolution de problèmes, le raisonnement, le jugement, l'apprentissage scolaire et par l'expérience, la planification et l'abstraction. L'atteinte peut être confirmée par la clinique et des tests d'intelligences standardisés. Cela correspond généralement à un quotient intellectuel (QI) inférieur à deux écarts-types ou plus à la moyenne ( scores de QI habituellement <70)
- Fonctions adaptatives : limitations dans un ou plusieurs champs de fonctionnement de la vie quotidienne: communication, indépendance et participation sociale dans différents lieux comme l'école, le travail, la maison. Une assistance est souvent nécessaire au long cours pour un fonctionnement optimal dans les différents environnements quotidiens. [3][1]
Ces déficits se doivent de survenir DURANT la période de développement.
Épidémiologie
À l'échelle mondiale, en 2016, environ 52,9 millions d'enfants ont un retard de développement identifiable. Étant donné que 95% de la population réside dans des pays à revenu faible et intermédiaire , il existe un risque accru de retard et de troubles du développement. [4] Bien que la prévalence exacte du retard de développement soit inconnue, selon l'Organisation mondiale de la santé (OMS), 10% de la population de chaque pays a un problème au niveau du développement chez l'enfant que ce soit dans une ou plusieurs sphères.[5] Aux États-Unis, c'est environ 15% des enfants qui auraient au moins un problème au niveau du développement. [6] En Angleterre, la prévalence de la DI chez les enfants la population des moins de cinq ans et des adultes est de 2,7% et 2,17%, respectivement.[7]
La prévalence du retard dans le développement impliquant des domaines respectifs chez les enfants (qui est basée sur les données rapportées chez les enfants recevant des services en 2007 par l'USPSTF sur leur site Web respectif) est donnée ci-dessous: [6]
- Cognitif (1% à 1,5%)
- Troubles d'apprentissage (8%)
- Parole et langage (2% à 19%)
Selon l'étude Drakenstein sur la santé de l'enfant (DCHS) menée à Western Cape, en Afrique du Sud, le risque de faible performance développementale dans un environnement à haut risque était élevé chez les garçons. De même, plusieurs autres études ont également rapporté une incidence légèrement accrue chez les hommes, probablement en raison de la variabilité génétique sur le chromosome X.[8][9] La prévalence de DI varie ainsi en fonction du sexe et de l'âge de la personne; il serait plus élevé chez l'homme et chez l'individu d'âge scolaire. C'est environ 20 à 30 % plus d'hommes que de femmes qui sont diagnostiqués avec un DI.
Les autres facteurs de risque rapportés sont : l'âge maternel avancé, la pauvreté et le faible niveau d'éducation chez la mère, ce dernier étant un prédicateur plus fort que l'âge maternel dans une étude pour le développement d'une DI légère. L'âge paternel avancé jouerait également un rôle dans le développement d'une DI. En effet, une étude a démontré que l'âge paternel> 40 ans est associé à un risque accru de DI légère à modérée. [2]
Étiologies
L'étiologie du retard de développement est souvent multifactorielle. Lorsqu'elle est connue, l'étiologie peut inclure des facteurs génétiques, environnementaux et / ou psychosociaux. Parmi les causes de DI connues, les anomalies génétiques sont les plus fréquentes. [2]
Causes génétiques: Les modèles de développement sont souvent familiaux, y compris la marche et la conversation tardives chez les parents . Néanmoins, ces retards de développement peuvent également représenter des risques de syndromes ou de troubles du développement. Il existe une variation considérable dans la génétique des troubles du développement, allant des variantes du nombre de copies (CNV), des insertions, des délétions et des duplications. Le facteur génétique connu le plus courant pour la DI est le syndrome du X fragile, un trouble de répétition des trinucléotides (CGG) ciblant le gène du retard mental fragile 1 (FMR1) situé sur le chromosome X. X Fragile semble également conférer un risque de TSA . Le retard de développement et les phénotypes physiques peuvent être associés à d'autres troubles dans lesquels il y a des chromosomes ou des morceaux de chromosomes supplémentaires, par exemple, le syndrome de Down (trisomie 21), le syndrome d'Edward (trisomie 18) et le syndrome de Patau (trisomie 13) [10][11][12]. Les autre troubles chromosomiques comprennent le syndrome de Coffin-Lowry, principalement chez l'homme, et le syndrome de Rett chez la femme.[8]
Causes environnementales : Un grand nombre de facteurs environnementaux peuvent entraîner des retards de développement et des troubles du développement ultérieurs. Ces facteurs peuvent affecter le développement à un ou plusieurs points du processus de développement. [13] Par exemple, les toxines, les infections (TORCH), les agents tératogènes( ex. Isotrétinoïne) et les carences nutritionnelles sont quelques causes environnementales de retard de développement. [2]
| Atteintes | Pathologies |
|---|---|
| Retard de développement global | Anténatales ou périnatales
Intrinsèques
Post-natales
|
| Retard du langage et de la parole | Troubles du langage
Troubles de la parole
|
| Retard de développement moteur | Atteinte myopathie :
Atteinte neuropathique :
Atteinte moelle épinière:
Autres :
|
Physiopathologie
À l'exception des syndromes spécifiques qui incluent un retard de développement, la grande majorité des retards de développement sont idiopathiques. Bien que la physiopathologie exacte sous-jacente soit inconnue, plusieurs mécanismes ont été proposés par des études épidémiologiques qui conduisent à une sorte de retard de développement et / ou de handicaps. Étant donné que certaines formes de retard de développement peuvent survenir dans les familles, on suppose que les gènes jouent un rôle important dans le retard de développement. [13]
Une multitude de gènes et de mécanismes de transmission génétique ont été proposés. Alors que pour certaines causes de retard de développement telles que le X fragile ou le syndrome de Down , des étiologies génétiques sont connues, pour la plupart des autres, ce n'est pas aussi clair. Même pour des troubles bien caractérisés comme le trouble du spectre autistique, il existe plus de 100 allèles à risque [13]
L'axe hypothalamo-hypophysaire (AHH) est responsable de la régulation normale de la réponse au stress. Les facteurs de stress psychosociaux pendant la grossesse, l'activation immunitaire maternelle et la modification de l'AHH peuvent affecter de manière significative le développement cérébral du fœtus, mais il n'y a pas de relations de cause à effet spécifiques pour la plupart des troubles. Boyce et ses collègues ont proposé le concept de sensibilité différentielle. Cela suggère que le risque d'anomalies du développement est accru par une variété de facteurs qui créent une vulnérabilité biologique aux facteurs de stress environnementaux, mais ne sont exprimés que lorsque les stress environnementaux se produisent. De plus, même les enfants vulnérables peuvent réussir si les conditions environnementales sont très favorables et incitent à la résilience. [15][16][13]
Approche clinique
Une anamnèse complète et un examen physique approfondi sont des éléments essentiels de l'examen des enfants présentant des retards de développement. Des informations supplémentaires peuvent également être recueillies par une interaction avec l'enfant via des jouets adaptés à son âge (par exemple, des voitures miniatures, des blocs, des crayons de couleur et du papier) et en regardant l'enfant se déplacer dans la clinique. De plus, les vidéos personnelles peuvent s'avérer utiles. [17][13]
Lors du questionnaire, il importe toujours de se demander :[14]
- Est-ce qu'il y a une lenteur, une stagnation ou une régression du développement ? La régression est toujours inquiétante.
- L'enfant a-t-il une stimulation adéquate dans son environnement[note 1] ?
- Est-ce qu'il présente une surdité ou une cécité ?
- Est-ce que l'enfant présente un retard de développement dans une seule sphère ou est-ce un retard global ?
Pour répondre à cette dernière question, Il importe de connaître avant tout chacune des étapes normales du développement psychomoteur (en fonction des différentes sphères) selon l'âge de l'enfant.
Voici un tableau qui décrit le développement psychomoteur normal en fonction de l'âge de 1 mois jusqu'à 5 ans :
| Âge | Moteur grossier | Moteur fin | Parole-Langage | Cognitif/jeu | Social/Émotionnel |
|---|---|---|---|---|---|
| 1 mois |
|
|
|
|
|
| 2 mois |
|
|
Pas de sourire à 3 mois est préoccupant. |
|
|
| 4 mois |
|
|
|
|
|
| 6 mois |
|
|
|
|
|
| 9 mois |
|
|
|
|
|
| 12 mois |
|
|
|
|
|
| 18 mois |
Un enfant qui ne marche pas à 18 mois est préoccupant. |
|
< 10 mots à 18 mois est préoccupant. |
|
|
| 2 ans |
|
|
|
|
|
| 3 ans |
|
|
|
|
|
| 4 ans |
|
|
|
|
|
| 5 ans |
|
|
|
|
|
Aussi, en résumé, voici certaines des étapes importantes à retenir pour faire le diagnostic de retard de développement:
| Étape de développement | Âge moyen pour l'acquisition | Acquisition tardive |
|---|---|---|
| Sourire lorsqu'entend la voix de ses parents | 1 mois | 6 semaines |
| Roucoulement | 6 semaines | 2 mois et 3 semaines |
| Suit du regard un objet (180 degrés) | 2 mois et 2 semaines | 3 mois et 3 semaines |
| Tourne du ventre au dos | 4 mois et 2 semaines | 6 mois |
| Babillage | 5 mois | 9 mois |
| Transfert un objet d'une main à l'autre | 6 mois | 8 mois |
| S'assied sans aide | 9 mois | 11 mois |
| Pince inférieure pour saisir objets | 8 mois et 2 semaines | 14 mois |
| Maman et papa non spécifique ( Mamama et papapa) | 9 mois et 2 semaines | 13 mois |
| Premiers pas ( sans aide ) | 12 mois et 2 semaines | 15 mois |
| Dit trois mots ( en excluant papa et maman) | 13 mois et 2 semaines | 18 mois et 1 semaine |
| Imitation des adultes | 15 mois | 18 mois |
| Désigne au moins 6 parties du corps | 15 mois | 18 mois |
| Se déshabille en partie sans aide | 18 mois | 24 mois |
| S'habille sans aide | 3 ans et 6 mois | 4 ans et 6 mois |
| Dessine un bonhomme avec au moins 3 parties | 3 ans et 9 mois | 4 ans et 9 mois |
Comme indiqué précédemment, l'âge d'acquisition d'une étape de développement peut varier grandement d'un enfant à l'autre. L'acquisition tardive signifie que 90% des enfants ont habituellement acquis cette étape à cet âge. Vous pouvez aussi vous référer aux drapeaux rouges, listés plus bas pour cibler certains éléments pouvant faire suspecter un retard de développement.
Il importe de connaitre les étapes de développement normal afin de cibler tout retard chez l'enfant pour agir de façon précoce. Débuter rapidement, par exemple, les services de réadaptation peut permettre de minimiser les impacts négatifs au long cours. Par contre, les étapes de développement peuvent varier grandement d'un enfant à l'autre; il n'y a pas lieu de s'inquiéter si l'enfant reste dans les limites de la normale.[1]
Lors des visites périodiques, le médecin se doit de faire une surveillance du développement par rapport aux différentes sphères. Les parents sont souvent les premiers à dénoter une problématique dans le développement de leur enfant. Il importe ainsi de donner une attention particulière aux inquiétudes de ces derniers. Ils connaissent leur enfant mieux que nous! De même, lors de l'évaluation de l'enfant prématuré, il est essentiel de prendre en compte l'âge corrigé de ce dernier jusqu'à 2 ans d'âge, afin de ne pas identifier, de façon erronée, un retard de développement. Notez que le développement psychomoteur peut être influencé par des facteurs reliés à l'enfant ( ex. hérédité) et des facteurs reliés à l'environnement ( niveau socio-économique, culture).[18][14]
Différents outils de dépistage sont également offerts sous plusieurs formes( PedsDM, ASQ, M-chat_R/F) . Certains consistent à faire remplir un questionnaire seulement aux parents; d'autres visent à faire participer l'enfant et les parents. Ces tests ne sont, cependant, pas diagnostic. En pratique, à moins que la fratrie, par exemple, ait un problème de développement important, les médecins font habituellement seulement une surveillance du développement lors des visites périodiques. Des outils de suivi, comme l’ABCdaire 0-5 ans( différents éléments disponibles : feuillets de suivi en fonction de l’âge, courbes de croissance de l’OMS et calculateur de l’IMC...) peuvent être utiles à ce moment. [21]
Questionnaire
- Questionner les antécédents obstétricaux:
- Âge de la mère durant la grossesse et son vécu au niveau psychosocial et affectif
- Prise de poids durant la grossesse ( malnutrition maternelle ? malnutrition foetale?)
- Problèmes médicaux(ex. diabète, épilepsie, hypertension) ou chx chez la mère
- Trauma durant la grossesse
- Exposition à des toxines ( ex. radiations, vapeurs toxiques) ou consommation d'alcool, de rx ou de drogues durant la grossesse
- Sx infectieux (syndrome d'allure grippal, fièvre) ou contact avec personne malade pendant la grossesse
- Tests trisomie 21 fait ?, autres tests de dépistage ?
- Suivi de routine de la grossesse : nombre d'échographie, prise de poids de la maman, dépistage de l'aneuploïdie fœtale.
- Questionner le déroulement de l'accouchement :
- Travail prolongé?
- Présence de complications( souffrance foetale, présentation non optimale, césarienne, réanimation du bébé) ou instrumentation ( forceps, ventouse)
- Score Apgar à la naissance
- Mesure poids-taille-périmètre crânien à la naissance.
- Souffrance foetale : ph cordon, méconium
- Durée de l'hospitalisation
- Évaluer la période néonatale. Rechercher:
- Présence d'hypotonie
- Ictère important et prolongé,
- Hypothyroïdie
- Infection, fièvre
- Détresse respiratoire importante
- Alimentation difficile
- Hémorragies intraventriculaires cérébrales
- Convulsions
- Détresse respiratoire, intubation, ventilation mécanique
- Résultats de dépistage du nouveau-né: Dépistage néonatal sanguin (Phénylcétonurie, Hypothyroïdie congénitale, Tyrosinémie de type 1, Déficit en acyl-CoA déshydrogénase des acides gras à chaîne moyenne (MCADD), syndromes drépanocytaires majeurs, fibrose kystique) et dépistage néonatal urinaire (maladie acides aminés et organiques)
- Antécédents médicaux détaillés en post-natale:
- Rechercher la présence d'otites à répétions nécessitant des tubes (peut causer problème d'audition chez l'enfant)
- Questionner la prise de RX ( en particulier ceux pouvant avoir un effet sur le comportement ou l'état d'éveil , ex. phénobarbital)
- Présence d' infections du SNC? (ex. méningite, encéphalite)
- Connu pour traumatisme crânien?
- Connu maladies chroniques engendrant beaucoup d'hospitalisations?
- L'enfant a-t-il déjà eu de l'épilepsie ou des convulsions afébriles?
- Questionner les éléments psycho-sociaux chez l'enfant:
- Vit-il dans une famille biparentale, monoparentale, reconstituée? Si parents séparés, quels sont les arrangements pour la garde de l'enfant? Est-il dans une famille d'accueil ou est-ce qu'il l'a déjà été ?
- Rechercher le niveau de stimulation de l'enfant : y-a-t-il beaucoup de jeu à la maison ? Quelles sont les capacités parentales ? Les parents passent-ils beaucoup de temps avec leur enfant? L'enfant va-t-il à l'école ou à la garderie ?
- Réseau de soutien des parents : ont-ils des amis? des ressources s'ils nécessitent de l'aide ?
- Langues parlées à la maison et dans les autres environnements de l'enfant
- Problématiques infra familiales ?
- Consommation de substances psycho-actives par les parents?
- Questionner plus précisément les éléments reliés au retard:
- Questionner par rapport au développement psychomoteur dans les différentes sphères de la conception à l'âge actuel de l'enfant ( voir tableau plus bas pour orientation en fonction de l'âge). Dans quelles sphères l'enfant semble-t-il présenter un retard ? Est-ce que c'est une régression ou l'enfant n'a jamais atteint cette étape?
- Comment l'enfant fonctionne-t-il à la maison, à l'école ou à la garderie ( ou autres environnements qu'il fréquente)?
- Autres symptômes associés ? Rechercher la présence de stéréotypies, convulsions, tb de comportement...
- À quel moment les parents ont commencé à avoir une inquiétude par rapport au développement?
Recueillez les antécédents familiaux détaillés: La construction d'un arbre généalogique est souvent utile. Une histoire familiale sur trois générations doit être effectuée, évaluant les troubles neurodéveloppementaux et génétiques, les mortinaissances, les décès néonatals et les fausses couches,
Aussi:
- Y-a-t-il cosanguité ? région, origine ( ex. 2 parents venant de Charlevoix)
- Origine ethnique ?
- Rechercher si présence de maladie génétique/héréditaire dans la famille
- Y-a-t-il eu aussi des retards de développement dans la famille ? Présence d'handicap intellectuel ?
- Tb neurologiques ( épilepsie ? Gilles de la Tourette? Dystrophie musculaire?)
- Problèmes d'audition ( surdité) ou de vision importante ( myopie ou hypermétropie chez les parents lorsqu'ils étaient enfants)
- Trouble du spectre de l'autisme dans la famille ?
- Présence de TDAH ? TSA?
- Obtenir un historique de vaccination
- Obtenez une histoire nutritionnelle - (c.-à-d. Habitudes alimentaires).
- Collecter des données sur les performances sociales et scolaires à l'école: trouble d'apprentissage, décrochage scolaire chez les parents? Préciser niveau de scolarité des parents.
Questionnaire plus spécifique pour trouble de langage :
- Important d'essayer de dépister de la surdité qui pourrait expliquer un trouble de langage
- Questionner les antécédents culturels et linguistiques ( important pour l'évaluation)
Il est toujours nécessaire de rechercher une cause qui pourrait être réversible et pour laquelle on peut agir rapidement: exposition à des substances toxiques ou une importante négligence.
| Trouvaille | Penser à ... | Précisions |
|---|---|---|
| Neurologiques | ||
| Faiblesse musculaire | Toute maladie du SN périphérique | Atteinte musculaire
Atteinte médullaire
Atteinte sensitivo-mortrice ( avec atteinte sensitive, ex. paresthésies)
|
| Hypotonie grave et persistante sans faiblesse musculaire habituellement | Hypotonie avec atteinte centrale :
|
|
| Convulsions |
|
|
| Ataxie |
|
|
| Digestif | ||
| Constipation chronique | Syndrome de Williams | Syndrome de Williams: La constipation est un problème courant et peut être associé à des complications de diverticulose, de prolapsus rectal, d'hémorroïdes et, de façon plus rare, de perforation intestinale.[37] |
| Hyperphagie | Syndrome de Prader-Willi | Syndrome de Prader-Willi : Patient présente augmentation de l'appétit ( hyperphagie) et de l'obésité chez l'enfant et l'adulte. Classiquement, a des problèmes au niveau de l'alimentation dans la petite enfance( tel qu'inscrit plus haut) puis prise importante de poids après la petite enfance. Une légère DI est présente dans 2/3 des cas. [28] |
| Douleur abdominale et vomissements | Intoxication au plomb | Autres éléments suggestifs : Vit dans une maison ou garderie construite avant 1950, immigration récente, rénovations au domicile, certaines professions chez le parent ( ex. fonderie, soudure, réparation carrosserie).[38] |
| Musculo-squelettique | ||
| Anomalies de la démarche (SCP) associés à stéréotypie des mains | Syndrome de Rett | Voir plus haut |
| Autistiques | ||
|
Trouble du spectre de l'autisme |
Autres affections parfois associées : neurofibromatose, phénylcétonurie, syndrome d'Angelman ( délétion interstitielle entre 15q11 et 15q13 sur le chromosome 15 maternel), de Cohen, Cornelia de Lange, Cowden, Joubert, Klinefelter, de Prader-Willi, de Rett, de Smith-Lemli-Opitz, Turner et Williams. L'intoxication au plomb peut provoquer aussi un TSA.[39][40] |
| Comportementaux | ||
|
TDAH | Il n'y a pas de cause unique au TDAH. Il pourrait y avoir une composante génétique et neurobiologique( différence système dopaminergique et noradrénergique, diminution activité frontale). Différents facteurs de risque : trauma crânien, poids de naissance < 1500 g, exposition au plomb, exposition prénatale au tabac.
Affections associées : [41]
|
| Rires ou sourires fréquents, apparence joyeuse et hyperexcitabilité | Syndrome d'Angelman | Voir plus haut |
| ORL | ||
| Perte langagière subite après développement N. | Syndrome de Landau-Kleffner | Développement normal jusqu'à 3 à 6 ans puis perte langagière de type agnosie verbale auditive.
Âge d'apparition + tardif qu'un autiste, ce qui permet de les différencier .[43] |
Examen clinique
À l'examen physique, comme tout examen physique chez l'enfant, il importe d'observer l'enfant dans son environnement, et ce, dès le questionnaire, ce qui peut nous donner de bons indices par rapport à son niveau de développement[13]:
- Observer la communication: réaction à son nom , contact visuel...
- Tester la compréhension du langage. Faire des consignes simples : ex. montre-moi ton nez puis plus complexes (ex. va chercher tel objet et ramène le sur la chaise ). Il est possible de poser d'autres questions aussi : ex. Quel âge as-tu? De quel couleur est ton pantalon ?
- Faire parler l'enfant et évaluer l'expression du langage. Bonne structure de phrase? On peut demander de raconter une histoire, nommer des couleurs..
- Évaluer la capacité d'imitation de l'enfant. On peut lui demander de faire comme nous certains gestes.
- Rechercher les comportements particuliers: enfant très lent, agitation, stéréotypies ( ex mains crispées)
- Réactions sociales avec parent et médecin . Quelle est sa réaction face à une personne inconnue ?
- Interaction lors des jeux s'il y a lieu; il peut être intéressant de jouer avec l'enfant. Faire dessiner l'enfant aussi ( ex. bonhomme simple via l'épreuve de Goodenough)
Voici un tableau résumant l'essentiel de l'examen physique à faire:
| Examen et trouvailles | Penser à... | Informations complémentaires |
|---|---|---|
| Évaluation des paramètres de croissance : taille , poids et périmètre crânien . L'enfant suit-il ses courbes de croissance? Y-a-t-il des signes de dysmorphisme ? | ||
| Microcéphalie |
|
|
| Macrocéphalie |
|
Autres manifestations :
|
| Petite taille | Syndrome de Down | Syndrome de Down: Autres éléments à rechercher à l'E/P: brachycéphalie, pli épicanthique, tâches de Brushfield dans les iris, visage plat et hypertélorisme (distance interpupillaire est augmentée). Anomalies des extrémités : pli simien ( pli palmaire unique), doigts courts avec clinodactylie 5e doigt. [31] |
| Grande taille | Syndrome de Sotos | Associé à un âge osseux avancé , difficulté d'apprentissage et traits particuliers au niveau du visage ( ex. menton pointu, visage étroit et allongé) |
| Obésité | Syndrome de Laurence-Moon-Bield
Syndrome de Prader-Willi |
S/P. Voir explications plus haut |
| Forme du crâne, fontanelle .. Présence de plagiocéphalie, dolichocéphalie, scaphocéphalie? | Plagiocéphalie : Craniosynostose | |
| Rechercher des stigmates d'anomalie génétique ou chromosomique | ||
| Visage | ||
| Traits grossiers | Maladie de surcharge | Voir explications plus haut. |
| Narines antéversés | Cornelia de Lange
Smith Lemli Opitz |
Smith Lemli Opitz : Déficit autosomal récessif sur une enzyme du cholestérol. Entraine : DI, retard de croissance, hypospadias [46] |
| Faciès amimétique | Dystrophie de Steinert | Voir autres manifestations plus haut. |
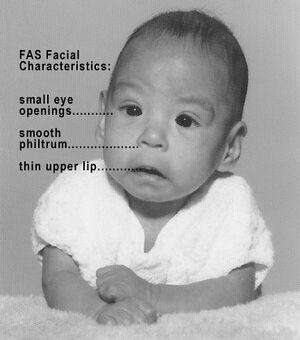
| Microphtalmie, rétrécissement des fentes palpébrales, plis épicanthal, milieu du visage petit ou plat, philtrum sous-développé , lèvre supérieure fine + un petit menton | SAF | Vois autres manifestations plus haut. |
| Visage elfique
Quelques caractéristiques: étroitesse bitemporelle, front large, nez court associé à un long philtrum, lèvres charnues et bouche large |
Syndrome de Williams | Voir autres manifestations plus haut. |
| Yeux | ||
| Colobome | Syndrome CHARGE | Autres manifestations : [47]
|
| Bleu étoilé au niveau de l'iris | Syndrome de Williams | Informations complémentaires plus haut |
| Nodules de Lisch | Neurofibromatose de type 1 | Hamartomes, situés au niveau de l'iris. 75% des enfants NF1 en auront et débute à l'enfance. |
| Épicanthus | Syndrome de Down | Informations complémentaires plus haut |
| Nez | ||
| Extrémité bulbeuse proéminente | Syndrome de DiGeorge | Microdélétions 22q11.2. Triade classique : anomalies cardiaques, hypocalcémie et hypoplasie thymique. Possible aplasie entrainant une HypoPTH et déficit lymphocytes T. Peut engendrer des troubles du langage ou de la parole et retard de développement. Autres éléments à rechercher à l'E/P : oreilles basses implantées, rétrognathisme( mâchoire vers l'arrière), hypertélorisme, entre autres [48] |
| Bouche | ||
| Palais ogival | Sydrome alcoolo-foetale: SAF
Syndrome X fragile Syndrome de Treacher Collins Syndrome de Down |
Syndrome de Treacher Collins: 2nd à la mutation de certains gènes. Autres éléments à rechercher à l'E/P : micrognathisme, yeux avec une inclinaison antimongoloïde (yeux tombants ) et pommettes plates. [49]
Syndrome de Down : Protusion de la langue en raison du palais ogival observé |
| Oreilles | ||
| Surdité | Syndrome de Treacher Collins | Anomalies de l'oreille externe sont courantes dans ce syndrome . Voir informations complémentaires plus haut. |
| Mains et pieds | ||
| Syndactylie | Syndrome Smith-Lemli-Opitz | Voir informations complémentaires plus haut. |
| Peau | ||
|
Sclérose tubéreuse de Bourneville | Autres éléments plus haut.
|
|
Neruofibromatose de type 1 | Habituellement, les enfants atteints de NF1 auront plus ≥ 6 tâches café au lait. À noter qu'il peut être normal chez certains enfants non atteints de NF1 d'avoir 2-3 tâches café au lait.[35]
Autres manifestations à l'E/P:
Autres éléments plus haut |
| Pli palmaire altéré (par exemple, semblable à une «crosse de hockey» au pli palmaire supérieur) | SAF | Voir plus haut. |
| Cheveux | ||
| Cheveux en torsades et court ( crépus) et hypo pigmenté | Maladie de Menkes | Voir plus haut. |
| Examen abdominal- à la recherche d'une organomégalie | ||
| Hépatomégalie ou splénomégalie | Maladies de Surcharge | Différents sous-types de la maladie. Par contre, habituellement touche davantage les tissus réticulo-endothéliaux riches en lysosomes ( ex.rate), ce qui explique la splénomégalie [30] |
| Anomalies organes génitaux | ||
| Ambiguïté sexuelle | Syndrome Smith-Lemli-Opitz | Voir informations complémentaires plus haut. |
| Augmentation volume des testicules après puberté | Syndrome X fragile | Voir informations complémentaires plus haut |
| Examen du rachis | ||
| Présence de dysmorphisme ? Rechercher touffe de poils, fossette... | Spina bifida... | |
| Scoliose | Syndrome d'Angelman
Syndrome de Rett Neurofibromatose type 1 |
Voir plus haut pour informations sur les maladies. |
| Examen neurologique : réflexes, forces musculaires, sensibilités, réflexes archaïque , posture et démarche | ||
| Moro encore + à 6 mois, hyperréflexie, spasticité: difficulté à s'asseoir, jambes en ciseaux, dysmorphie | Atteinte centrale | Ex. Peut être le tableau d'une malformation cérébrale ( ex. schizencéphalie) |
| Hypotonie importante, absence de réflexes, petite masse musculaire, petits pleurs, Gower+ | Atteinte périphérique | s/p |
Retard de motricité :
|
|
Voir plus haut pour plus d'informations |
|
|
Voir plus haut pour plus d'informations |
Il est toujours important de regarder si présence d'ecchymoses ou autres facteurs pouvant suggérer de la négligence ou de la violence physique ( et inclure un examen bucco-oral)
Durant l'entrevue, également, toujours observerez les interactions parentales : présence de dépression ? stress?
Drapeaux rouges
Voici quelques drapeaux rouges; aussi, la régression ne s’explique jamais et doit toujours être investiguée.
| Âge | Signaux d’alarmes |
|---|---|
| 6 semaines | Pas de contact visuel |
| 2 mois |
|
| 6 mois | Persistance du réflexe de Moro |
| 8 mois |
|
| 12 mois |
|
| 18 mois |
|
| 2 ans |
|
| À tout âge | Une régression est toujours inquiétante |
Examens paracliniques
En général, l'investigation permet le plus possible de déterminer l'étiologie du retard et faire du counseling génétique s'il y a lieu.
- Test audiologique ( audiogramme ) important à faire dans tous les cas de retard de développement
- Un examen ophtalmologique dans tous les cas aussi:
- Évaluer la vision, en particulier si les parents ont des problèmes de vison
- Évaluer la rétine. Rechercher des signes évocateurs de certaines maladies: cherry red spots chez les sphingolipidoses ( maladie de surcharge), rétinite pigmentaire dans les maladies mitochondriales, choriorétinite en toxoplasmose congénitale.
| Examen | Quand ce test est justifié | Résultats | Penser à... |
|---|---|---|---|
| TSH[note 5] | Petite taille, intolérance au froid, problèmes d'alimentation, faciès gonflé, macroglossie, grandes fontanelles, peau sèche, jaunisse prolongée ( sx d'hypothyroïdie )
|
TSH augmenté
T4 diminué |
Hypothyroïdie congénitale |
| Hybridation génomique comparative ( CGH)- Recommandé en première intention, sauf si suspicion d'un trouble spécifique à l'E/P | Le meilleur test diagnostic utilisé seul
Retard global de développement et persistant Suspicion d'anomalie génétique au questionnaire et à l'E/P Notes : La sensibilité du caryotype correspond à moins de la moitié de celle du CGH Possibilité d'ajouter certaines examens plus spéciaux comme des sondes spécifiques et l'hybridation in situ en fluorescence( FISH). |
Délétion chromosomique dans la région 22q11 ( FiSH peut être utilisé) | Syndrome de DiGeorge |
| Délétion chromosomique 15q11-13
Chromosome paternel |
Syndrome de Prader-Willi | ||
| Délétion chromosomique 15q11-13
Chromosome maternel |
Syndrome d'Angelman | ||
| Suppression en 7q.11.23. Détecté FISH avec des sondes spécifiques du gène de l'élastine | Syndrome de Williams | ||
| Caryotype sur bande G | Si signes évocateurs d'un syndrome de Down ou autre aneuploïdie, comme celle associée aux chromosomes sexuels, dans le cas du Klinefelter | 47, XXY | Syndrome du Klinefelter |
| 47XX ou 47XY | Syndrome de Down | ||
| Test d'ADN du gène de l’X fragile (FMR1). | Devrait être fait en première ligne chez les garçons et les filles ayant un retard de développement ou HI, car souvent symptomatologie non spécifique chez nourrissons et jeunes enfants
D'autres sources le recommande si présence de caractéristiques classiques ou hommes avec retard de développement ET antécédents familiaux de DI. |
Identification de mutation d'expansion anormale d'une répétition triplet CGG du gène FMR1 | Syndrome X fragile |
| Recherche mutation pathogène TSC1 ou TSC2 dans l'ADN des tissus normaux | Si suspicion de sclérose tubéreuse de Bourneville et impossible de faire diagnostic clinique | Mutation pathogènes des protéines TSC1 ou TSC2 +( ex. non-sens ou faux sens) | Sclérose tubéreuse de Bourneville |
| Analyse moléculaire du gène MECP2 | Lors de la symptomatologie classique (Développement normal puis perte de parole et stéréotypies de mains) ou trouble de développement modéré à grave | Identification de mutations du gène MECP2 | Syndrome de Rett |
| Hémogramme avec dosage de la plombémie | Si suspicion d'intoxication au plomb ( douleur abdominale, vo, fatigue ) | Plombémie augmentée ( degrés variables ) | Intoxication au plomb |
| IRM ou TDM
mais IRM plis précis |
Convulsions afébriles, DI grave, examen neurologique anormal, régression, modification périmètre crânien ( macro ou microcéphalie) | Malformations cérébrales | Lissencéphalie, pachygyrie |
| Hétérotopie de la substance grise | (Cause rare d'épilepsie ) | ||
| Calcifications |
| ||
Recherche de virus et sérologies:
|
Il pourrait être approprié de dépister les maladies congénitales en présence de problèmes neurologiques, microcéphalie ou perte de l'audition ou vision.
Consultation en infectiologie pédiatrique probable |
IgG positives avec IgM et / ou IgA positives.
Parasite T. gondii + par PCR liquide biologique |
Suggestif d' infection à Toxoplasma gondii congénitale ( Notes : si IgG diminue au cours des 6 premiers mois de la vie de l'enfant, cela suggère des IgG maternel)
Détection parasite via PCR confirme dx de toxoplasmose congénitale |
| CMV+ dans la culture ou PCR | Infection congénitale à CMV. Il est important que la culture ou la recherche de PCR soit fait avant 3 semaines de vie, car sinon possibilité de contamination post-natale. | ||
| Culture virus rubéole + ou IgM spécifique + | Rubéole congénitale( Y penser aussi si rubéole + durant la grossesse) | ||
| Si test tréponémiques + ( détecte anticorps contre le T. pallidum) | Syphilis congénitale | ||
| IgM + herpès simplex | Infection congénitale virus herpès. Par contre, rare que les IgM sont +,car le nourrisson a souvent une immunodéficience face aux virus. À penser si infection de la mère durant la grossesse et symptomatologie classique chez l'enfant (ex. microcéphalie, conjonctivite, choriorétinite.. ) | ||
| Sérologie : ADN viral + ou ARN viral plasmatique + | Infection VIH. Note: si en haut de 18 mois, possibilité de faire la recherche d'anticorps anti-VIH via sérologie ELISA( avant 18 mois, ce serait non fiable, car les anticorps pourraient être transmis de la mère) | ||
| Créatinine-kinase | Faiblesse qui apparaît vers l'âge de 2 à 3 ans. Les enfants ont habituellement de la difficulté à courir, monter les escaliers et se relever du sol | Maximal à l'âge de 2 ans :
En général 10 à 20 fois la limite supérieure de la normale et peut être plus élevée[22] |
Dystrophie musculaire de Duchenne |
| Électromyogramme
Biopsie musculaire |
Changements myopathiques, généralement constitués de petits potentiels polyphasiques. Mais rarement utilisé pour le dx
Biopsie musculaire et analyse de dystrophine étaient avant importants, mais plus essentiel maintenant pour le dx | ||
| Électroencéphalographie (EEG) | L'EEG peut être utile s'il existe des antécédents clairs de régression et / ou d'activité épileptique directement observée.
Si suspicion de Syndrome Landau-Kleffner ( retard de langage isolé après développement normal) |
Activité épileptique à l'EEG | Épilepsie probable |
| Gaz sanguins, dosage acide lactique et pyruvique plasmatiques, ammoninémie, amino-acidémie ou amino-acidurie, acidurie organique, dosage enzymatique dans les leucocytes ou fibroblastes, recherche mucopolysaccharides dans l'urine | Si tableau clinique évocateur d'erreurs innées du métabolisme ou de surcharge :
|
Hyperlactacidémie |
|
| Ammoninémie |
| ||
| Doser fer et vitamine b12 | Le faire en particulier si à la HMA, présence de pica ou restrictions au niveau alimentaire | Hb en bas de 120g/L | Anémie |
| Étude radiologique de déglutition | Trouble de déglutition | Anomalies au test de déglutition | Trouble de déglutition + |
Note : Lorsque qu'aucun diagnostic d'étiologie après l'E/P et l'HMA, la société canadienne de pédiatrie recommande de dépister le X fragile et de faire une bilan de base métabolique :
- Au niveau sanguin: Hémogramme, Glucose, Gaz sanguins, Urée, créatinine, Électrolytes (pour calculer le trou anionique, ALT, AST, TSH, Créatine kinase, Ammoniaque, Lactate, Acides aminés, Profil d’acylcarnitine, carnitine (libre et totale), Homocystéine, Cuivre, céruloplasmine, Biotinidase, Ferritine, vitamine B12 en présence de restrictions alimentaires ou de pica, Dosage du plomb en présence de facteurs de risque d’une exposition
- Au niveau urinaire : Acides organiques, Métabolites de la créatine, Purines, pyrimidines, Glycosaminoglycanes[1]
Pour la neurofibromatose de type 1 , le diagnostic clinique repose sur au moins 2 critères suivants : [35]
- Au moins 6 taches café au lait
- Lentigine (freckling)
- Gliome des voies optiques
- Au moins 2 nodules de Lisch
- Au moins 2 neurofibromes
- Lésion osseuse distinctive
Souvent, toutes les manifestations peuvent apparaître plus tard au cours de l'enfance, ce qui rend le diagnostic clinique plus difficile. Une analyse génétique pour confirmer est alors nécessaire, en recherchant des mutations au niveau du gène NF1 sur le chromosome 17.
Pour la sclérose tubéreuse de Bourneville, le diagnostic se fait selon les critères cliniques suivant [32]:
Critères majeurs:
- Macules hypopigmentées (≥3; ≥ 5 mm de diamètre)
- Angiofibromes (>3) ou plaque fibreuse céphalique
- Fibromes unguéaux (≥2)
- Peau de chagrin ou collagénomes multiples
- Hamartomes rétiniens multiples
- Dyplasies corticales (>3)
- Nodules sous-épendymaires (≥2)
- Tumeur sous-épendymaire à cellules géantes (SEGA)
- Rhabdomyome cardiaque
- Lymphangiomyomatose (LAM)
- Angiomyolipomes (≥2)
Critères mineurs :
- Lésions cutanées « Confetti »
- Puits de l'émail dentaire (≥3)
- Fibromes intra-oraux (≥2)
- Tache achromique rétinienne
- Kystes rénaux multiples
- Hamartomes extra-rénaux
Un diagnostic certain : Deux critères majeurs ou un critère majeur et de deux mineurs.
Diagnostic possible : Un critère mineur et un majeur.
Traitement
La prise en charge du retard de développement dépendra de son étiologie. Lors d'une régression chez un enfant, il importe de référer rapidement ce dernier pour évaluation en pédiatrie spécialisée.
Les buts principaux sont: [14][54]
- Favoriser le plein potentiel de l'enfant et atténuer les plus possible les conséquences de l'handicap s'il y a lieu
- Renforcer et optimiser le fonctionnement au quotidien chez l'enfant ( ex. à la maison, à l'école, dans la communauté). Évaluer les problématiques à ce niveau et les impacts sur la famille.
La gestion du retard de développement lors de problèmes graves et complexes se fait rarement à un seul individu; une intervention pluridisciplinaire, pour s'adapter à chaque enfant, est habituellement de mise. Ainsi, cette équipe comprend parfois des fournisseurs de soins primaires ainsi que des surspécialistes pédiatriques tels que des neurologues ou des pédopsychiatres. En outre, les compétences d'autres disciplines peuvent être nécessaires, par exemple, la psychologie, la génétique, l'orthophonie, l'ergothérapie, la physiothérapie, les nutritionnistes, etc. En bref, les stratégies de traitement sont généralement multi-modales.[13] Les interventions associées doivent également commencer tôt et être soutenue afin de minimiser le plus possible le retard de développement; le médecin de famille se doit ainsi d'adresser rapidement le patient.
Les éléments essentiels sont :
- Assurer une communication efficace avec l'enfant: claire et concrète.
- Soutien avec les familles : Leur donner des pistes pour pouvoir accompagner adéquatement leur enfant. De plus, les services de soutien peuvent les aider à faire face à l'anxiété, à la dépression et à l'impuissance vécue. Il peut être intéressant aussi pour eux d'être en contact avec d'autres parents dont l'enfant a un retard de développement. Un travailleur social peut ainsi cibler des organismes de soutien en ce sens. Des services de répit existe également dans les ressources communautaires ( par exemple, à Québec, la maison Laura Lémerveil).
- S'assurer d'une surveillance du développement de l'enfant avec retard de développement; plusieurs intervenants peuvent être impliqués en ce sens (pédiatres, neurologues)
- Adapter l'environnement de l'enfant pour qu'il soit fonctionnel et sécuritaire pour lui.
Interventions possibles
- Si un manque de stimulation serait la cause la plus probable du retard de développement ( que ce soit au niveau du langage ou au niveau de d'autres sphères) : favoriser la fréquentation par l'enfant d'une structure éducative ( garderie, crèche, prématernelle) ou encore lui faire faire des ateliers de stimulation. Il peut avoir finalement un accompagnement individuel à la garderie pour inciter à la stimulation, par exemple.
- Chez les enfants ayant un retard moteur, langagier ou cognitif, il est important d'avoir accès à un service de réadaptation :
- Ergothérapie : Peut être intéressant si troubles praxiques, par exemple. Aussi, par exemple dans le cas d'un TSA, peut faire une thérapie de désensibilisation afin d'assurer une meilleure adaptation au niveau des activités quotidienne.
- Physiothérapeute : Favoriser la mobilité entre autres
- Orthophonie : Si retard de langage, faire la référence rapidement.[55]
- Retard simple du langage: se corrige avant l'âge de 6 ans normalement.
- Trouble primaire du langage : suivi habituellement tout le long de la scolarisation avec orthophonie et orthopédagogue
- Trouble de la parole: Si lié à une fente palatine, nécessite une équipe spécialisée. L'enfant devrait être référé précocement en orthophonie, env. vers l'âge de 2 ans.
- Si période associé à un bégaiement chez l' enfant de moins de 4 ans, rassurer les parents; possible que ce soit normal à cet âge. Si le trouble de fluidité continue pendant plus de 6 mois ou après 4 ans - référer en orthophonie.
- Si présence de mutisme sélectif - référer en psychologie pour soutien.
- Diététique : Si malnutrition associé à des troubles métaboliques ou endocriniens ou si désir d'évaluer l'état nutritionnel de l'enfant.
- Éléments reliés aux éléments fonctionnels au quotidien. Par exemple, pour favoriser un meilleur apprentissage, adapter l'environnement scolaire ( classe avec moins d'enfants, accompagnement dans une classe régulière, s'asseoir près du professeur, avoir plus de temps pour faire certains travaux... )
Éléments traitables
Éléments possiblement traitables pouvant améliorer le pronostic :[14][55]
Maladie de Menkes : Les symptômes sont reliés à une carence en cuivre. Le traitement consiste en l'administration parentérale d'un complexe cuivre-histidine.
Malnutrition : Référer en diététique, tel que spécifié plus haut.
Intoxication au plomb : Prise en charge en fonction de la plombémie et si le patient est symptomatique ou non. Par exemple, si pt asymptomatique et plombémie <5 mcg / dL : dépistage anémie ferriprive, trouver les causes potentielles d'explosion au plomb. La chélation n'est pas recommandée pour les plombémie <45 mcg / dL (2,17 micromol / L).
HTIC 2nd à l'hydrocéphalie : Ventriculostomie endoscopique du 3e ventricule ( dérivation ventriculo-péritonéale ). Autres éléments à ajouter :
- Tête surélevée de 20 à 30 degrés.
- Éviter hypoxie /hypercapnie
- Traitement de la fièvre s'il y a lieu
- Pressions artérielles dans les limites supérieures. Utilisation liquides isotoniques PRN.
- Sédation, analgésie PRN.
Si décompensation malgré les éléments ci-dessus : possibilité d'ajouter d'autres éléments ex. Mannitol 20%.
Si évidence de surdité de conduction qui pourrait expliquer un retard de langage : Myringotomie avec tubes transtympaniques de ventilation
Si évidence de surdité neuro sensorielle : Prothèse auditive ou pose d' implant cochléaire
Si présence d' infections congénitales[53]:
- Infection à CMV : Traitement du nouveau-né symptomatique avec Ganciclovir IV x 6 semaines ou Valganciclovir po x 3 à 6 mois ( mais controversé). La voie po serait tout aussi efficace.
- Rubéole: aucun tx spécifique
- Syphilis congénitale : Péneciline G IV x 10-14 jours si diagnostic sûr. Si dx seulement probable: Pénéciline benzathine IM x 1 dose.
- Toxoplasmose : Pyriméthamine et Sulfadiazine avec supplément d'acide folinique ( risque de toxicité médullaire) x 2 à 6 mois. Corticothérapie po si choriorétinite ou hyperprotéinorachie.
- Herpès : chez le nouveau-né, acyclovir IV.
Parfois, il est trop tard pour certaine affection si non diagnostiqué avant apparition du retard de développement:
- Phénylcétonurie ( Donner une diète réduite en phénylalanine, association avec retard mental si non traité )
- Hypothyroïdie congénitale ( peut donner un crétinisme congénital si non traité )
C'est pourquoi, maintenant, au Québec, nous avons accès au programme de dépistage néonatal . Dépistage néonatal sanguin: phénylcétonurie, hypothyroïdie congénitale, tyrosinémie de type 1, Déficit en acyl-CoA déshydrogénase des acides gras à chaîne moyenne (MCADD), syndromes drépanocytaires majeurs et fibrose kystique.
Si problèmes associés à certaines maladies responsables du retard de développement, les traiter selon l'évaluation :
- Épilepsie : Si première crise- le traitement doit être envisagé en fonction du type de crise, de l'EEG et éléments neurologiques. Habituellement, on commence à traiter à la 2ième crise. Différentes médications disponibles pour traiter l'épilepsie, en voici quelques exemples :
- Acide Valproïque. Indication: Enfant de plus de 1 an avec épilepsie généralisée ( absence, crise tonico-cloniques, crises mycoloniques)
- Carbamazépine. Indication : crise focale
- Clobazam. Indication: Épilepsie généralisée et focale
- Clonazépam Indication : absences, crises atoniques , crises mycloniques
- Éthosuximide. Indication : Petit mal-absence
- TDAH :
- Intervention psychosociale: S'adapte à l'enfant. Propose par exemple un programme d'aide pour les habiletés sociales ou un traitement au niveau du comportement. Possibilité aussi de faire une thérapie familiale pour donner des outils aux parents et aux frères et soeurs.
- Tx pharmaco : classe des stimulants le plus souvent utilisée (médicaments avec méthylphénidate ou dextroamphetamine)
- Dépression : Plus fréquente dans le syndrome de Down( nécessite souvent un suivi important) :
- Psychothérapie
- Si nécessaire , psychothérapie : fluxotéine en première ligne chez l'enfant et l'adolescent. En 2ième ligne : sertraline, esciptalopram ou citalopram.
Suivi
Le membre principal de l'équipe, souvent le fournisseur de soins primaires ( médecin de famille), se doit d'établir un partenariat thérapeutique avec l'équipe de soins pédiatriques. Il doit également éduquer et fournir aux parents les informations nécessaires sur le retard de développement. Par contre, il est important de prendre le temps de bien évaluer l'enfant lors des suivis ( comment ce dernier évolue? Y-a-t-il une progression dans l'acquisition de certaines compétences ou non?) avant de fournir des informations qui pourraient, si données trop hâtivement, être fausses. Après des mois d'évaluation, avec des interventions, bien souvent, multimodales, un diagnostic, un pronostic et les complications associées pourront être fournis à la famille si c'est le cas . Le soutien psychosocial et l'orientation parentale vers des organismes communautaires de soutien au besoin ( tel que décrit plus haut) sont des éléments essentiels aux soins. De même, les informations doivent être fournies à un niveau compatible avec la capacité des parents à comprendre, car cela améliorera l'acceptation et le respect des plans de soins. [8] [13] En général, ainsi, le médecin de famille se doit de maintenir la communication afin de soutenir la famille du patient tout au long du suivi de leur enfant. Dans les maladies plus complexes expliquant le retard de développement ( ex. syndromes ou maladies génétiques), l'évolution peut être variable, s'accompagnant de pic et creux; l'accompagnement de la famille est alors de mise dans tout ce processus. Notons que les retards de développement n'impliquent pas toujours des diagnostics graves. En effet, par exemple, le retard simple de développement laisse habituellement peu de conséquences et disparait avant l'entrée à l'école. [14]
Lorsque le diagnostic est posé, des suivis plus spécifiques s'imposent. Voici quelques exemples :
- En ce qui concerne le patient atteint de trisomie 21, il est important de faire des suivis par rapport aux diverses manifestations associées : maladie coealiaque (dépistage symptomatique) et hypothyroïdie (dépistage annuel).
- Il importe aussi de suivre les complications de certaines maladies chromosomiques et/ou syndromes ( ex. épilepsie, TDAH, troubles de l'humeur ) et faire une prise en charge PRN.
- Dans le cas de suivi pour un TSA, le praticien doit détecter la présence de comorbidités associés ( trouble du sommeil, compulsions, automutilation, agressivité, anxiété, TOC, TDAH, syndrome de Gilles de la Tourette). Une référence en pédopsychiatrie peut être nécessaire [56]. Un soutien psychosocial peut être aussi requis par la famille entourant l'enfant atteint de TSA.
Complications
Les complications vont dépendre de l'étiologie associée au trouble de développement[14] :
- Si troubles alimentaires : retard pondéral, carences au niveau nutritionnel, obésité
- Spasticité
- Contractures
- Scoliose
- Ostéoporose
- Sialhorhée
- Tr de déglutition
- RGO
- Constipation
- Pneumonie d'aspiration
- Conditions associées : TDAH, anxiété/ dépression , trouble du comportement, TSA.
Éducation aux patients
La plupart des retards de développement sont limités dans le temps. Cependant, afin de prévenir certains retards de développement, il peut être utile de travailler sur la stimulation du développement cognitif, moteur, sensoriel, psychologique, social et émotionnel dans l'ensemble des milieux fréquentés par l'enfant(maison, école, garderie, etc.) Il semble que la formation des parents puisse favoriser une bonne compréhension de l'impact fonctionnel des besoins des enfants et des risques intrinsèques au retard de développement . Les conseils parentaux devraient faire partie de chaque visite prénatale et postnatale. Plusieurs programmes de formation pour des parents bien conçus peuvent également aider . L'un de ces programmes est le programme de formation aux compétences des soignants (CST) conçu par l'Organisation mondiale de la santé (OMS) pour les familles d'enfants souffrant de retards ou de troubles du développement. [4][13]
En outre, les communautés doivent fournir des services de soutien aux parents et aux enfants, afin d'assurer le meilleur développement possible : [13]
- Environnement physiquement sûr
- Installations sanitaires appropriées
- Eau potable
- Une nutrition adéquate
- Soins prénatals
- Soins postnatals pour les femmes, y compris congé de maternité
- Garde d'enfants pour tous les enfants
- L'éducation de la petite enfance
- Une éducation de haute qualité [13]
La plupart des parents sont compétents et préoccupés par leurs enfants. Les cliniciens doivent favoriser leur compétence et soutenir les parents dans la tâche difficile de l'éducation des enfants. Cela inclut d'encourager les parents à exprimer leurs inquiétudes et pour les cliniciens de prendre très au sérieux tous les commentaires et préoccupations de ces derniers. Comme nous l'avons dit au début, c'est eux qui connaissent le mieux leur enfant !
Notes
- ↑ Dans les milieux plus défavorisés, on encourage fortement la maternelle 4 ans.
- ↑ on commence à être inquiet si l’enfant ne marche pas à 18 mois).
- ↑ Un enfant de moins 2 ans n'a pas vraiment de préférence pour un côté ou un autre. Si l'on est capable de dire tôt si l'enfant est droitier ou gaucher, un AVC est peut-être à soupçonner.
- ↑ S'il y a présence de signes spécifiques au questionnaire ou à l'E/P, faire les tests précis pour éliminer cette anomalie génétique ou la confirmer.
- ↑ Au Québec, présence du dépistage néonatal sanguin. Selon l'Association Américaine de Neurologie, si dépistage néonatal négatif, il ne serait pas nécessaire de refaire le test. Par contre, refaire le test peut permettre de ne pas manquer les cas acquis et les origines hypothalamiques et pituitaire (SCP).
Références
- Cette page a été modifiée ou créée le 2020/12/24 à partir de Developmental Delay (StatPearls / Developmental Delay (2020/09/19)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32965902 (livre).
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 et 1,7 « L’évaluation de l’enfant ayant un retard global du développement ou un handicap intellectuel », sur Société canadienne de pédiatrie (consulté le 3 avril 2021)
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 et 2,9 (en) « Intellectual disability in children: Evaluation for a cause », sur Up to date (consulté le 3 avril 2021)
- ↑ 3,0 et 3,1 (en) « Intellectual disability in children: Definition, diagnosis, and assessment of needs », sur Up to date (consulté le 3 avril 2021)
- ↑ 4,0 et 4,1 Erica Salomone, Laura Pacione, Stephanie Shire et Felicity L. Brown, « Development of the WHO Caregiver Skills Training Program for Developmental Disorders or Delays », Frontiers in Psychiatry, vol. 10, , p. 769 (ISSN 1664-0640, PMID 31780960, Central PMCID 6859468, DOI 10.3389/fpsyt.2019.00769, lire en ligne)
- ↑ Lílian de Fátima Dornelas, Neuza Maria de Castro Duarte et Lívia de Castro Magalhães, « [Neuropsychomotor developmental delay: conceptual map, term definitions, uses and limitations] », Revista Paulista De Pediatria: Orgao Oficial Da Sociedade De Pediatria De Sao Paulo, vol. 33, no 1, 2015-01-xx, p. 88–103 (ISSN 1984-0462, PMID 25662016, Central PMCID 4436961, DOI 10.1016/j.rpped.2014.04.009, lire en ligne)
- ↑ 6,0 et 6,1 Kirsten Vitrikas, Dillon Savard et Merima Bucaj, « Developmental Delay: When and How to Screen », American Family Physician, vol. 96, no 1, , p. 36–43 (ISSN 1532-0650, PMID 28671370, lire en ligne)
- ↑ Vasudevan P, Suri M. A clinical approach to developmental delay and intellectual disability. Clin Med (Lond). 2017 Dec;17(6):558-561.
- ↑ 8,0 8,1 et 8,2 Pradeep Vasudevan et Mohnish Suri, « A clinical approach to developmental delay and intellectual disability », Clinical Medicine (London, England), vol. 17, no 6, , p. 558–561 (ISSN 1473-4893, PMID 29196358, Central PMCID 6297696, DOI 10.7861/clinmedicine.17-6-558, lire en ligne)
- ↑ Kirsten Ann Donald, Catherine J. Wedderburn, Whitney Barnett et Raymond T. Nhapi, « Risk and protective factors for child development: An observational South African birth cohort », PLoS medicine, vol. 16, no 9, , e1002920 (ISSN 1549-1676, PMID 31560687, Central PMCID 6764658, DOI 10.1371/journal.pmed.1002920, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21359847
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/26609258
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19117905
- ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 et 13,10 Israr Khan et Bennett L. Leventhal, StatPearls, StatPearls Publishing, (PMID 32965902, lire en ligne)
- ↑ 14,00 14,01 14,02 14,03 14,04 14,05 14,06 14,07 14,08 14,09 14,10 et 14,11 Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière édition, , 1366 p. (ISBN 978-2-7650-4746-9), p.998-1005
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/27725421
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21262035
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/23321410
- ↑ 18,0 et 18,1 Jean Turgeon, Dictionnaire de pédiatrie Weber, Montréal, Chenelière éducation, , 1366 p. (ISBN 978-2-7650-4746-9), p. 29-35
- ↑ (en) « Developmental-behavioral surveillance and screening in primary care »,
- ↑ Jean Turgeon, Dictionnaire de pédiatrie Weber, Montréal, Chenelière éducation, , 1366 p. (ISBN 978-2-7650-4746-9), p. 29-35
- ↑ « Outils ABCdaire », sur CHU Ste-Justine (consulté le 3 avril 2021)
- ↑ 22,0 et 22,1 (en) « Duchenne and Becker muscular dystrophy: Clinical features and diagnosis », sur Up to date (consulté le 3 avril 2021)
- ↑ « Dystrophie musculaire de Duchenne et de Becker », sur Merck Manuel (consulté le 3 avril 2021)
- ↑ « Dystrophie musculaire des ceintures », sur Merck Manuel,
- ↑ (en) « Myotonic dystrophy: Etiology, clinical features, and diagnosis », sur Up to date (consulté le 3 avril 2021)
- ↑ « Amyotrophies musculaires spinales (SMAs) », sur Merck Manuel (consulté le 4 avril 2021)
- ↑ 27,0 et 27,1 (en) « Charcot-Marie-Tooth disease: Genetics, clinical features, and diagnosis » (consulté le 3 avril 2021)
- ↑ 28,0 et 28,1 (en) « Clinical features, diagnosis, and treatment of Prader-Willi syndrome » (consulté le 3 avril 2021)
- ↑ (en) « Overview of dietary trace elements » (consulté le 4 avril 2021)
- ↑ 30,0 et 30,1 (en) « Revue générale des maladies de surcharge lysosomale » (consulté le 4 avril 2021)
- ↑ 31,0 et 31,1 « Syndrome de Down (trisomie 21) », sur Merck Manuel (consulté le 4 avril 2021)
- ↑ 32,0 32,1 32,2 et 32,3 « Sclérose tubéreuse de Bourneville », sur CHU de Ste Justine (consulté le 3 avril 2021)
- ↑ 33,0 et 33,1 (en) « Microdeletion syndromes (chromosomes 12 to 22) », sur Up to date (consulté le 3 avril 2021)
- ↑ 34,0 34,1 et 34,2 (en) « Fragile X syndrome: Clinical features and diagnosis in children and adolescents », sur Up to date (consulté le 4 avril 2021)
- ↑ 35,0 35,1 et 35,2 « Neurofibromatose », sur CHU Ste-Justine (consulté le 3 avril 2021)
- ↑ (en) « Epilepsy syndromes in children », sur Up to date (consulté le 3 avril 2021)
- ↑ (en) « Williams syndrome », sur Up to date (consulté le 3 avril 2021)
- ↑ (en) « Intellectual disability in children: Definition, diagnosis, and assessment of needs », sur Up to date (consulté le 3 avril 2021)
- ↑ (en) « Troubles du spectre autistique », sur Merck Manuel (consulté le 4 avril 2021)
- ↑ Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière éducation, 1366 p. (ISBN 978-2-7650-4746-9), p.1183-1187
- ↑ (en) « Attention deficit hyperactivity disorder in children and adolescents: Epidemiology and pathogenesis », sur Up to date (consulté le 4 avril 2021)
- ↑ « Syndrome d'alcoolisme fœtal », sur Merck Manuel (consulté le 3 avril 2021)
- ↑ (en) « Epilepsy syndromes in children », sur Up to date (consulté le 3 avril 2021)
- ↑ (en) « Microcephaly in infants and children: Etiology and evaluation » (consulté le 4 avril 2021)
- ↑ (en) « Macrocephaly in infants and children: Etiology and evaluation », sur Up to date,
- ↑ (en) « Laboratory issues related to maternal serum screening for Down syndrome », sur Up to date (consulté le 4 avril 2021)
- ↑ (en) « Assessment of the newborn infant », sur Up to date (consulté le 4 avril 2021)
- ↑ (en) « Syndrome de DiGeorge » (consulté le 4 avril 2021)
- ↑ (en) « Syndromes with craniofacial abnormalities », sur Up to date (consulté le 4 avril 2021)
- ↑ (en) « Sclérose tubéreuse de Bourneville (tuberous sclerosis complex) », sur Merck Manuel (consulté le 3 avril 2021)
- ↑ Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière éducation, , 1366 p., p.590-600
- ↑ Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière éducation, , 1366 p., p. 1075
- ↑ 53,0 53,1 et 53,2 Jean Turgeon, Dictionnaire de pédiatrie Weber, Montréal, Édition Chenelière, , 1366 p., p. 730-734
- ↑ (en) « Intellectual disability in children: Management, outcomes, and prevention », sur Up to date (consulté le 3 avril 2021)
- ↑ 55,0 et 55,1 Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière éducation, , 1366 p., p.1165-1170
- ↑ Jean Turgeon, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière éducation, 1366 p., p.1183-1187
