Psoriasis
| Classe de maladie | |||
 Lésion typique: plaque érythémateuse bien définie couverte d'écailles argentées | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Plaques, Pustules, Phénomère de Koebner, Signe d'Auspitz | ||
| Symptômes |
Asymptomatique , Atteinte esthétique, Prurit cutané | ||
| Étiologies |
Cause idiopathique | ||
| Informations | |||
| Wikidata ID | Q179945 | ||
| Spécialité | Dermatologie | ||
| |||
Le psoriasis est une maladie chronique proliférative et inflammatoire de la peau d'origine auto-immune[1].
Épidémiologie
Le psoriasis sévit dans le monde entier et peut se manifester à tout âge. Sa prévalence varie entre 0,2 % à 4,8 %[1] : aux États-Unis, environ 2 % de la population en souffre, alors que sa présence est faible au Japon et qu'il est pratiquement absent chez les Australiens aborigènes et les Indiens d'Amérique du Sud.
Sa répartition selon l'âge est bimodale : un premier pic de l'âge moyen d'apparition se fait entre 15 et 20 ans, le deuxième survient entre 55 et 60 ans[2][3].
Étiologies
L'étiologie exacte du psoriasis reste inconnue[1].
Classification
Il existe plusieurs sous-types de psoriasis[1][4]:
- le psoriasis en plaques
- le psoriasis en gouttes
- le psoriasis pustuleux
- le psoriasis inversé
- le psoriasis érythordermique
- le sébo-psoriasis
- le psoriasis oculaire
- le psoriasis oral
- l'arthrite psoriasique
- le psoriasis unguéal.
Physiopathologie
La physiopathologie du psoriasis implique une cascade de réactions[1]:
- une infiltration de la peau par des lymphocytes T activés
- une stimulation de la prolifération des kératinocytes
- une formation de plaques épaisses
- une hyperplasie épidermique et de la parakératose
- un dérèglement dans la sécrétion des lipides par les cellules épidermiques entraînant une peau squameuse et floconneuse.
Présentation clinique
Facteurs de risques
Les facteurs de risques du psoriasis sont[1]:
- les ATCD familiaux (chez 40 % des patients; fréquence plus élevée chez les jumeaux monozygotes que chez les jumeaux dizygotes)
- des blessures mécaniques telles que brûlure, érosion cutanée
- la consommation d'alcool, le tabac
- le HLA-Cw6[RR: 13][note 1][5]
- l'association à des comorbidités telles que le diabète sucré, l'HTA, l'obésité, les maladies auto-immunes, la stéatose hépatique non alcoolique (NAFLD).
Questionnaire
Au questionnaire:
- Le psoriasis peut être asymptomatique dans sa forme légère ou se manifester de façon catastrophique dans une forme plus grave comme le psoriasis érythrodermique.
- Généralement, il entraînera du prurit [Pr: 60-90 %][6] et une importante atteinte esthétique.
- Dans l'historique du patient, une infection (pharyngite à streptocoque le plus souvent, ou le VIH) ou certains médicaments (interféron, béta-bloqueurs, lithium, corticostéroïdes en dose décroissante) auront été des éléments déclencheurs[4].
Examen clinique
À l'examen cutané, le psoriasis se manifeste généralement par[4]:
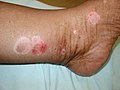
- des plaques érythémateuses bien délimitées avec des écailles argentées
- des lésions généralement symétriques au scalp, aux genoux, aux coudes, aux ongles, aux pieds, au tronc
- d'autres types de lésions pouvant inclure des pustules, des plaques lisses dans les zones intertrigineuses
- l'observation d'un phénomère de Koebner et du signe d'Auspitz, dans certains cas.
-
Psoriasis en plaques sur le coude
-
Psoriasis en plaques du cuir chevelu
-
Psoriasis sur le pénis
-
Anneau de Woronoff lors du traitement du psoriasis
-
Psoriasis en gouttes
Variantes
| Type | Caractéristiques | Siège | Fréquence | Complications | Image |
|---|---|---|---|---|---|
| Psoriasis en plaques[7] |
|
Coudes et genoux souvent symétriques, cuir chevelu, région lombosacrée, pieds et mains, ombilic,
généralisé parfois
|
85 à 90 % des patients |
|

|
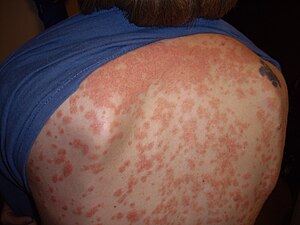
| Psoriasis en gouttes[8] |
|
Tronc, dos, extrémités proximales, et autres sites | 0,6 à 4,8 % de la population générale |
|
|
| Psoriasis pustuleux[9] |
|
Localisé ou généralisé | 0,9 à 8,5 % des patients |
|

|
| Psoriasis inversé |
|
Zones intertrigineuses: aine, aisselle, région inter-glutéale et sous-mammaire |
|
||
| Psoriasis érythrodermique[4] |
|
75 % à 90 % du corps | < 3 % des patients | ||
| Sébo-psoriasis |
|
Cuir chevelu, plis nasogéniens, sternum,
plis retro-auriculaires |
|||
| Psoriasis oculaire |
|
Paupière, conjonctive, cornée | 10 % des patients |
|
|
| Psoriasis arthritique[4] |
|
Articulations inter-phalangiennes distales des doigts et des orteils | 5 à 30% des patients | ||
| Psoriasis oral |
|
Langue | 6 à 20 % des patients | ||
| Psoriasis unguéal[4] |
|
Inflammation du lit et/ou de la matrice de l'ongle | 10 à 55 % des patients |
|

|
Examens paracliniques
Habituellement, le diagnostic repose sur la morphologie clinique et le site des lésions:
- La biopsie est rarement nécessaire mais peut aider à différencier le psoriasis d'une autre dermatose si le diagnostic n'est pas aisé[10]. Les signes suivants pourront être observés[11]:
- une parakératose
- des micro-abcès
- l'absence de lésions granulaires
- un allongement régulier des crêtes sous forme d'apparence de pied de chameau
- des pustules spongiformes de Kogoj avec des capillaires dilatés et tortueux dans la papille dermique.
- Avant de débuter un traitement systémique, faire les bilans suivants[4]:
- un bilan hépatique et une sérologie de l'hépatite B et C
- un test à la tuberculine ou un test quantiféron
- une FSC, un bilan de base, un B-Hcg
- une sérologie du VIH.
Diagnostic
Le diagnostic du psoriasis est basé sur l'apparence clinique. Les examens paracliniques ne sont généralement pas nécessaires[11].
Diagnostic différentiel
Le diagnostic différentiel du psoriasis varie selon le type mais comprend généralement[1][11]:
- pour le psoriasis en plaques:
- l'eczéma et la dermatite de contact
- le lichen plan cutané
- la dermatite séborrhéique
- le pityriasis rosé de Gibert
- le mycosis fongoïde
- le tinea corporis et le tinea pedis
- l'onychomycose pour l'ongle psoriasique
- la syphilis secondaire pour le psoriasis en gouttes
- l'intertrigo candidiasique pour le psoriasis inverse
- le SJS/TEN pour le psoriasis érythrodermique
- le PUPPP chez les femmes enceintes.
Traitement
Le traitement du psoriasis repose sur 3 principales approches[1]:
- Le traitement topique seul dans le cas du psoriasis léger à modéré ou en combinaison dans le cas de psoriasis sévère :
- Les émollients et les hydratants peuvent aider à améliorer la fonction de barrière cutanée et à conserver l'hydratation de la couche cornée.
- Les agents topiques utilisés sont le goudron de houille, le dithranol, les corticostéroïdes topiques, l'analogue de la vitamine D et les rétinoïdes[12][13][14].
- Corticostéroïdes topiques de puissance moyenne 4-5 : visage et plis de flexions, ne pas dépasser 100 g/semaine, utiliser pansement occlusif si plaque récalcitrante[4].
- Le psoriasis oculaire nécessite un traitement agressif avec des corticostéroïdes topiques.
- Le traitement systémique est indiqué dans les cas de psoriasis sévère ou réfractaire aux agents topiques, en cas d'atteinte des ongles et en dans les cas d'arthrite psoriasique :
- Le médicament de choix est le métotrexate et doit être utilisé tant qu'il reste efficace.
- La cyclosporine peut être utilisée pour induire une réponse clinique, mais son utilisation doit être intermittente.
- S'il n'y a pas de réponse au méthotrexate, passez aux agents biologiques (ustekinumab, l'infliximab, l'adalimumab, l'Étanercept) et aux antagonistes de l'interleukine; dans certains cas, il est possible de les combiner au méthotrexate[1].
- Le dépistage de la tuberculose et d'affections hépatiques est requis avant d'initier le traitement.
- La photothérapie est indiquée dans le psoriasis généralisé :
- La thérapie PUVA combine le psoralène avec une exposition à la lumière ultraviolette (UVA).
- Le NBUVB[note 2] est efficace sans les effets secondaires du psoralène comme les troubles gastro-intestinaux, la formation de cataracte et l'effet cancérigène. Il peut être administré en toute sécurité aux enfants, aux femmes enceintes et allaitantes et même aux personnes âgées.
- Le psoriasis en gouttes est connu pour répondre le mieux à la photothérapie
Suivi
Le psoriasis est une maladie qui demande un suivi rigoureux, surtout à l'initiation du traitement :
- si usage de traitement systémique, surveillance étroite des fonctions hépatique, rénale et hématologique (selon le traitement)
- dépistage des complications du psoriasis
- suivi de la réponse au traitement
- certains outils, comme le PASI, sont parfois utilisés pour le suivi de la réponse au traitement, mais leur usage est principalement en recherche[15].
Complications
Outre les complications en lien avec la variante du psoriasis, la maladie peut entraîner[10][1]:
- un trouble dépressif caractérisé (60 %) (s'améliore avec le traitement)
- une impétiginisation
- des conditions inflammatoires : arthrite psoriasique, maladie de Crohn[RR: 3.8-7.5], colite ulcéreuse[RR: 3.8-7.5][note 3]
- un carcinome spinocellulaire[RR: 14][note 4]
- un lymphome[RR: 1.3-3][note 3]
- un syndrome métabolique[note 3]
- un syndrome coronarien aigu[note 3].
Évolution
L'évolution dépend de la variante de psoriasis :
- La maladie est légère à modérée chez 80 % des patients atteints d'un psoriasis en plaques, alors qu'elle est sévère chez 20 % d'entre eux, impliquant plus de 5 % de la surface corporelle ou des régions comme le visage, les ongles, le cuir chevelu et les organes génitaux[11].
- Le psoriasis en plaques est une maladie chronique qui comporte des poussées et des périodes de rémissions[11].
- Le psoriasis a été associé à la dépression, au suicide, à l'alcoolisme, au tabagisme, à la toxicomanie, au syndrome métabolique, à divers cancers de la peau et à des événements cardiaques[1].
Prévention
Il n'y a pas de prévention possible pour le psoriasis.
Notes
Références
- Cette page a été modifiée ou créée le 2021/04/06 à partir de Psoriasis (StatPearls / Psoriasis (2020/11/20)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28846344 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 et 1,10 Pragya A. Nair et Talel Badri, StatPearls, StatPearls Publishing, (PMID 28846344, lire en ligne)
- ↑ M. Larsabal, S. Ly, E. Sbidian et M. Moyal-Barracco, « GENIPSO: a French prospective study assessing instantaneous prevalence, clinical features and impact on quality of life of genital psoriasis among patients consulting for psoriasis », The British Journal of Dermatology, vol. 180, no 3, , p. 647–656 (ISSN 1365-2133, PMID 30188572, DOI 10.1111/bjd.17147, lire en ligne)
- ↑ Lihi Eder, Jessica Widdifield, Cheryl F. Rosen et Richard Cook, « Trends in the Prevalence and Incidence of Psoriasis and Psoriatic Arthritis in Ontario, Canada: A Population-Based Study », Arthritis Care & Research, vol. 71, no 8, , p. 1084–1091 (ISSN 2151-4658, PMID 30171803, DOI 10.1002/acr.23743, lire en ligne)
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 et 4,7 Jean Bolognia, Julie V. Schaffer, Karynne O. Duncan et Christine J. Ko, Dermatology essentials, (ISBN 978-0-7020-5539-3 et 0-7020-5539-5, OCLC 877821912, lire en ligne)
- ↑ Jean Bolognia, Julie V. Schaffer et Lorenzo Cerroni, Dermatology, (ISBN 978-0-7020-6342-8 et 0-7020-6342-8, OCLC 1011508489, lire en ligne)
- ↑ J. C. Szepietowski et A. Reich, « Pruritus in psoriasis: An update », European Journal of Pain (London, England), vol. 20, no 1, , p. 41–46 (ISSN 1532-2149, PMID 26415584, DOI 10.1002/ejp.768, lire en ligne)
- ↑ « psoriasis en plaques », sur uptodate
- ↑ « psoriasis en gouttes », sur uptodate (consulté le 3 novembre 2021)
- ↑ « psoriasis pustuleux »
- ↑ 10,0 et 10,1 Nancy Weigle et Sarah McBane, « Psoriasis », American Family Physician, vol. 87, no 9, , p. 626–633 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ 11,0 11,1 11,2 11,3 et 11,4 (en) Alan Menter, Alice Gottlieb, Steven R. Feldman et Abby S. Van Voorhees, « Guidelines of care for the management of psoriasis and psoriatic arthritis », Journal of the American Academy of Dermatology, vol. 58, no 5, , p. 826–850 (DOI 10.1016/j.jaad.2008.02.039, lire en ligne)
- ↑ Lourdes Maria Perez-Chada, Jeffrey M. Cohen, Alice Bendix Gottlieb et Kristina Callis Duffin, « Achieving international consensus on the assessment of psoriatic arthritis in psoriasis clinical trials: an International Dermatology Outcome Measures (IDEOM) initiative », Archives of Dermatological Research, vol. 310, no 9, , p. 701–710 (ISSN 1432-069X, PMID 30167814, DOI 10.1007/s00403-018-1855-3, lire en ligne)
- ↑ Eric D. Schadler, Bernhard Ortel et Stephanie L. Mehlis, « Biologics for the primary care physician: Review and treatment of psoriasis », Disease-a-month: DM, vol. 65, no 3, , p. 51–90 (ISSN 1557-8194, PMID 30037762, DOI 10.1016/j.disamonth.2018.06.001, lire en ligne)
- ↑ E. Dauden, A. J. Blasco, C. Bonanad et R. Botella, « Position statement for the management of comorbidities in psoriasis », Journal of the European Academy of Dermatology and Venereology: JEADV, vol. 32, no 12, , p. 2058–2073 (ISSN 1468-3083, PMID 29992631, DOI 10.1111/jdv.15177, lire en ligne)
- ↑ « Free Online PASI Score Calculator », sur www.pasitraining.com (consulté le 7 novembre 2021)