« Obésité » : différence entre les versions
(Ajouts d’hyperliens et corrections) |
|||
| Ligne 29 : | Ligne 29 : | ||
== Physiopathologie == | == Physiopathologie == | ||
L'obésité est associée aux maladies cardiovasculaires, à la [[dyslipidémie]] et à la résistance à l'insuline, ce qui provoque à son tour le [[Diabète sucré|diabète]], les accidents vasculaires cérébraux, les | L'obésité est associée aux maladies cardiovasculaires, à la [[dyslipidémie]] et à la résistance à l'insuline, ce qui provoque à son tour le [[Diabète sucré|diabète]], les accidents vasculaires cérébraux, les calculs biliaires, la stéatose hépatique, le syndrome d'hypoventilation de l'obésité, l'[[Apnée/hypopnée du sommeil (syndrome)|apnée du sommeil]] et les cancers.<ref name=":0" /> | ||
L'association de la génétique et de l'obésité est déjà bien établie par de multiples études. Le gène FTO est associé à l'adiposité. Ce gène peut héberger de multiples variantes qui augmentent le risque d'obésité.<ref name=":0" /> | L'association de la génétique et de l'obésité est déjà bien établie par de multiples études. Le gène FTO est associé à l'adiposité. Ce gène peut héberger de multiples variantes qui augmentent le risque d'obésité.<ref name=":0" /> | ||
Version du 13 juin 2020 à 17:42
| Maladie | |
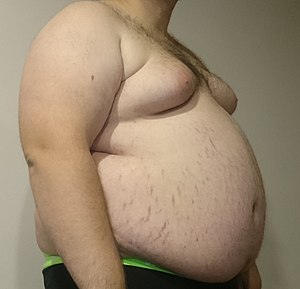 Un homme souffrant d'obésité avec un IMC à 52.8 | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Diagnostic différentiel |
Oedème généralisé (signe clinique) |
| Informations | |
| Wikidata ID | Q12174 |
| Spécialité | Endocrinologie |
|
| |
Obésité (118-1)
L’obésité est une condition clinique qui apparaît lorsqu’il y a un excès de tissus adipeux. Une personne est considérée obèse lorsque son IMC (kg/m2) dépasse 30.
Épidémiologie
Aux États-Unis, près d'un tiers des adultes et environ 17% des adolescents sont obèses. Selon les données du Center for Disease Control and Prevention (CDC), de 2011 à 2012, un adolescent sur cinq, un enfant sur six à l'école primaire et un sur 12 enfants d'âge préscolaire sont obèses. L'obésité est plus fréquente chez les Afro-Américains, suivie par les Hispaniques et les blancs. Les États du sud des États-Unis ont la prévalence la plus élevée, suivis du Midwest, du nord-est et de l'ouest.
L'obésité est un problème mondial dont les taux sont encore plus élevés que ceux observés en Amérique du Nord.[1]
Étiologies
L'obésité est le résultat d'un déséquilibre entre l'apport énergétique quotidien et la dépense énergétique entraînant une prise de poids excessive. L'obésité est causée par de multiples facteurs qui peuvent être génétiques, culturels et sociétaux peuvent être considérés comme courants. D'autres causes d'obésité comprennent une activité physique réduite, l'insomnie, les habitudes alimentaires, les troubles endocriniens, les médicaments, les publicités alimentaires et le métabolisme énergétique. [1]
Les syndromes les plus courants associés à l'obésité comprennent le syndrome de Prader Willi et les syndromes MC4R, d'autres comme le X fragile, le syndrome de Bardet-Beidl, le déficit en leptine congénitale Wilson Turner et le syndrome d'Alstrom sont également associés à l'obésité.
Physiopathologie
L'obésité est associée aux maladies cardiovasculaires, à la dyslipidémie et à la résistance à l'insuline, ce qui provoque à son tour le diabète, les accidents vasculaires cérébraux, les calculs biliaires, la stéatose hépatique, le syndrome d'hypoventilation de l'obésité, l'apnée du sommeil et les cancers.[1]
L'association de la génétique et de l'obésité est déjà bien établie par de multiples études. Le gène FTO est associé à l'adiposité. Ce gène peut héberger de multiples variantes qui augmentent le risque d'obésité.[1]
La leptine est une hormone adipocytaire qui réduit l'apport alimentaire et le poids corporel. La résistance à la leptine cellulaire est associée à l'obésité. Le tissu adipeux sécrète des adipokines et des acides gras libres provoquant une inflammation systémique qui provoque une résistance à l'insuline et une augmentation des niveaux de triglycérides, ce qui contribue par la suite à l'obésité.
L'obésité peut entraîner une augmentation des dépôts d'acides gras dans le myocarde, provoquant une dysfonction ventriculaire gauche. Il a également été démontré qu'il altère le système rénine-angiotensine, ce qui provoque une rétention accrue de sel et une pression artérielle élevée.[1]
Outre la graisse corporelle totale, les éléments suivants augmentent également la morbidité de l'obésité: [1]
- Tour de taille (la graisse abdominale a un mauvais pronostic)
- Distribution des graisses (hétérogénéité des graisses corporelles)
- Pression intra-abdominale
- Âge d'apparition de l'obésité[1]
La répartition des graisses corporelles est importante pour évaluer le risque pour la santé cardiométabolique. La distribution d'un excès de graisse viscérale est susceptible d'augmenter le risque de maladie cardiovasculaire. [2][3][4] Ruderman et al [5] ont présenté le concept de poids métabolique obèse de poids normal (MONW), les sujets dont l'IMC est normal souffrent de complications métaboliques que l'on trouve normalement chez les personnes obèses.[1]
Obèses métaboliquement saines (MHO) Les individus ont un IMC supérieur à 30 kg / m2 mais n'ont pas les caractéristiques de résistance à l'insuline ou de dyslipidémie [6][7] [1]
Il a été démontré que les adipocytes ont une activité inflammatoire et prothrombotique qui peut augmenter le risque d'accident vasculaire cérébral. Les adipokines sont des cytokines principalement produites par les adipocytes et les préadipocytes, dans les macrophages de l'obésité envahissant les tissus, produisent également des adipokines. [8][9]. [1]
Une sécrétion d'adipokine altérée provoque une inflammation chronique de bas grade, qui peut entraîner une altération du métabolisme du glucose et des lipides et contribuer au risque cardiométabolique dans l'obésité viscérale. [8][1]
L'adiponectine a des propriétés insulino-sensibilisantes et anti-inflammatoires, les taux circulants sont inversement proportionnels à l'obésité viscérale.[1]
Présentation clinique
Tous les enfants de six ans et plus, les adolescents et tous les adultes doivent être soumis à un dépistage de l'obésité conformément aux recommandations du USPS Preventative Services Task Force (USPSTF).
Les médecins doivent soigneusement rechercher les causes sous-jacentes contribuant à l'obésité. Un historique complet doit inclure: [1]
- Historique du poids de l'enfant
- Efforts et résultats antérieurs de perte de poids
- Historique nutritionnel complet
- Habitudes de sommeil
- Activité physique
- Antécédents médicaux associés tels que cardiovasculaire, diabète, thyroïde et dépression
- Antécédents chirurgicaux
- Médicaments pouvant favoriser la prise de poids
- Histoires sociales de la consommation de tabac et d'alcool
- Antécédents familiaux[1]
Un examen physique complet doit être effectué et doit inclure la mesure de l'indice de masse corporelle (IMC), la circonférence du poids, l'habitus corporel, les signes vitaux.
Les constatations sur l'obésité comme l'acné, l'hirsutisme, les étiquettes cutanées, l'acanthose nigricane, les stries, le score de Mallampati, la bosse de buffle, la distribution des coussinets adipeux, les rythmes irréguliers, la gynécomastie, le pannus abdominal, l'hépatosplénomégalie, les hernies, l'hypoventilation, l'œdème des pédales, les varicocèles, la dermatite de stase et la démarche des anomalies peuvent être présentes.[1]
Examens paracliniques
Un outil de dépistage standard de l'obésité est la mesure de l'indice de masse corporelle (IMC). L'IMC est calculé en utilisant le poids en kilogrammes divisé par le carré de la hauteur en mètres. [10][11][12][13][14] L'obésité peut être classée selon l'IMC: [1]
- Poids insuffisant: moins de 18,5 kg / m2
- Plage normale: 18,5 kg / m2 à 24,9 kg / m2
- Surpoids: 25 kg / m2 à 29,9 kg / m2
- Obèse, classe I: 30 kg / m2 à 34,9 kg / m2
- Obèse, classe II: 35 kg / m2 à 39,9 kg / m2
- Obèse, classe III: plus de 40 kg / m2[1]
Le rapport taille / hanche doit être mesuré. Chez les hommes, un rapport de plus de 1: 1 est considéré comme significatif et chez les femmes, un rapport de plus de 0: 8, .[1]
D'autres études d'évaluation comme l'épaisseur du pli cutané, l'analyse de l'impédance bioélectrique, la TDM, l'IRM, le DEXA, le déplacement de l'eau et la densitométrie de l'air peuvent être effectuées.
Les études de laboratoire comprennent une image sanguine complète, un tableau métabolique de base, la fonction rénale, une étude de la fonction hépatique, le profil lipidique, l'HbA1C, la TSH, les niveaux de vitamine D, l'analyse d'urine, le CRP, d'autres études comme l'ECG et des études sur le sommeil peuvent être effectuées pour évaluer les conditions médicales associées. [1]
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Traitement
L'obésité provoque de multiples conditions médicales comorbides et chroniques, et les médecins devraient avoir une approche à volets multiples dans la gestion de l'obésité. Les praticiens devraient individualiser le traitement, traiter les causes secondaires sous-jacentes de l'obésité et se concentrer sur la gestion ou le contrôle des états comorbides associés. La prise en charge doit inclure la modification du régime alimentaire, des interventions comportementales, des médicaments et une intervention chirurgicale si nécessaire.[1]
La modification alimentaire doit être individualisée avec une surveillance étroite de la perte de poids régulière. Les régimes hypocaloriques sont recommandés. Un apport calorique faible peut être limité en glucides ou en lipides. Un régime pauvre en glucides peut entraîner une perte de poids plus importante au cours des premiers mois par rapport à un régime faible en gras. Il convient de souligner fréquemment l'adhésion du patient à son régime alimentaire.[1]
Interventions comportementales: L'USPSTF recommande que les patients obèses soient référés pour des interventions comportementales intensives. Plusieurs interventions psychothérapeutiques sont disponibles, notamment des entretiens motivationnels, une thérapie cognitivo-comportementale, une thérapie comportementale dialectique et une psychothérapie interpersonnelle. Les interventions comportementales sont plus efficaces lorsqu'elles sont combinées avec un régime alimentaire et de l'exercice. [1]
Médicaments: Les médicaments anti-obésité peuvent être utilisés pour un IMC supérieur ou égal à 30 ou un IMC supérieur ou égal à 27 avec comorbidités. Les médicaments peuvent être combinés avec des interventions de régime, d'exercice et de comportement. Les médicaments anti-obésité approuvés par la FDA comprennent la phentermine, l'orlistat, la lorcaserine, le liraglutide, le diéthylpropion, la phentermine / topiramate, la naltrexone / bupropion, la phendimétrazine. Tous les agents sont utilisés pour la gestion du poids à long terme. L'orlistat est généralement le premier choix en raison de son manque d'effets systémiques dus à une absorption limitée. La lorcaserine doit être évitée avec d'autres médicaments sérotoninergiques en raison du risque de syndrome sérotoninergique. Les répondeurs élevés perdent généralement plus de 5% de poids au cours des trois premiers mois. [1]
Chirurgie: Les indications pour la chirurgie sont un IMC supérieur ou égal à 40 ou un IMC de 35 ou plus avec des conditions comorbides sévères. Le patient doit se conformer aux changements de style de vie post-opératoires, aux visites au bureau et aux programmes d'exercice. Les patients doivent subir une évaluation préopératoire approfondie des risques chirurgicaux. Les chirurgies bariatriques couramment pratiquées comprennent le cerclage gastrique réglable, le pontage gastrique Rou-en-Y et la gastrectomie manchon. Une perte de poids rapide peut être obtenue avec un pontage gastrique, et c'est la procédure la plus couramment effectuée. Les complications postopératoires précoces comprennent une fuite, une infection, un saignement postopératoire, une thrombose, des événements cardiaques. Les complications tardives comprennent la malabsorption, une carence en vitamines et en minéraux, le syndrome de réalimentation, le syndrome de dumping.[15][16][17][1]
Complications associées à la perte de poids [1]
Lorsque la perte de poids est rapide, elle est également associée à des complications telles que: [1]
- Anomalies électrolytiques (surtout l’hypokaliémie)
- Arythmies cardiaques
- Hyperuricémie
- Cholélithiase
- Modifications de l'humeur et du comportement[1]
Complications associées à la chirurgie bariatrique[1]
- Strictures
- Désintégration de la plaie
- Ulcères
- Malabsorption
- Syndrome de dumping
- Diarrhée post-opératoire
- Carence en vitamines et nutriments
- Fuites anastomotiques
- Chirurgie échouée[1]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Évolution
L'obésité a d'énormes taux de morbidité et de mortalité. Les patients obèses ont un risque élevé d'événements cardiaques indésirables et d'accidents vasculaires cérébraux. De plus, la qualité de vie est mauvaise. Les facteurs qui aggravent la morbidité comprennent: [1]
- Âge d'apparition de l'obésité
- Quantité d'adiposité centrale
- Gravité de l'obésité
- Le genre
- Comorbidité associée
- Race[1]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Références
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 et 1,30 https://www.ncbi.nlm.nih.gov/pubmed/29083734
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/2645187
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3796297
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3956878
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/6749721
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17259501
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/15181025
- ↑ 8,0 et 8,1 https://www.ncbi.nlm.nih.gov/pubmed/17875176
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16395402
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30810346
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30811530
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30806592
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30800862
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30805277
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30806915
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30794300
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30792086
- Cette page a été modifiée ou créée le 2020/06/03 à partir de Obesity (StatPearls / Obesity (2020/04/26)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29083734 (livre).
