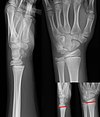
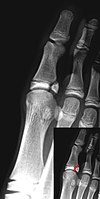
Traumatisme musculo-squelettique (approche clinique)
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Drapeaux rouges | Syndrome de la queue de cheval, Signes de fracture pathologique |
|
| |
Les blessures osseuses et articulaires sont souvent à l'origine de douleurs musculosquelettiques et sont des raisons de consultation fréquentes. Les fractures et luxations graves sont parfois associées à d'autres blessures qui devront possiblement être traités en priorité.[1]
Blessure osseuse et articulaire (109-3)
Étiologies
- Trauma (ex: trauma à haute énergie, dislocation, fractures, trauma par des mouvements répétitifs, fx de stress, bursite, etc.)
- Blessures non accidentelles (p. ex. violence conjugale, parentale)
- Chutes (et subséquemment un trauma chez personnes âgées ou qui font de l'ostéoporose)
- Pathologies prédisposant à des blessures (p. ex: fracture pathologique sur métastase osseuse, ostéoporose, relâchement ligamentaire)
- Conditions dégénératives (ex: arthrose)
- Inflammation (arthrite rhumatoïde, arthrite psoriasique, spondylite ankylosante)
- Infection (arthrite septique, ostéomyélite)
- Néoplasique
- Métabolique (ostéoporose, cristaux)
- Vasculaire (TVP, insuffisance veineuse,)
- Musculo-tendineux (entorse, rupture)
- Douleur référée
Descriptions plus précises de certains Ddx :
| Douleur au genou | Desccription | Signes cliniques | Traitement |
|---|---|---|---|
| Fx de la rotule | Plusieurs types | Chx orthopédique | |
| Fracture du plateau tibial | |||
| Rupture du ligament croisé antérieur | Mécanisme :
Peut être accompagné de :
|
Hx:
E/P:
|
Traitement conservateur :
Traitement cx:
|
| Rupture du ligament croisé postérieur | Hx:
E/P:
|
Physiothérapie, renforcement des quadriceps.
Considérer procédure de reconstruction si instabilité persistance et déchirure du ménisque | |
| Déchirure du ligament collatéral externe | Mécanisme :
|
|
Rupture partielle :
Rupture complète:
|
| Déchirure du ligament collatéral interne/médial | Mécanisme :
Tester pour la triade O'Donahue:
|
| |
| Rupture méniscale | Mécanisme :
|
|
S'il n'y a pas de blocage du genou : mobilisation précoce, renforcement +physio
Si blocage : méniscectomie ou réparation par arthroscopie afin d'éviter complication vers arthrose. |
| Luxation patellaire | |||
| Kyste de baker |
| Douleur au membre supérieur (épaule, coude, poignet) | Description | Signes cliniques | Traitement |
|---|---|---|---|
| Fx de l'humérus proximal | |||
| Fx de la diaphyse proximale | Fx transverse ou comminutive (choc direct)
Fx spirale (choc indirecte) |
Main tombante (manque de mobilité et sensibilité), souvent retenue par la main intacte. |
|
| Fracture supracondylienne de l'humérus | |||
| Fracture de l'olécrâne | |||
| Bursite olécrânienne | |||
| Fx du radius proximal | |||
| Fracture de la diaphyse radiale | |||
| Fx du radius distale | Fractures de Colles:
Fracture de Smith (Colles inversés) |
||
| Fracture proximale de l’ulna et dislocation de la tête radiale (Monteggia) | |||
| Fx de l'ulna distal | |||
| Fracture de la diaphyse ulnaire | |||
| Fracture de l’épicondyle (médial ou latéral) | |||
| Épicondylite externe/latéral (tennis elbow) | |||
| Épicondylite interne/médial (golfer elbow) | |||
| Dislocation du coude | |||
| Rupture du chef distal du biceps brachial |
| Douleur à l'épaule | Description | Signes cliniques | Traitement |
|---|---|---|---|
| Luxation glénohumérale (antérieure vs postérieure) | |||
| Entorse acromio-claviculaire | |||
| Fx clavicule (tiers proximal, moyen, distal) | |||
| Fx humérus | |||
| Fx scapula | |||
| Déchirure du labrum glénoïdal | |||
| Déchirure de la coiffe des rotateurs | |||
| Déchirure d'un ou de plusieurs tendons de la coiffe des rotateurs | |||
| Déchirure partielle ou complète du tendon du long chef du bicep | |||
| Bursite sous-acromiale | |||
| Bursite microcristalline | |||
| Tendinite calcifiante | |||
| Capsulite adhésive glénohumérale (frozen shoulder) | |||
| Arthrose glénohumérale | |||
| Arthrose acromio-claviculaire |
Dos
| Ostéoporose | |
|---|---|
| Fractures de fragilité | Fx à faible vélocité, ex: chute de sa hauteur, ouverture d'un pot, tomber d'une chaise.
Types de fx:
Fractures au niveau de l'os spongieux. |
| Facteurs de risque majeurs | Âge > 65 ans
Fracture de fragilisation > 40 ans ATCD familiaux de fractures ostéoporotiques Corticostéroïde > 3 mois Syndrome de malabsorption Hyperparathyroïdie primaire Chute fréquente Ménopause précoce (< 45 ans) Hypogonadisme Ostéopénie apparente sur radio |
| Facteurs de risque mineurs | PAR
Hyperthyroïdie Tx chronique d'anticonvulsivants Faible apport en calcium Tabac ROH : consommation excessive Caféine : consommation excessive Poids corporel < 57 kg Perte pondérale > 10% du poids en 25 ans Tx à l'héparine chroniquement Sédentarité |
| Signes cliniques | Perte de grandeur
Perte de tolérance à l'exercice Diminution de l'appétit Perte de capacité pulmonaire Peur d'autres fx de compression Dlr chronique Trouble de la démarche Risque de chute |
| Arthrose | |
|---|---|
| Particularité | Douleur mécanique :
|
| Étiologie | Arthrose primaire :
Arthrose secondaire :
|
| Signes à la radio |
|
Fracture pathologique sur tumeur osseuse primaire, métastase ou os ostéoporotique.
Physiopathologie
5 étapes de la guérison de l'os :
- Hémorragie secondaire à la rupture des vaisseaux de l'os, du périoste et des tissus environnants (24h)
- Hémostase
- Inflammation
- Réparation
- Remodelage
Un fracture prend environ 4 à 6 semaines de réparation.
Approche clinique
Questionnaire/Hx
Occupation du patient ? Travail comprenant des mouvements répétitifs ?
Questionnaire de douleur:
- Vérifier la localisation de la douleur et les irradiations
- Chronologie: début, durée, en continu ou intermittent, chronique vs aigu
- Trauma ? Si oui, mécanisme du trauma/d'impact ou de mouvements répétés :
- Traumatisme / accident
- Travail
- Loisirs, sports
- Type de douleur : caractériser la douleur (neuropathique, mécanique, inflammatoire)
- Irradiation de la douleur ?
- Facteurs soulageants
- Facteurs aggravants
- Impacts de la douleur sur le fonctionnement du patient et sévérité
- Est-ce que la douleur réveille la nuit ?
- Présence de symptômes neurovasculaires : engourdissement, faiblesse, pâleur, froideur
- MEC possible ou non
- Symptômes associés en fonction des hypothèses dx
- Antécédents de chutes (si chute, la questionner pour déterminer l'étiologie, les FDR et prévenir les chutes subséquentes). FDR des chutes : utilisation d'aide à la marche, fracture de fragilité, tendance à trébucher, syncope, arythmie, TNC, mauvaise vision.
- Habitudes de vie
- Médications
- Allergie
- Antécédents médicaux/chirurgicaux pertinents
- Les facteurs affectant la guérison de la blessure (p. ex. circonstances personnelles, emploi, habitudes alimentaires, dépendances, état de santé général)
- Dépistage d'abus (histoire non concordante, blessure qui ne va pas avec le mécanisme d'action rapporté ou selon le stade de développement de l'enfant)
- AVIS du patient
Examen clinique
| Examen physique | |
|---|---|
| Signes vitaux | TA, FC, RR, T° |
| Inspection | Lésions, oedème, atrophie musculaire, déformations, inégalité des membres, posture, lésions apparentes, |
| Palpation | Palpation des structures anatomiques, des points de repères, des lignes articulaires
Recherche de douleur à la palpation d'un site précis, d'épanchement articulaire, de chaleur ou froideur, de crépitement, de déformation. |
| Démarche | Rechercher boiterie (mécanique, antalgique ou neurologique) |
| Mouvements actifs (ROM) | Noter l'amplitude articulaire, comparer les 2 côtés, observer si asymétrie, douleur, sensation de blocage. Inclure les articulations au-dessus et en-dessous de la zone affectée. |
| Mouvements passifs (ROM) | Terminer les mouvements précédents, comparer avec AA des mouvements actifs, noter blocage, dlr et asymétrie. Comparer à l'angle d'AA attendu. |
| Forces musculaies résistées | Grader sur 5 :
|
| Sensibilité | Score sur 2
Vérifier sensibilité au niveau de la distribution des nerfs périphériques |
| Réflexes | Score sur 4
|
| Manoeuvres spéciales | Dépend du membre et de l'articulation blessée. Voici quelques exemples de manoeuvres spéciales musculosquelettiques selon le site de blessure.
Épaule :
Coude :
Rachis :
Hanche :
Genou :
Cheville :
|
| Examen vasculaire | Pouls (pédieux, tibiaux postérieurs, poplités, iliaques, radiaux, ulnaires, cubitales)
Refill capillaire < 3s Température de la peau |
Signes cliniques d'une fracture :
- Chaleur
- Douleur à la palpation
- Déformation
- Oedème
- Plaie
- Perte de fonction
Caractérisation d'une fracture
Localisation :
- Corticale
- Diaphyse
- Tiers proximal
- Tiers moyen
- Tiers distal
- Métaphyse
- Épiphyse
- spécifier si extension du trait en intra-articulaire
- Physaire (a/n de la plaque de croissance)
Type de fracture :
| Type de fracture | |
|---|---|
| Transverse | |
| Oblique | |
| Papillon | |
| Spirale | |
| Compression | |
| Segmentaire | |
| Intra-articulaire | |
| Comminutive | |
| Bois de vert | |
| Torus | |
| Avulsion | |
| Par impact | |
Complète vs incomplète
Déplacé ou non déplacé
| Sens du déplacement |
|---|
| Translation (sagittale ou coronale) |
| Rotation |
| Chevauchement |
| Impaction |
| Distraction |
Angulation
|
Condition de la peau
Fracture ouverte vs fermée
Si fracture ouvert : classification de Gustilo et Anderson
| Classification de Gustilo-Anderson des fractures ouvertes | |
|---|---|
| I | Plaie de moins de 1 cm |
| II | Entre 1 cm et 10 cm |
| IIIA | Plaie de plus de 10 cm ou de < 10 cm avec haut risque de contamination et/ou fx à haute vélocité |
| IIIB | Perte extensive de tissu mou |
| IIIC | Plaie large avec lésion artérielle |
Drapeaux rouges
- signes de fracture pathologique
- Atteinte de l'état général
- Symptômes constitutionnels : diaphorèse nocturne, douleur nocturne non mécanique
- Fracture suite à trauma de faible vélocité, par ex: chute de sa hauteur
- ATCD personnel:
- Néoplasie
- Immunosuppression
- VIH
- Prise de corticostéroïde systémique
- Abus de drogues IV
- syndrome de la queue de cheval
- Incontinence urinaire et/ou fécale
- Troubles moteurs (au membres inférieurs)
- Paresthésie génitale et/ou anale
- Perte de sensibilité en selle, perte de la sensation du besoin d'uriner, perte du sensibilité de l'anus
- Dysfonction sexuelle
- Syndrome du compartiment de l'avant-bras ou jambe (les 5 Ps) --> Doit agir rapidement !!! Ne doit pas attendre la présence de tous les signes pour agir.
- Pain (douleur)
- Non soulagée par l'analgésie
- Hors de proportion
- Augmentée par l'étirement passif des muscles du compartiment
- Pâleur
- Perte de pouls --> signe tardif
- Paresthésie
- Paralysie --> signe tardif Tx : fasciotomie quand la pression excède de 40 mmHg.
- Pain (douleur)
- Autres drapeaux rouges :
- Trauma haute vélocité important
- Signes neurologiques importants ou progressifs
- Drapeaux rouges à l'histoire d'une douleur au dos ou cou:
- Apparition aigue d'une dlr localisée
- Dlr nocturne qui réveille le pt
- Hx de malinicité
- Déficit neurologique progressif
- Syndrome de la queue de cheval: incontinence urinaire ou fécale, vidange vésicale incomplète, anesthésie en selle
- Immunosuppression
- Symptômes constitutionnels : diaphorèse nocturne, perte de poids, fatigue
- Fièvre
- Trauma
- Perte de force
- Dlr à la palpation d'une vertèbre précise
- signes de fracture pathologique
Investigation
- Dépend du diagnostic différentiel
- Si infectieux : CRP, FSC, hémocultures, VS
- Si fx pathologique : calcium, phosphate, phosphatase alcaline, PTH, TSH, T4/T3, densitométrie.
- Examens d'imagerie appropriés
- Radiographie : fx ou luxation
- Radiographie du membre douloureuse avec radio de l'articulation au-dessus et de l'articulation en-dessous de la blessure (au moins 2 vues par articulation)
- Ou radiographie de l'articulation douloureuse, si soupçon d'arthrose
- Règles d'Ottawa pour déterminer si on fait une radiographie de la cheville ou du pied utile.
- Important d'obtenir 2 vues
- Post-réduction d'une luxation
- CT: si difficulté de visualisation à la radiographie, ou besoin d'investigation plus poussée, plus d'information sur les blessures osseuses
- IRM : Meilleur pour visualiser atteinte des tissus mous (muscles, tendons, ligaments, ménisque). Écho possible en attendant l'IRM dans certaines circonstances.
- Scintigraphie osseuse : fractures occultes, fracture de stress, lésions malignes, ostéomyélite
- DMO : soupçon d'ostéoporose, FDR d'ostéoporose, fractures de fragilité
- Radiographie : fx ou luxation
- Examens para-cliniques
- Culture de l'os : ostéomyélyte
- Biopsie de l'os : lésions néoplasiques
- EMG : soupçon d'une blessure nerveuse causant des sx
- Ponction articulaire pour analyse et culture du liquide synovial lorsque présence d'épanchement articulaire, soupçon d'une maladie rhumatologique, d'arthrite septique, de cristaux, observe :
- Décompte cellulaires
- Culture bactérienne
- Si présence de cristaux
| Liquide synovial | N | Non-inflammatoire | Inflammatoire | Infectieux | Hémorragique |
|---|---|---|---|---|---|
| Couleur | Clair | Clair | Trouble | Trouble | Sanguin |
| Viscosité | Élevée | Élevée | Bas | Bas | Variable |
| GB/mm3 | < 200 | < 2000 | > 2000 | > 50 000 | Variable |
| % PMNs | < 25% | < 25% | > 50% | > 75% | Variable |
| Étiologies
possibles |
Arthrose
Trauma |
Arthrite séronégatives
Cristaux PAR |
Arthrite septique | Trauma
Hémophilie Anti-coagulant Néoplasie |
Prise en charge
Dépendra de l'étiologie
La prise en charge peut inclure : immobilisation, repos/arrêt de travail selon l'occupation, analgésie, référence à un spécialiste, physiothérapie et ergothérapie.
Filet de sécurité : re-consulter rapidement si signes et sx de complications.
Si hx de chute : référer au PAS (programme de prévention des chutes).
Principes généraux :
| Fx fermée non déplacée | Immobiliser et analgésie |
| Fx ouverte | Enlever débris, lavage de la plaie, ATB, vaccin contre le tétanos si reçu il y a plus de 10 ans, NPO, préparer pour SOP, ROFI |
Facteurs favorables à la guérison osseuse:
- Jeune âge
- Bon état nutritionnel
- Bonne vascularisation
- Fx non déplacée
- Fx qui n'atteint pas de périoste
Facteurs défavorables à la guérison osseuse:
- Fx comminutive
- Fx ouverte
- Fx haute vélocité
- Âge avancée
- Mauvaise vascularisation (MVAS, tabagisme, dyslipidémie)
- Mauvaise immobilisation
- Ostéoporose
- Comorbidités (diabète, prise de corticostéroïde, endocrinopathie, malnutrition)
- Déficience en vitamine D, en calcium, en T4
Suivi
Important de s'assurer qu'un suivi soit fait. Lors du suivi, réévaluer :
- Guérison
- Besoin de poursuivre ou non les modifications d'activités
- Évaluer retour sécuritaire au travail et capacité du pt
- Immobilisation
- Évaluation de complications
Complications
- complications générales précoces d'une fracture
- Locales précoces :
- Syndrome du compartiment
- Dommage neurologique
- Dommage vasculaire
- Infection
- Gangrène, ischémie, nécrose
- Dommages aux nerfs périphériques, à la colonne vertébrale
- Complications neurologiques spécifiques :
- Fracture du radius distal: compression du nerf médian (syndrome du tunnel carpien)
- Humérus (diaphyse): main tombante (atteinte du nerf radial)
- Luxation humérus proximal: nerf axillaire
- Luxation de la hanche : atteinte du nerf sciatique
- Luxation du genou : nerf sciatique poplité externe
- Complications neurologiques spécifiques :
- Systématiques précoces :
- Sepsis
- Thrombose des veines
- Embolie pulmonaire (graisseuse ou thrombo-embolie) pouvant causer :
- Syndrome de détresse respiratoire aiguë
- Syndrome de réponse inflammatoire systémique
- Choc hémorragique
- Délirium
- Locales précoces :
- complication générales tardives d'une fracture
- Locales
- Problème d'union des fragments (mal-union, non-union, délai d'union)
- Nécrose avasculaire (particulièrement si fracture du col fémoral ou de l'humérus proximal)
- Ostéomyélite
- Rigidité articulaire persistante
- Arthrite post-traumatique
- Arthrose (à long terme)
- Déficit de croissance (chez les enfants si fracture au niveau de la plaque de croissance)
- Ostéoporose post-traumatique
- Ossifications hétéroptopiques
- Syndrome douloureux régional complexe
- Systémiques
- Embolie graisseuse
- Embolie pulmonaire
- Locales
Particularités
Adultes
- Les os chez l’adulte se déforment très peu avant de briser
- La consolidation de l’os prend beaucoup plus de temps chez les personnes âgées que chez les jeunes adultes (6 à 8 semaines pour fractures simples)
- Les fractures chez les adultes arrivent souvent suite à un traumatisme exceptionnel lors duquel l’os a été tordu ou fracassé
Gériatrie
Chez les personnes âgées, la plupart des fractures sont causées parce que les os s'amincissent et perdent de leur solidité. L'ostéoporose est fréquente dans cette population.
Les fractures de hanche (fx du fémur proximal) se produisent fréquemment à la suite d'une chute de sa hauteur (à faible vélocité). Les fractures de hanches ont de lourdes conséquences chez les personnes âgée.
- L'ostéonécrose de la tête fémorale, la pseudarthrose et l'arthrose sont des complications fréquentes.
- Déconditionnement des personnes âgées
- Mauvais pronostic
Investiguer les chutes chez les personnes âgées pour les prévenir.
Pédiatrie
Des fractures inexpliquées chez l'enfant doivent attirer l'attention du médecin sur la possibilité de sévice.
Les fractures ont un périoste plus solide (plus fort et plus actif), ainsi les fractures ont plus tendance à se déformer avant de briser (ductilité) et :
- Moins souvent lésé, donc la réduction fermée est plus facile
- Se décolle facilement de l'os
- Réparation de l'os plus rapide que chez l'adulte
La plaque de croissance est plus faible mécaniquement. Si elle est brisée, un trouble de croissance peut en être la complication.
Considérer le risque d'abus chez les enfants présentant des fractures et qui ne marche pas encore (moins de 6 à 9 mois).
Fractures communes chez les enfant (+ téméraires).
Complications les plus fréquentes de fx chez les enfants :
- Problème de croissance
- Ostéomyélite
- Syndrome du compartiment
- Refracture
- Moins de déchirure des ligaments et de luxation (ligaments + flexibles)
Références
Toute contribution serait appréciée.
| Description: | Dans la section références se trouve toutes les références (références sans groupe). Pour ajouter des références, passez par la fonction d'ajout de références. N'ajoutez pas de références manuellement. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
- ↑ « 109-3 Blessures osseuses ou articulaires | Le Conseil médical du Canada », sur mcc.ca (consulté le 6 juin 2020)