« Asthme » : différence entre les versions
(Soulignements supprimés) |
m (→Traitement de l'exacerbation aiguë chez l'enfant : Coquilles) |
||
| (13 versions intermédiaires par 2 utilisateurs non affichées) | |||
| Ligne 16 : | Ligne 16 : | ||
==Épidémiologie== | ==Épidémiologie== | ||
L'asthme est une pathologie courante, touchant environ 15 % à 20 % des personnes dans les pays développés et environ 2 % à 4 % dans les pays moins développés. C'est beaucoup plus | L'asthme est une pathologie courante, touchant environ 15 % à 20 % des personnes dans les pays développés et environ 2 % à 4 % dans les pays moins développés. C'est beaucoup plus courant chez les enfants<ref name=":7">{{Citation d'un article|prénom1=Anthony C.|nom1=Yii|prénom2=Avril Z.|nom2=Soh|prénom3=Cynthia B. E.|nom3=Chee|prénom4=Yee T.|nom4=Wang|titre=Asthma, Sinonasal Disease, and the Risk of Active Tuberculosis|périodique=The Journal of Allergy and Clinical Immunology. In Practice|volume=7|numéro=2|date=02 2019|issn=2213-2201|pmid=30130591|pmcid=6363891|doi=10.1016/j.jaip.2018.07.036|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30130591/|consulté le=2020-11-19|pages=641–648.e1}}</ref><ref name=":8">{{Citation d'un article|prénom1=Maria|nom1=D'Amato|prénom2=Antonio|nom2=Molino|prénom3=Giovanna|nom3=Calabrese|prénom4=Lorenzo|nom4=Cecchi|titre=The impact of cold on the respiratory tract and its consequences to respiratory health|périodique=Clinical and Translational Allergy|volume=8|date=2018|issn=2045-7022|pmid=29997887|pmcid=6031196|doi=10.1186/s13601-018-0208-9|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29997887/|consulté le=2020-11-19|pages=20}}</ref><ref name=":09">{{Citation d'un ouvrage|prénom1=Muhammad F.|nom1=Hashmi|prénom2=Maryam|nom2=Tariq|prénom3=Mary E.|nom3=Cataletto|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613651|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430901/|consulté le=2020-11-19}}</ref>. | ||
Dans l'enfance, l'asthme est plus fréquent chez les garçons avec un ratio garçon/fille de 2:1. Puis, à la puberté, le ratio devient 1:1. Jusqu'à 40 % des enfants développeront une respiration sifflante, à un moment ou à un autre, qui sera diagnostiquée comme de l'asthme si elle est réversible par les bêta-2 agonistes, et ce, indépendamment des tests de la fonction pulmonaire<ref name=":7" /><ref name=":8" /><ref name=":09" />. | Dans l'enfance, l'asthme est plus fréquent chez les garçons avec un ratio garçon/fille de 2:1. Puis, à la puberté, le ratio devient 1:1. Jusqu'à 40 % des enfants développeront une respiration sifflante, à un moment ou à un autre, qui sera diagnostiquée comme de l'asthme si elle est réversible par les bêta-2 agonistes, et ce, indépendamment des tests de la fonction pulmonaire<ref name=":7" /><ref name=":8" /><ref name=":09" />. | ||
Après la puberté, la prévalence de l'asthme devient | Après la puberté, la prévalence de l'asthme devient supérieure chez les femmes ; les cas d'apparition à l'âge adulte après 40 ans sont principalement des femmes<ref name=":9">{{Citation d'un article|prénom1=B.|nom1=Burrows|prénom2=R. A.|nom2=Barbee|prénom3=M. G.|nom3=Cline|prénom4=R. J.|nom4=Knudson|titre=Characteristics of asthma among elderly adults in a sample of the general population|périodique=Chest|volume=100|numéro=4|date=1991-10|issn=0012-3692|pmid=1914608|doi=10.1378/chest.100.4.935|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/1914608/|consulté le=2020-11-19|pages=935–942}}</ref><ref name=":09" />. | ||
La prévalence de l'asthme est plus élevée aux âges extrêmes de la vie en raison de la réactivité des voies respiratoires et de l'infériorité de la fonction pulmonaire<ref name=":9" /><ref name=":09" />. De tous les cas d'asthme, environ 66 % sont diagnostiqués avant l'âge de 18 ans. Près de 50 % des enfants asthmatiques présentent une diminution de la sévérité ou une disparition des symptômes au début de l'âge adulte<ref name=":09" /><ref name=":10">{{Citation d'un article|prénom1=A. J.|nom1=Martin|prénom2=L. I.|nom2=Landau|prénom3=P. D.|nom3=Phelan|titre=Lung function in young adults who had asthma in childhood|périodique=The American Review of Respiratory Disease|volume=122|numéro=4|date=1980-10|issn=0003-0805|pmid=7436127|doi=10.1164/arrd.1980.122.4.609|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/7436127/|consulté le=2020-11-19|pages=609–616}}</ref>. | La prévalence de l'asthme est plus élevée aux âges extrêmes de la vie en raison de la réactivité des voies respiratoires et de l'infériorité de la fonction pulmonaire<ref name=":9" /><ref name=":09" />. De tous les cas d'asthme, environ 66 % sont diagnostiqués avant l'âge de 18 ans. Près de 50 % des enfants asthmatiques présentent une diminution de la sévérité ou une disparition des symptômes au début de l'âge adulte<ref name=":09" /><ref name=":10">{{Citation d'un article|prénom1=A. J.|nom1=Martin|prénom2=L. I.|nom2=Landau|prénom3=P. D.|nom3=Phelan|titre=Lung function in young adults who had asthma in childhood|périodique=The American Review of Respiratory Disease|volume=122|numéro=4|date=1980-10|issn=0003-0805|pmid=7436127|doi=10.1164/arrd.1980.122.4.609|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/7436127/|consulté le=2020-11-19|pages=609–616}}</ref>. | ||
L'asthme | L'asthme étant associé à une exposition à la fumée de tabac et aux particules inhalées, il est plus fréquent dans les groupes présentant ces expositions environnementales<ref name=":7" /><ref name=":8" /><ref name=":09" />. | ||
==Étiologies== | ==Étiologies== | ||
L'étiologie globale est complexe et encore mal comprise, en particulier lorsqu'il s'agit de savoir quels enfants asthmatiques continueront à souffrir d'asthme à l'âge adulte (jusqu'à 40 % des enfants ont une respiration sifflante, seulement 1 % des adultes | L'étiologie globale est complexe et encore mal comprise, en particulier lorsqu'il s'agit de savoir quels enfants asthmatiques continueront à souffrir d'asthme à l'âge adulte (jusqu'à 40 % des enfants ont une respiration sifflante, seulement 1 % des adultes font de l'asthme), mais il est admis qu'il s'agit d'une pathologie multifactorielle, influencée à la fois par la {{Étiologie|nom=génétique}} et par l'{{Étiologie|nom=exposition environnementale}}<ref name=":09" />. | ||
==Physiopathologie== | ==Physiopathologie== | ||
L'asthme est une inflammation aiguë et entièrement réversible des voies respiratoires, souvent | L'asthme est une inflammation aiguë et entièrement réversible des voies respiratoires, souvent causée par une exposition à un déclencheur environnemental. Le processus pathologique commence par l'inhalation d'un irritant (par exemple, l'air froid) ou d'un allergène (par exemple, le pollen) qui, en raison d'une hypersensibilité bronchique, entraîne une inflammation des voies respiratoires et une augmentation de la production de mucus. Cela conduit à une augmentation significative de la résistance des voies respiratoires, qui est plus prononcée à l'expiration<ref name=":09" />. | ||
Une obstruction des voies respiratoires est due à la combinaison de l'infiltration par des cellules inflammatoires, l'hypersécrétion de mucus avec formation de bouchons de mucus et une contraction des muscles lisses<ref name=":09" />. | Une obstruction des voies respiratoires est due à la combinaison de l'infiltration par des cellules inflammatoires, l'hypersécrétion de mucus avec formation de bouchons de mucus et une contraction des muscles lisses<ref name=":09" />. | ||
Ces changements réversibles peuvent devenir irréversibles au fil du temps en raison de l'épaississement de la membrane basale, | Ces changements réversibles peuvent devenir irréversibles au fil du temps en raison de l'épaississement de la membrane basale, du dépôt de collagène et de la desquamation épithéliale ainsi que du remodelage des voies respiratoires qui se produit dans les maladies chroniques (il y a hypertrophie et hyperplasie de la musculature lisse)<ref name=":09" />. | ||
==Présentation clinique== | ==Présentation clinique== | ||
| Ligne 76 : | Ligne 76 : | ||
**{{Facteur de risque|nom=AINS|RR=|référence_RR=|RC (OR)=}} | **{{Facteur de risque|nom=AINS|RR=|référence_RR=|RC (OR)=}} | ||
**Certains {{Facteur de risque|nom=additifs alimentaires|RR=|référence_RR=|RC (OR)=}} (sulfites, benzoates, glutamate) | **Certains {{Facteur de risque|nom=additifs alimentaires|RR=|référence_RR=|RC (OR)=}} (sulfites, benzoates, glutamate) | ||
**{{Facteur de risque|nom= | **{{Facteur de risque|nom=Bêta-bloqueurs|RR=|référence_RR=|RC (OR)=}} (crée un bronchospasme chez tous les asthmatiques) | ||
|- | |- | ||
!Prédisposition génétique | !Prédisposition génétique | ||
| Ligne 98 : | Ligne 98 : | ||
Les symptômes sont variables, c'est-à-dire qu'ils sont accrus en présence de stimuli et pratiquement absents si l'asthme est bien contrôlé. | Les symptômes sont variables, c'est-à-dire qu'ils sont accrus en présence de stimuli et pratiquement absents si l'asthme est bien contrôlé. | ||
===Examen clinique=== | ===Examen clinique=== | ||
La clinique peut être normale en dehors d'une crise d'asthme ; étant donné que les symptômes varient dans le temps, l'examen physique varie également<ref name=":09" />. | La clinique peut être normale en dehors d'une crise d'asthme ; étant donné que les symptômes varient dans le temps, l'examen physique varie également<ref name=":09" />. | ||
| Ligne 106 : | Ligne 104 : | ||
*des {{Signe clinique|nom=sibilances|prévalence=}} (le plus fréquemment rencontré) | *des {{Signe clinique|nom=sibilances|prévalence=}} (le plus fréquemment rencontré) | ||
*certains signes peuvent également signaler un certain niveau de gravité, | *certains signes peuvent également signaler un certain niveau de gravité, comme lors d'une exacerbation aiguë : | ||
**une {{Signe clinique|nom=augmentation du temps expiratoire|affichage=|prévalence=}} | **une {{Signe clinique|nom=augmentation du temps expiratoire|affichage=|prévalence=}} | ||
**le {{Symptôme|nom=wheezing|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=|prévalence=}} | **le {{Symptôme|nom=wheezing|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=|prévalence=}} | ||
| Ligne 130 : | Ligne 128 : | ||
==Examens paracliniques== | ==Examens paracliniques== | ||
La méthode diagnostique de choix est la '''{{Examen paraclinique|nom=spirométrie|indication=}}''', | La méthode diagnostique de choix est la '''{{Examen paraclinique|nom=spirométrie|indication=}}''', qui doit être effectuée avant le traitement pour déterminer la gravité du trouble. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Explications des différents examens paracliniques recommandés<ref name=":09" /><ref name=":3">{{Citation d'un article|langue=en|prénom1=M Diane|nom1=Lougheed|prénom2=Catherine|nom2=Lemière|prénom3=Sharon D|nom3=Dell|prénom4=Francine M|nom4=Ducharme|titre=Canadian Thoracic Society Asthma Management Continuum – 2010 Consensus Summary for Children Six Years of Age and Over, and Adults|périodique=Canadian Respiratory Journal|volume=17|numéro=1|date=2010|issn=1198-2241|pmid=20186367|pmcid=PMC2866209|doi=10.1155/2010/827281|lire en ligne=http://www.hindawi.com/journals/crj/2010/827281/|consulté le=2020-12-20|pages=15–24}}</ref> | |+Explications des différents examens paracliniques recommandés<ref name=":09" /><ref name=":3">{{Citation d'un article|langue=en|prénom1=M Diane|nom1=Lougheed|prénom2=Catherine|nom2=Lemière|prénom3=Sharon D|nom3=Dell|prénom4=Francine M|nom4=Ducharme|titre=Canadian Thoracic Society Asthma Management Continuum – 2010 Consensus Summary for Children Six Years of Age and Over, and Adults|périodique=Canadian Respiratory Journal|volume=17|numéro=1|date=2010|issn=1198-2241|pmid=20186367|pmcid=PMC2866209|doi=10.1155/2010/827281|lire en ligne=http://www.hindawi.com/journals/crj/2010/827281/|consulté le=2020-12-20|pages=15–24}}</ref> | ||
| Ligne 138 : | Ligne 136 : | ||
!{{Examen paraclinique|nom=Spirométrie|indication=}} | !{{Examen paraclinique|nom=Spirométrie|indication=}} | ||
| | | | ||
*Examen de première intention chez tous les individus de 6 ans et plus<ref name=":3" /> | *Examen de première intention chez tous les individus de 6 ans et plus<ref name=":3" />. | ||
*Sert à confirmer le diagnostic et à faire le suivi du contrôle de l'asthme<ref name=":3" /> | *Sert à confirmer le diagnostic et à faire le suivi du contrôle de l'asthme<ref name=":3" />. | ||
*Il faut savoir que les symptômes et les résultats de la spirométrie ne corrèlent pas toujours<ref name=":3" /> | *Il faut savoir que les symptômes et les résultats de la spirométrie ne corrèlent pas toujours<ref name=":3" />. | ||
*Résultats attendus: | *Résultats attendus : | ||
**{{Signe paraclinique|nom=VEMS diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=CVF diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | **{{Signe paraclinique|nom=VEMS diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=CVF diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | ||
**{{Signe paraclinique|nom=VEMS/CVF diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} (Tiffeneau) | **{{Signe paraclinique|nom=VEMS/CVF diminué|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} (Tiffeneau) | ||
| Ligne 147 : | Ligne 145 : | ||
**Avec ces résultats, il est possible de conclure à un syndrome obstructif réversible, diagnostic de l'asthme. | **Avec ces résultats, il est possible de conclure à un syndrome obstructif réversible, diagnostic de l'asthme. | ||
|- | |- | ||
!Essai thérapeutique<ref name=":2" /> | !Essai thérapeutique<ref name=":2">{{Citation d'un article|langue=en|prénom1=Francine M|nom1=Ducharme|prénom2=Sharon D|nom2=Dell|prénom3=Dhenuka|nom3=Radhakrishnan|prénom4=Roland M|nom4=Grad|titre=Diagnosis and Management of Asthma in Preschoolers: A Canadian Thoracic Society and Canadian Paediatric Society Position Paper|périodique=Canadian Respiratory Journal|volume=22|numéro=3|date=2015|issn=1198-2241|pmid=25893310|pmcid=PMC4470545|doi=10.1155/2015/101572|lire en ligne=http://www.hindawi.com/journals/crj/2015/101572/|consulté le=2020-12-19|pages=135–143}}</ref> | ||
| | | | ||
*Réversibilité des symptômes suite | *Réversibilité des symptômes à la suite de l'utilisation d'agents pharmacologiques servant à corriger l'asthme. | ||
*Indiqué chez | *Indiqué chez les jeunes enfants (entre 1 et 5 ans) incapables de procéder à la spirométrie<ref name=":3" />. | ||
|- | |- | ||
!{{Examen paraclinique|nom=Débit expiratoire de pointe|indication=}} (DEP)<ref group="note">Peak flow en anglais et fréquemment nommé ainsi en clinique.</ref><ref name=":09" /> | !{{Examen paraclinique|nom=Débit expiratoire de pointe|indication=}} (DEP)<ref group="note">Peak flow en anglais et fréquemment nommé ainsi en clinique.</ref><ref name=":09" /> | ||
| | | | ||
*La variabilité du DEP peut être utile pour confirmer le diagnostic de l'asthme, mais la spirométrie reste la méthode diagnostique de choix. | *La variabilité du DEP peut être utile pour confirmer le diagnostic de l'asthme, mais la spirométrie reste la méthode diagnostique de choix. | ||
*Une {{Signe paraclinique|nom=augmentation du débit de pointe de 60 L/min (ou 20 % et plus) après application d'un B2-agoniste à action rapide|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} par rapport au débit pré-bronchodilatation est caractéristique | *Une {{Signe paraclinique|nom=augmentation du débit de pointe de 60 L/min (ou 20 % et plus) après application d'un B2-agoniste à action rapide|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} par rapport au débit pré-bronchodilatation est caractéristique de l'asthme. | ||
*Les limites de ce test : | *Les limites de ce test : | ||
**il dépend de l'effort du patient | **il dépend de l'effort du patient | ||
**il requiert une bonne formation | **il requiert une bonne formation | ||
**il peut sous-estimer l'obstruction bronchique | **il peut sous-estimer l'obstruction bronchique. | ||
*Les différentes sévérités des crises d'asthme aiguë sont associées à une mesure du débit de pointe, enregistrée comme un certain pourcentage du débit de pointe attendu. | *Les différentes sévérités des crises d'asthme aiguë sont associées à une mesure du débit de pointe, enregistrée comme un certain pourcentage du débit de pointe attendu. | ||
|- | |- | ||
!{{Examen paraclinique|nom=Provocation à la méthacholine|indication=Provocation à la méthacholine}} (ou à l'histamine) | !{{Examen paraclinique|nom=Provocation à la méthacholine|indication=Provocation à la méthacholine}} (ou à l'histamine) | ||
| | | | ||
*Il peut être nécessaire pour déterminer | *Il peut être nécessaire pour déterminer la présence d'une hyperréactivité des voies aériennes. | ||
*Ce test n'est pas utilisé à l'urgence ou lors d'un épisode aiguë. | *Ce test n'est pas utilisé à l'urgence ou lors d'un épisode aiguë. | ||
*Ce test est surtout utilisé lorsque l'asthme est suspecté, mais que la spirométrie est normale. | *Ce test est surtout utilisé lorsque l'asthme est suspecté, mais que la spirométrie est normale. | ||
| Ligne 171 : | Ligne 169 : | ||
!{{Examen paraclinique|nom=Oxymétrie de pouls|indication=Oxymétrie de pouls}} | !{{Examen paraclinique|nom=Oxymétrie de pouls|indication=Oxymétrie de pouls}} | ||
| | | | ||
*Utile pour évaluer la gravité d'une crise d'asthme ou surveiller sa détérioration | *Utile pour évaluer la gravité d'une crise d'asthme ou surveiller sa détérioration. | ||
*Le décalage entre l'oxymétrie de pouls et la réserve physiologique de nombreux patients signifie qu'une baisse de pO2 sur l'oxymétrie de pouls est une constatation tardive d'une crise d'asthme, indiquant un patient gravement malade ou en péri-arrêt. | *Le décalage entre l'oxymétrie de pouls et la réserve physiologique de nombreux patients signifie qu'une baisse de pO2 sur l'oxymétrie de pouls est une constatation tardive d'une crise d'asthme, indiquant un patient gravement malade ou en péri-arrêt. | ||
*Une {{Signe paraclinique|nom=saturation en oxygène inférieure à 92 %|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|prévalence=}} signe une gravité de l'état du patient. | *Une {{Signe paraclinique|nom=saturation en oxygène inférieure à 92 %|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|prévalence=}} signe une gravité de l'état du patient. | ||
| Ligne 177 : | Ligne 175 : | ||
!{{Examen paraclinique|nom=Électrolytes sanguins}} | !{{Examen paraclinique|nom=Électrolytes sanguins}} | ||
| | | | ||
*Les électrolytes doivent être mesurés si le patient reçoit une dose élevée ou répétée de salbutamol, car l'un | *Les électrolytes doivent être mesurés si le patient reçoit une dose élevée ou répétée de salbutamol, car l'un de ses effets indésirables est de provoquer un déplacement transitoire du potassium dans l'espace intracellulaire, ce qui peut induire une hypokaliémie iatrogène transitoire. | ||
|- | |- | ||
!{{Examen paraclinique|nom=Gaz artériel|indication=Gaz artériel}}, {{Examen paraclinique|nom=Gaz capillaire|indication=|affichage=capillaire}} ou {{Examen paraclinique|nom=Gaz veineux|affichage=veineux}} | !{{Examen paraclinique|nom=Gaz artériel|indication=Gaz artériel}}, {{Examen paraclinique|nom=Gaz capillaire|indication=|affichage=capillaire}} ou {{Examen paraclinique|nom=Gaz veineux|affichage=veineux}} | ||
| Ligne 204 : | Ligne 202 : | ||
!{{Examen paraclinique|nom=Tomodensitométrie thoracique|indication=Tomodensitométrie thoracique}} | !{{Examen paraclinique|nom=Tomodensitométrie thoracique|indication=Tomodensitométrie thoracique}} | ||
| | | | ||
*est effectuée chez les patients présentant des symptômes récurrents qui ne répondent pas au traitement. | *Elle est effectuée chez les patients présentant des symptômes récurrents qui ne répondent pas au traitement. | ||
|} | |} | ||
==Approche clinique== | ==Approche clinique== | ||
Lorsqu'un patient, surtout s'il est jeune, se présente pour dyspnée et toux, il convient de suspecter un asthme. Il est alors important de rechercher d'autres formes d'atopie, comme de l'eczéma ou une rhinite saisonnière, ainsi que de s'informer sur le contexte de survenue des symptômes; il importe de savoir | Lorsqu'un patient, surtout s'il est jeune, se présente pour dyspnée et toux, il convient de suspecter un asthme. Il est alors important de rechercher d'autres formes d'atopie, comme de l'eczéma ou une rhinite saisonnière, ainsi que de s'informer sur le contexte de survenue des symptômes ; il importe de savoir s'ils apparaissent au froid ou sont exacerbés par lui, s'ils se manifestent à l'effort, lors de l'exposition au tabac ou lors de l'exposition à un allergène. | ||
Pendant l'examen physique, des sibilances lors de l'auscultation pulmonaire, accompagnées ou non de wheezing, sont fort suspectes d'une bronchoconstriction due à l'asthme. Il faut aussi rechercher une cyanose, un tirage, une tachycardie, une tachypnée et une saturation en oxygène diminuée, car ce sont des signes d'une crise d'asthme, qu'il faut alors traiter rapidement. | |||
Afin de confirmer le diagnostic chez un patient de 6 ans et plus, il faut | Afin de confirmer le diagnostic chez un patient de 6 ans et plus, il faut passer une spirométrie. Si elle indique un VEMS/CVF diminué, un VEMS diminué et une réversibilité du syndrome obstructif à la suite de la prise de bêta-2-agonistes à courte action (c'est-à-dire une hausse du VEMS de 12 % et de 200 mL à la suite de la prise des bronchodilatateurs), le diagnostic d'asthme est confirmé. D'autres tests, comme un débit de pointe, un test de provocation à la méthacholine, une oxymétrie de pouls, un ECG et un gaz artériel peuvent être utilisés pour caractériser la sévérité de l'asthme. | ||
Afin de confirmer le diagnostic chez un enfant entre 1 an et 5 ans, il faut faire un essai thérapeutique. | Afin de confirmer le diagnostic chez un enfant entre 1 an et 5 ans, il faut faire un essai thérapeutique. L'administration de médicaments servant à traiter l'asthme est commencée, puis le diagnostic est confirmé si les symptômes d'obstruction du flot d'air s'améliorent à la suite de la prise des agents pharmacologiques. | ||
===Classification de l'asthme=== | ===Classification de l'asthme=== | ||
| Ligne 240 : | Ligne 238 : | ||
!Asthme léger persistant | !Asthme léger persistant | ||
| | | | ||
*Symptômes > 2 jours/semaine (mais pas | *Symptômes > 2 jours/semaine (mais pas chaque jour) | ||
*Symptômes nocturnes présents 3-4 fois par mois (1-2 X/mois chez < 4 ans) | *Symptômes nocturnes présents 3-4 fois par mois (1-2 X/mois chez < 4 ans) | ||
*Utilisation de BACA > 2 jours/semaine mais pas quotidiennement | *Utilisation de BACA > 2 jours/semaine mais pas quotidiennement | ||
| Ligne 275 : | Ligne 273 : | ||
#*les symptômes sont préférablement documentés par des professionnels de la santé | #*les symptômes sont préférablement documentés par des professionnels de la santé | ||
#*les symptômes peuvent être documentés par les parents, mais les symptômes doivent être convaincants '''(alternatif)''' | #*les symptômes peuvent être documentés par les parents, mais les symptômes doivent être convaincants '''(alternatif)''' | ||
#*s'il y a eu | #*s'il y a eu un seul épisode avec réversibilité, il s'agit alors d'asthme '''suspecté''' : le diagnostic d'asthme n'est posé qu'au deuxième épisode | ||
#ayant une amélioration de ses symptômes suite | #ayant une amélioration de ses symptômes à la suite d'une thérapie médicamenteuse visant à corriger l'asthme (voir tableau) | ||
#*l'amélioration est documentée par un professionnel de la santé '''(préférable)''' ; la durée d'observation et le traitement recommandé pour évaluer la réversibilité varie en fonction de la gravité des symptômes (voir tableau ci-bas) | #*l'amélioration est documentée par un professionnel de la santé '''(préférable)''' ; la durée d'observation et le traitement recommandé pour évaluer la réversibilité varie en fonction de la gravité des symptômes (voir tableau ci-bas) | ||
#*l'amélioration peut être documentée par les parents '''(alternatif)''' | #*l'amélioration peut être documentée par les parents '''(alternatif)''' | ||
| Ligne 293 : | Ligne 291 : | ||
|Salbutamol | |Salbutamol | ||
| | | | ||
*0 | *0,25 inh/kg (max. 10 inhalations) X 1 à ajuster selon l'effet | ||
|30 minutes | |30 minutes | ||
|- | |- | ||
| Ligne 299 : | Ligne 297 : | ||
|Salbutamol | |Salbutamol | ||
| | | | ||
*0 | *0,25 inh/kg q 20 min PRN X 3 (max. 10 inhalations à la fois) | ||
|60 minutes | |60 minutes | ||
|- | |- | ||
|Corticostéroïde | |Corticostéroïde | ||
| | | | ||
*Prednisone ou Prednisolone 2 mg/kg (max 50 mg par dose) | *Prednisone ou Prednisolone 2 mg/kg (max. 50 mg par dose) | ||
*Dexaméthasone 0,6 mg/kg (pour un maximum de 10 mg par dose) | *Dexaméthasone 0,6 mg/kg (pour un maximum de 10 mg par dose) | ||
|3-4 heures | |3-4 heures | ||
| Ligne 317 : | Ligne 315 : | ||
#aucun diagnostic alternatif. | #aucun diagnostic alternatif. | ||
Lorsque l'asthme est suspecté, la conduite à tenir est de | Lorsque l'asthme est suspecté, la conduite à tenir est de commencer un traitement pharmacologique de l'asthme avec des corticostéroïdes inhalés et/ou du salbutamol (selon la gravité des symptômes) afin d'évaluer s'il y a une amélioration des symptômes. L'évaluation de la réversibilité des symptômes d'asthme via le salbutamol PRN est réalisée par les parents tandis que celle via les corticostéroïdes est réalisée par le médecin après 3 mois. Le diagnostic d'asthme est posé si les symptômes s'améliorent à l'intérieur de la période normale (voir tableau)<ref name=":2" />. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Essai thérapeutique chez un enfant entre 1 et 5 ans sans signes d'obstruction du flot d'air<ref name=":2" /> | |+Essai thérapeutique chez un enfant entre 1 et 5 ans sans signes d'obstruction du flot d'air<ref name=":2" /> | ||
| Ligne 349 : | Ligne 347 : | ||
|3 mois | |3 mois | ||
|} | |} | ||
Un suivi est fait à 6 semaines et 3 mois afin de s'assurer de l'adhérence au traitement<ref name=":2" />. | Un suivi est fait à 6 semaines et à 3 mois afin de s'assurer de l'adhérence au traitement<ref name=":2" />. | ||
===Âge > 6 ans=== | ===Âge > 6 ans=== | ||
Dans cette tranche d'âge, le diagnostic repose sur l'anamnèse, l'examen physique et les résultats aux épreuves respiratoires. '''La spirométrie est la méthode diagnostique de choix'''. Si | Dans cette tranche d'âge, le diagnostic repose sur l'anamnèse, l'examen physique et les résultats aux épreuves respiratoires. '''La spirométrie est la méthode diagnostique de choix'''. Si elle est non concluante, d'autres examens diagnostiques sont recommandés. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Résultats des examens paracliniques permettant de confirmer le diagnostic d'asthme chez l'enfant > 6 ans<ref name=":3" /> | |+Résultats des examens paracliniques permettant de confirmer le diagnostic d'asthme chez l'enfant > 6 ans<ref name=":3" /> | ||
| Ligne 380 : | Ligne 378 : | ||
#*> 20 % selon de multiples mesures par jour | #*> 20 % selon de multiples mesures par jour | ||
|- | |- | ||
! colspan="2" |'''Test de provocation à la | ! colspan="2" |'''Test de provocation à la méthacholine''' | ||
|- | |- | ||
| colspan="2" |PC<sub>20</sub> < 4 mg/mL <ref group="note">PC20 = Concentration de métacholine entraînant une baisse de 20% du VEMS. Entre 4 et 16 mg/mL est une zone grise ; > 16 mg/mL est négatif.</ref> | | colspan="2" |PC<sub>20</sub> < 4 mg/mL <ref group="note">PC20 = Concentration de métacholine entraînant une baisse de 20% du VEMS. Entre 4 et 16 mg/mL est une zone grise ; > 16 mg/mL est négatif.</ref> | ||
| Ligne 400 : | Ligne 398 : | ||
**une {{Diagnostic différentiel|nom=myocardite}} | **une {{Diagnostic différentiel|nom=myocardite}} | ||
**une {{Diagnostic différentiel|nom=péricardite}} | **une {{Diagnostic différentiel|nom=péricardite}} | ||
*le {{Diagnostic différentiel|nom=reflux gastro- | *le {{Diagnostic différentiel|nom=reflux gastro-œsophagien}} | ||
*la {{Diagnostic différentiel|nom=rhinosinusite allergique}} ou {{Diagnostic différentiel|nom=rhinosinusite infectieuse}} | *la {{Diagnostic différentiel|nom=rhinosinusite allergique}} ou {{Diagnostic différentiel|nom=rhinosinusite infectieuse}} | ||
*le {{Diagnostic différentiel|nom=faux croup}} | *le {{Diagnostic différentiel|nom=faux croup}} | ||
| Ligne 418 : | Ligne 416 : | ||
**la {{Diagnostic différentiel|nom=fibrose kystique}} | **la {{Diagnostic différentiel|nom=fibrose kystique}} | ||
**la {{Diagnostic différentiel|nom=dyskinésie ciliaire primaire}} | **la {{Diagnostic différentiel|nom=dyskinésie ciliaire primaire}} | ||
**des {{Diagnostic différentiel|nom=déficits | **des {{Diagnostic différentiel|nom=déficits immunitaires}} | ||
*l'{{Diagnostic différentiel|nom=aspiration}} | *l'{{Diagnostic différentiel|nom=aspiration}} | ||
*l'{{Diagnostic différentiel|nom=atélectasie}} | *l'{{Diagnostic différentiel|nom=atélectasie}} | ||
*les {{Diagnostic différentiel|nom=bronchiectasies}} | *les {{Diagnostic différentiel|nom=bronchiectasies}} | ||
*l'{{Diagnostic différentiel|nom= | *l'{{Diagnostic différentiel|nom=œsophagite éosinophilique}} | ||
*les {{Diagnostic différentiel|nom=troubles de la déglutition}} | *les {{Diagnostic différentiel|nom=troubles de la déglutition}} | ||
*le {{Diagnostic différentiel|nom=syndrome d'hyperventilation}} et l'{{Diagnostic différentiel|nom=attaque de panique}}. | *le {{Diagnostic différentiel|nom=syndrome d'hyperventilation}} et l'{{Diagnostic différentiel|nom=attaque de panique}}. | ||
Voici un tableau résumant les différentes pathologies autres que l'asthme à considérer selon la sémiologie du patient<ref name=":2" />. | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Diagnostic alternatif à considérer en fonction de la présentation clinique<ref name=":2" /> | |+Diagnostic alternatif à considérer en fonction de la présentation clinique<ref name=":2" /> | ||
| Ligne 433 : | Ligne 432 : | ||
| | | | ||
*Écoulement nasal persistant | *Écoulement nasal persistant | ||
| | |Rhinosinusite allergique ou infectieuse | ||
|- | |- | ||
| | | | ||
| Ligne 440 : | Ligne 439 : | ||
|Obstruction des voies respiratoires supérieures | |Obstruction des voies respiratoires supérieures | ||
*Infectieux: | *Infectieux : croup, trachéite | ||
*Intrinsèque: | *Intrinsèque : laryngomalacie, sténose trachéale | ||
*Extrinsèque: | *Extrinsèque : anneau vasculaire, tumeur | ||
|- | |- | ||
| | | | ||
| Ligne 504 : | Ligne 503 : | ||
| | | | ||
*Toux en position couchée ou lors des repas | *Toux en position couchée ou lors des repas | ||
*Vomissements suite | *Vomissements à la suite d'un repas | ||
*Inconfort abdominal | *Inconfort abdominal | ||
|Reflux gastro- | |Reflux gastro-œsophagien | ||
|- | |- | ||
| | | | ||
*Dysphagie | *Dysphagie | ||
*Toux déclenchée par le fait de manger ou de boire | *Toux déclenchée par le fait de manger ou de boire | ||
| | |Œsophagite éosinophilique | ||
|- | |- | ||
| | | | ||
*Incapacité de s'alimenter | *Incapacité de s'alimenter | ||
*Toux productive | *Toux productive | ||
*Respiratoire bruyante suite | *Respiratoire bruyante à la suite d'un repas | ||
|Troubles de la déglutition | |Troubles de la déglutition | ||
(avec possible aspiration) | (avec possible aspiration) | ||
| Ligne 538 : | Ligne 537 : | ||
==Traitement== | ==Traitement== | ||
S'il n'est pas corrigé rapidement, l'asthme peut devenir plus difficile à traiter, car la production de mucus empêche le médicament inhalé d'atteindre la muqueuse. L'inflammation devient également plus œdémateuse. Ce processus est résolu avec des '''bêta-2 agonistes''' (par exemple, salbutamol, salmétérol, albuterol) et peut être aidé par des '''antagonistes des récepteurs muscariniques''' (par exemple, bromure d'ipratropium), qui agissent pour réduire l'inflammation et détendre la musculature bronchique | S'il n'est pas corrigé rapidement, l'asthme peut devenir plus difficile à traiter, car la production de mucus empêche le médicament inhalé d'atteindre la muqueuse. L'inflammation devient également plus œdémateuse. Ce processus est résolu avec des '''bêta-2 agonistes''' (par exemple, salbutamol, salmétérol, albuterol) et peut être aidé par des '''antagonistes des récepteurs muscariniques''' (par exemple, bromure d'ipratropium), qui agissent pour réduire l'inflammation et détendre la musculature bronchique ainsi que pour réduire la production de mucus<ref name=":09" /><ref name=":11">{{Citation d'un article|prénom1=Thomas|nom1=Southworth|prénom2=Manminder|nom2=Kaur|prénom3=Lynsey|nom3=Hodgson|prénom4=Fabrizio|nom4=Facchinetti|titre=Anti-inflammatory effects of the phosphodiesterase type 4 inhibitor CHF6001 on bronchoalveolar lavage lymphocytes from asthma patients|périodique=Cytokine|volume=113|date=01 2019|issn=1096-0023|pmid=29934047|doi=10.1016/j.cyto.2018.06.007|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29934047/|consulté le=2020-11-19|pages=68–73}}</ref>. Des corticostéroïdes oraux peuvent aussi êtres utilisés. | ||
===<u>Principes de base</u>=== | ===<u>Principes de base</u>=== | ||
Voici les grandes lignes à retenir | Voici les grandes lignes à retenir pour élaborer un traitement visant la maitrise de l'asthme chez un patient : | ||
*Instituer un traitement axé sur l'amélioration à long terme de l'asthme<ref name=":09" /> | *Instituer un traitement axé sur l'amélioration à long terme de l'asthme<ref name=":09" /> | ||
*Déterminer | *Déterminer le niveau de maitrise optimal<ref name=":09" /> | ||
*Déterminer le plus bas niveau de traitement | *Déterminer le plus bas niveau de traitement permettant de maintenir cette maitrise<ref name=":09" /> | ||
*Donner la priorité au traitement de l'inflammation et, si requis, ajouter d'autres médicaments pour optimiser la maitrise de l'asthme<ref name=":09" /> | *Donner la priorité au traitement de l'inflammation et, si requis, ajouter d'autres médicaments pour optimiser la maitrise de l'asthme<ref name=":09" /> | ||
*Assurer un enseignement et un suivi adéquats | *Assurer un enseignement et un suivi adéquats | ||
===Principes non pharmacologiques=== | ===Principes non pharmacologiques=== | ||
Ils sont à peu près les mêmes pour les enfants et les adultes : | |||
*{{Traitement|nom=Éviter les facteurs déclencheurs|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":09" /> | *{{Traitement|nom=Éviter les facteurs déclencheurs|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":09" /> | ||
| Ligne 559 : | Ligne 558 : | ||
*{{Traitement|nom=Éducation sur les bonnes techniques d'inhalation|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":2" /><ref name=":3" /> | *{{Traitement|nom=Éducation sur les bonnes techniques d'inhalation|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":2" /><ref name=":3" /> | ||
*{{Traitement|nom=Choix d'un inhalateur approprié|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":2" /> | *{{Traitement|nom=Choix d'un inhalateur approprié|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":2" /> | ||
**Enfant entre 1 an et 3 ans: | **Enfant entre 1 an et 3 ans : aérochambre et masque facial ajusté | ||
**Enfant de 4 et 5 ans: | **Enfant de 4 et 5 ans : aérochambre et embout buccal | ||
*{{Traitement|nom=Plan d'action écrit|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":3" /> | *{{Traitement|nom=Plan d'action écrit|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref name=":3" /> | ||
**Permet une auto-supervision de ses symptômes et du contrôle de son asthme | **Permet une auto-supervision de ses symptômes et du contrôle de son asthme | ||
| Ligne 581 : | Ligne 580 : | ||
**> 20 kg : 10 inh q 30-60 min X 1-2 doses | **> 20 kg : 10 inh q 30-60 min X 1-2 doses | ||
*+/- Corticostéroïde | *+/- Corticostéroïde | ||
**{{Traitement|nom= | **{{Traitement|nom=Dexaméthasone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 0,3-0,6 mg/kg PO X 1 (max 16 mg) | ||
**{{Traitement|nom=Prednisolone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 2 mg/kg | **{{Traitement|nom=Prednisolone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 2 mg/kg | ||
|- | |- | ||
| Ligne 591 : | Ligne 590 : | ||
*Salbutamol | *Salbutamol | ||
**100 mcg/inh avec aérochambre | **100 mcg/inh avec aérochambre | ||
***< 20 kg : 5 inh q 20-30 min X 2 doses | ***< 20 kg : 5 inh q 20-30 min. X 2 doses | ||
***> 20 kg : 10 inh q 20-30 min X 2 doses | ***> 20 kg : 10 inh q 20-30 min. X 2 doses | ||
***Autres sources : 0,25 inh/kg (max 10 inh) | ***Autres sources : 0,25 inh/kg (max. 10 inh) | ||
**Nébulisation | **Nébulisation | ||
***Privilégier le salbutamol en inhalateur si possible | ***Privilégier le salbutamol en inhalateur si possible | ||
***0,15 mg/kg/dose q 20 min X 3 doses (max 5 mg) puis q 1-4h PRN | ***0,15 mg/kg/dose q 20 min. X 3 doses (max. 5 mg) puis q 1-4h PRN | ||
*Corticostéroïde | *Corticostéroïde | ||
** | **Dexaméthasone 0,6 mg/kg PO X 1 (max. 16 mg) | ||
***Favoriser | ***Favoriser la dexaméthasone (meilleure tolérance) à la prednisolone | ||
**Prednisolone 2 mg/kg | **Prednisolone 2 mg/kg | ||
|- | |- | ||
| Ligne 609 : | Ligne 608 : | ||
*Salbutamol | *Salbutamol | ||
**100 mcg/inh avec aérochambre | **100 mcg/inh avec aérochambre | ||
***< 20 kg : 5 inh q 20 min X 3 doses | ***< 20 kg : 5 inh q 20 min. X 3 doses | ||
***> 20 kg : 10 inh q 20 min X 3 doses | ***> 20 kg : 10 inh q 20 min. X 3 doses | ||
***Autres sources : 0,25 inh/kg (max 10 inh) | ***Autres sources : 0,25 inh/kg (max. 10 inh) | ||
**Nébulisation | **Nébulisation | ||
***Privilégier le salbutamol en inhalateur si possible | ***Privilégier le salbutamol en inhalateur si possible | ||
***0,15 mg/kg/dose q 20 min X 3 doses (max 5 mg) puis q 1-4h PRN | ***0,15 mg/kg/dose q 20 min. X 3 doses (max. 5 mg) puis q 1-4h PRN | ||
*{{Traitement|nom=Ipratropium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | *{{Traitement|nom=Ipratropium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
**20 mcg/inh avec aérochambre | **20 mcg/inh avec aérochambre | ||
***4 inh q 20 min X 3 doses | ***4 inh q 20 min. X 3 doses | ||
**Nébulisation | **Nébulisation | ||
***< 20 kg : 250 mcg q 20 min X 3 doses | ***< 20 kg : 250 mcg q 20 min. X 3 doses | ||
***> 20 kg : 500 mcg q 20 min X 3 doses | ***> 20 kg : 500 mcg q 20 min. X 3 doses | ||
*Corticostéroïde | *Corticostéroïde | ||
** | **Dexaméthasone 0,6 mg/kg PO/IV/IM (max. 16 mg) | ||
***Favoriser | ***Favoriser dexaméthasone (meilleure tolérance) | ||
**{{Traitement|nom=Méthylprednisolone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 2 mg/kg IV (max 80 mg) si PO impossible | **{{Traitement|nom=Méthylprednisolone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 2 mg/kg IV (max 80 mg) si PO impossible | ||
**Prednisolone 2 mg/kg PO | **Prednisolone 2 mg/kg PO | ||
| Ligne 634 : | Ligne 633 : | ||
*Salbutamol | *Salbutamol | ||
**100 mcg/inh avec aérochambre | **100 mcg/inh avec aérochambre | ||
***< 20 kg : 5 inh q 20 min X 3 doses | ***< 20 kg : 5 inh q 20 min. X 3 doses | ||
***> 20 kg : 10 inh q 20 min X 3 doses | ***> 20 kg : 10 inh q 20 min. X 3 doses | ||
***Autres sources : 0,25 inh/kg (max 10 inh) | ***Autres sources : 0,25 inh/kg (max. 10 inh) | ||
**Nébulisation | **Nébulisation | ||
***Privilégier le salbutamol en inhalateur si possible | ***Privilégier le salbutamol en inhalateur si possible | ||
***0,15 mg/kg/dose q 20 min X 3 doses (max 5 mg) puis q 1-4h PRN | ***0,15 mg/kg/dose q 20 min. X 3 doses (max. 5 mg) puis q 1-4h PRN | ||
*Ipratropium | *Ipratropium | ||
**20 mcg/inh avec aérochambre | **20 mcg/inh avec aérochambre | ||
***4 inh q 20 min X 3 doses | ***4 inh q 20 min. X 3 doses | ||
**Nébulisation | **Nébulisation | ||
***< 20 kg : 250 mcg q 20 min X 3 doses | ***< 20 kg : 250 mcg q 20 min. X 3 doses | ||
***> 20 kg : 500 mcg q 20 min X 3 doses | ***> 20 kg : 500 mcg q 20 min. X 3 doses | ||
*Corticostéroïde | *Corticostéroïde | ||
** | **Dexaméthasone 0,6 mg/kg PO/IV/IM X 1 (max. 16 mg) | ||
***Favoriser | ***Favoriser dexaméthasone (meilleure tolérance) | ||
**Méthylprednisolone 2 mg/kg IV (max 80 mg) si PO impossible | **Méthylprednisolone 2 mg/kg IV (max. 80 mg) si PO impossible | ||
|- | |- | ||
!Très sévère | !Très sévère | ||
| Ligne 660 : | Ligne 659 : | ||
*Salbutamol | *Salbutamol | ||
**100 mcg/inh avec aérochambre | **100 mcg/inh avec aérochambre | ||
***< 20 kg : 5 inh q 30-60 min X 1-2 doses | ***< 20 kg : 5 inh q 30-60 min. X 1-2 doses | ||
***> 20 kg : 10 inh | ***> 20 kg : 10 inh | ||
**Nébulisation | **Nébulisation | ||
***< 20 kg : 7 | ***< 20 kg : 7,5 mg/h | ||
***> 20 kg : 15 mg/h | ***> 20 kg : 15 mg/h | ||
**IV de 1 à 3 mcg/kg/min IV (max 80 mcg/min) | **IV de 1 à 3 mcg/kg/min. IV (max. 80 mcg/min) | ||
*Ipratropium | *Ipratropium | ||
**20 mcg/inh avec aérochambre | **20 mcg/inh avec aérochambre | ||
***< 30 kg : 4 inh q 20 min X 3 doses | ***< 30 kg : 4 inh q 20 min. X 3 doses | ||
***> 30 kg : 8 inh q 20 min X 3 doses | ***> 30 kg : 8 inh q 20 min. X 3 doses | ||
*Corticostéroïde | *Corticostéroïde | ||
**Méthylprednisolone 2 mg/kg IV (max 80 mg) | **Méthylprednisolone 2 mg/kg IV (max. 80 mg) | ||
*{{Traitement|nom=Sulfate de magnésium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 50-75 mg/kg IV (max 2 | *{{Traitement|nom=Sulfate de magnésium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 50-75 mg/kg IV (max. 2,5 g) sur 20-30 min. | ||
**Monitoring cardiorespiratoire X 1h | **Monitoring cardiorespiratoire X 1h | ||
**TA q 5 min pendant perfusion puis q 15 min X 2 | **TA q 5 min. pendant perfusion puis q 15 min. X 2 | ||
*{{Traitement|nom=Héliox|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | *{{Traitement|nom=Héliox|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
*{{Traitement|nom=Aminophylline|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | *{{Traitement|nom=Aminophylline|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
| Ligne 695 : | Ligne 694 : | ||
===Traitement de l'exacerbation aiguë chez l'adulte=== | ===Traitement de l'exacerbation aiguë chez l'adulte=== | ||
Les mesures suivantes sont applicables aux patients | Les mesures suivantes sont applicables aux patients de 16 ans et plus<ref name=":12">{{Citation d'un ouvrage|langue=anglais|auteur1=Ontario Lung Association|titre=Emergency Department Management of Asthma (Adult)|passage=|lieu=Ontario|éditeur=|date=février 2009|pages totales=|isbn=|lire en ligne=https://www.cmaj.ca/content/cmaj/suppl/2009/10/26/cmaj.080072.DC1/non-mcivor-1-at.pdf}}</ref>. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+ | ||
| Ligne 721 : | Ligne 720 : | ||
*'''Corticostéroïde''' (à administrer dans la première heure de traitement<ref name=":13">{{Citation d'un article|langue=en|prénom1=R.|nom1=Hodder|prénom2=M. D.|nom2=Lougheed|prénom3=B. H.|nom3=Rowe|prénom4=J. M.|nom4=FitzGerald|titre=Management of acute asthma in adults in the emergency department: nonventilatory management|périodique=Canadian Medical Association Journal|volume=182|numéro=2|date=2010-02-09|issn=0820-3946|issn2=1488-2329|pmid=19858243|pmcid=PMC2817338|doi=10.1503/cmaj.080072|lire en ligne=http://www.cmaj.ca/cgi/doi/10.1503/cmaj.080072|consulté le=2021-01-04|pages=E55–E67}}</ref>) | *'''Corticostéroïde''' (à administrer dans la première heure de traitement<ref name=":13">{{Citation d'un article|langue=en|prénom1=R.|nom1=Hodder|prénom2=M. D.|nom2=Lougheed|prénom3=B. H.|nom3=Rowe|prénom4=J. M.|nom4=FitzGerald|titre=Management of acute asthma in adults in the emergency department: nonventilatory management|périodique=Canadian Medical Association Journal|volume=182|numéro=2|date=2010-02-09|issn=0820-3946|issn2=1488-2329|pmid=19858243|pmcid=PMC2817338|doi=10.1503/cmaj.080072|lire en ligne=http://www.cmaj.ca/cgi/doi/10.1503/cmaj.080072|consulté le=2021-01-04|pages=E55–E67}}</ref>) | ||
**Prednisone PO 50 mg x 1 co '''OU''' | **Prednisone PO 50 mg x 1 co '''OU''' | ||
**Methylprednisolone IV: 40-125 mg dilué dans 50 mL de D5W ou dans 50 mL de chlorure de sodium 0,9% x 1 dose administrée sur 15-30 minutes | **Methylprednisolone IV : 40-125 mg dilué dans 50 mL de D5W ou dans 50 mL de chlorure de sodium 0,9% x 1 dose administrée sur 15-30 minutes | ||
***si la voie orale est compromise | ***si la voie orale est compromise | ||
|- | |- | ||
| Ligne 801 : | Ligne 800 : | ||
Les critères suivants sont plutôt signes une mauvaise réponse au traitement et indiquent qu'il faut procéder à l'hospitalisation du patient<ref name=":12" /> : | Les critères suivants sont plutôt signes une mauvaise réponse au traitement et indiquent qu'il faut procéder à l'hospitalisation du patient<ref name=":12" /> : | ||
*Examen physique: Symptômes sévères, Somnolence, Confusion | *Examen physique : Symptômes sévères, Somnolence, Confusion | ||
*VEMS ou DEP impossibles à effectuer ou < 40 % de la valeur prédite | *VEMS ou DEP impossibles à effectuer ou < 40 % de la valeur prédite | ||
*SaO<sub>2</sub> < 95 % à l'air ambiant | *SaO<sub>2</sub> < 95 % à l'air ambiant | ||
Version du 18 janvier 2022 à 21:38
| Maladie | |||
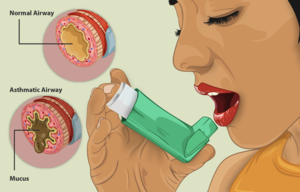 Pathophysiologie de l'asthme par accumulation de mucus | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Coma, Confusion, Arythmies, Tachycardie , Tirage , Tachypnée , Pouls paradoxal, Hyperinflation thoracique, Poitrine silencieuse, Faible effort respiratoire, ... [+] | ||
| Symptômes |
Dyspnée , Expectorations, Douleur thoracique , Toux , Wheezing | ||
| Diagnostic différentiel |
Insuffisance cardiaque, Maladie pulmonaire obstructive chronique, Myocardite, Tuberculose, Corps étranger, Fibrose kystique, Attaque de panique, Dysplasie bronchopulmonaire, Bronchiectasies, Bronchiolite, ... [+] | ||
| Informations | |||
| Terme anglais | Asthma | ||
| Autres noms | Syndrome obstructif réversible | ||
| Wikidata ID | Q35869 | ||
| Spécialités | Pneumologie, Médecine d'urgence, Médecine familiale | ||
| |||
L'asthme est une inflammation diffuse des voies respiratoires provoquée par divers stimuli induisant une bronchoconstriction réversible.
Épidémiologie
L'asthme est une pathologie courante, touchant environ 15 % à 20 % des personnes dans les pays développés et environ 2 % à 4 % dans les pays moins développés. C'est beaucoup plus courant chez les enfants[1][2][3].
Dans l'enfance, l'asthme est plus fréquent chez les garçons avec un ratio garçon/fille de 2:1. Puis, à la puberté, le ratio devient 1:1. Jusqu'à 40 % des enfants développeront une respiration sifflante, à un moment ou à un autre, qui sera diagnostiquée comme de l'asthme si elle est réversible par les bêta-2 agonistes, et ce, indépendamment des tests de la fonction pulmonaire[1][2][3].
Après la puberté, la prévalence de l'asthme devient supérieure chez les femmes ; les cas d'apparition à l'âge adulte après 40 ans sont principalement des femmes[4][3].
La prévalence de l'asthme est plus élevée aux âges extrêmes de la vie en raison de la réactivité des voies respiratoires et de l'infériorité de la fonction pulmonaire[4][3]. De tous les cas d'asthme, environ 66 % sont diagnostiqués avant l'âge de 18 ans. Près de 50 % des enfants asthmatiques présentent une diminution de la sévérité ou une disparition des symptômes au début de l'âge adulte[3][5].
L'asthme étant associé à une exposition à la fumée de tabac et aux particules inhalées, il est plus fréquent dans les groupes présentant ces expositions environnementales[1][2][3].
Étiologies
L'étiologie globale est complexe et encore mal comprise, en particulier lorsqu'il s'agit de savoir quels enfants asthmatiques continueront à souffrir d'asthme à l'âge adulte (jusqu'à 40 % des enfants ont une respiration sifflante, seulement 1 % des adultes font de l'asthme), mais il est admis qu'il s'agit d'une pathologie multifactorielle, influencée à la fois par la génétique et par l'exposition environnementale[3].
Physiopathologie
L'asthme est une inflammation aiguë et entièrement réversible des voies respiratoires, souvent causée par une exposition à un déclencheur environnemental. Le processus pathologique commence par l'inhalation d'un irritant (par exemple, l'air froid) ou d'un allergène (par exemple, le pollen) qui, en raison d'une hypersensibilité bronchique, entraîne une inflammation des voies respiratoires et une augmentation de la production de mucus. Cela conduit à une augmentation significative de la résistance des voies respiratoires, qui est plus prononcée à l'expiration[3].
Une obstruction des voies respiratoires est due à la combinaison de l'infiltration par des cellules inflammatoires, l'hypersécrétion de mucus avec formation de bouchons de mucus et une contraction des muscles lisses[3].
Ces changements réversibles peuvent devenir irréversibles au fil du temps en raison de l'épaississement de la membrane basale, du dépôt de collagène et de la desquamation épithéliale ainsi que du remodelage des voies respiratoires qui se produit dans les maladies chroniques (il y a hypertrophie et hyperplasie de la musculature lisse)[3].
Présentation clinique
Facteurs de risque
| Classes | Facteurs déclencheurs[3] |
|---|---|
| Pro-inflammatoires |
|
| Irritatifs |
|
| Mixtes |
|
| Prédisposition génétique |
Questionnaire
Voici les éléments à rechercher au questionnaire si suspicion d'asthme[3] :
- une toux sèche périodique, souvent nocturne, récidivante
- une sensation d'oppression thoracique
- des sibilances (wheezing)
- la dyspnée à l'effort et au repos
- des expectorations
- des symptômes s'aggravant la nuit, puis s'atténuent dans la journée[3]
- des symptômes aggravés par les allergies, l'exercice et les infections des voies respiratoires supérieures (IVRS)[3]
- des symptômes répondant rapidement aux B2-agonistes par inhalation.
Les symptômes sont variables, c'est-à-dire qu'ils sont accrus en présence de stimuli et pratiquement absents si l'asthme est bien contrôlé.
Examen clinique
La clinique peut être normale en dehors d'une crise d'asthme ; étant donné que les symptômes varient dans le temps, l'examen physique varie également[3].
À l'examen pulmonaire, on retrouve un ou plusieurs des signes suivants[3] :
- des sibilances (le plus fréquemment rencontré)
- certains signes peuvent également signaler un certain niveau de gravité, comme lors d'une exacerbation aiguë :
- une augmentation du temps expiratoire
- le wheezing
- une dyspnée à la parole
- la position penchée vers l'avant, les mains sur les cuisses (pour ouvrir leurs voies respiratoires)
- le tirage sus-sternal et intercostal
- la tachycardie
- la tachypnée
- l'hyperinflation thoracique
- l'anxiété
- certains éléments à l'examen physique signalent un état critique, dans lequel la vie du patient pourrait être en danger[note 1] :
- la cyanose centrale
- un débit expiratoire maximal inférieur à 33 % du meilleur résultat personnel
- une PCO2 normale
- une poitrine silencieuse (à cause de la forte diminution du flux d'air)
- une faible effort respiratoire
- une bradycardie (indiquant une fatigue musculaire respiratoire sévère)[3]
- des arythmies
- une hypotension artérielle
- un pouls paradoxal[note 2]
- de l'épuisement
- de la confusion et un coma.
Examens paracliniques
La méthode diagnostique de choix est la spirométrie, qui doit être effectuée avant le traitement pour déterminer la gravité du trouble.
| Examen paraclinique | Explications |
|---|---|
| Spirométrie |
|
| Essai thérapeutique[10] |
|
| Débit expiratoire de pointe (DEP)[note 3][3] |
|
| Provocation à la méthacholine (ou à l'histamine) |
|
| Oxymétrie de pouls |
|
| Électrolytes sanguins |
|
| Gaz artériel, capillaire ou veineux |
|
| ECG |
|
| Spirométrie à l'effort |
|
| Radiographie pulmonaire |
|
| Tomodensitométrie thoracique |
|
Approche clinique
Lorsqu'un patient, surtout s'il est jeune, se présente pour dyspnée et toux, il convient de suspecter un asthme. Il est alors important de rechercher d'autres formes d'atopie, comme de l'eczéma ou une rhinite saisonnière, ainsi que de s'informer sur le contexte de survenue des symptômes ; il importe de savoir s'ils apparaissent au froid ou sont exacerbés par lui, s'ils se manifestent à l'effort, lors de l'exposition au tabac ou lors de l'exposition à un allergène.
Pendant l'examen physique, des sibilances lors de l'auscultation pulmonaire, accompagnées ou non de wheezing, sont fort suspectes d'une bronchoconstriction due à l'asthme. Il faut aussi rechercher une cyanose, un tirage, une tachycardie, une tachypnée et une saturation en oxygène diminuée, car ce sont des signes d'une crise d'asthme, qu'il faut alors traiter rapidement.
Afin de confirmer le diagnostic chez un patient de 6 ans et plus, il faut passer une spirométrie. Si elle indique un VEMS/CVF diminué, un VEMS diminué et une réversibilité du syndrome obstructif à la suite de la prise de bêta-2-agonistes à courte action (c'est-à-dire une hausse du VEMS de 12 % et de 200 mL à la suite de la prise des bronchodilatateurs), le diagnostic d'asthme est confirmé. D'autres tests, comme un débit de pointe, un test de provocation à la méthacholine, une oxymétrie de pouls, un ECG et un gaz artériel peuvent être utilisés pour caractériser la sévérité de l'asthme.
Afin de confirmer le diagnostic chez un enfant entre 1 an et 5 ans, il faut faire un essai thérapeutique. L'administration de médicaments servant à traiter l'asthme est commencée, puis le diagnostic est confirmé si les symptômes d'obstruction du flot d'air s'améliorent à la suite de la prise des agents pharmacologiques.
Classification de l'asthme
Score de PRAM (acronyme anglais pour Pediatric Respiratory Assesment Measure)
Le score PRAM permet de classifier la sévérité d'une exacerbation aiguë de l'asthme chez l'enfant[11]. Ce score n'a pas été validé chez l'adulte.
| Paramètre | Valeur | Score |
|---|---|---|
| Satuation en oxygène | > 94 % | 0 |
| 92-94 % | 1 | |
| < 92 % | 2 | |
| Tirage sus-sternal | Absent | 0 |
| Présent | 2 | |
| Contraction des muscles scalènes | Absente | 0 |
| Présente | 2 | |
| Murmure vésiculaire | Normal | 0 |
| ↓ aux base | 1 | |
| ↓ base + apex | 2 | |
| Minimal ou absent | 3 | |
| Sibilances | Absentes | 0 |
| Expiratoires seulement | 1 | |
| Inspiratoire ± expiratoires | 2 | |
| Audible sans stéthoscope ou absentes
(murmure vésiculaire minimal ou absent) |
3 |
Les pointages sont donc additionnés pour établir le score PRAM situé entre 0 et 12. Le pointage obtenu permettra de classifier la sévérité de la crise d'asthme ainsi[11] :
- PRAM 0-3 : crise légère
- PRAM 4-7 : crise modérée
- PRAM 8-12 : crise sévère.
Classification de la sévérité de l'asthme
Cette classification permet de recommander un traitement initial en fonction de la sévérité des symptômes.
| Classe | Caractéristiques |
|---|---|
| Asthme intermittent |
|
| Asthme léger persistant |
|
| Asthme modéré persistant |
|
| Asthme sévère persistant |
|
Diagnostic
Âge 1 à 5 ans
Avec signes d'obstruction
Le diagnostic d'asthme est posé chez un enfant (critères 1 + 2 + 3)[10] :
- ayant des épisodes récurrents (≥ 2 épisodes) d'exacerbations asthmatiformes
- les symptômes sont préférablement documentés par des professionnels de la santé
- les symptômes peuvent être documentés par les parents, mais les symptômes doivent être convaincants (alternatif)
- s'il y a eu un seul épisode avec réversibilité, il s'agit alors d'asthme suspecté : le diagnostic d'asthme n'est posé qu'au deuxième épisode
- ayant une amélioration de ses symptômes à la suite d'une thérapie médicamenteuse visant à corriger l'asthme (voir tableau)
- l'amélioration est documentée par un professionnel de la santé (préférable) ; la durée d'observation et le traitement recommandé pour évaluer la réversibilité varie en fonction de la gravité des symptômes (voir tableau ci-bas)
- l'amélioration peut être documentée par les parents (alternatif)
- une réversibilité des symptômes convaincants après administration de BACA
- une amélioration des symptômes après un traitement de 3 mois de CSI ± BACA
- sans éléments pouvant suggéré un diagnostic alternatif.
| Degré de sévérité de l'obstruction bronchique | Agent administré | Dose | Période d'observation |
|---|---|---|---|
| Léger | Salbutamol |
|
30 minutes |
| Modéré à sévère | Salbutamol |
|
60 minutes |
| Corticostéroïde |
|
3-4 heures |
Une réponse sous-optimale au salbutamol est attendue chez un enfant avec un asthme qui dure depuis longtemps et qui est mal contrôlé. En effet, l'obstruction du flot d'air n'est alors pas attribuable au bronchospasme, mais plutôt à l'inflammation, ce qui explique la faible réponse aux bronchodilatateurs[10].
Sans signes d'obstruction
La plupart des enfants asthmatiques sont asymptomatiques et ne présentent aucun signe d'obstruction du flot d'air à l'examen physique lors de leur évaluation. Dans ces cas, l'asthme est suspecté lorsque le patient répond à tous ces critères (1+2+3)[10] :
- ≥ 2 épisodes de symptômes compatibles avec l'asthme
- aucune documentation antérieure par un professionnel de la santé de signes obstructifs à l'examen physique OU d'amélioration après la prise de traitement pour l'asthme
- aucun diagnostic alternatif.
Lorsque l'asthme est suspecté, la conduite à tenir est de commencer un traitement pharmacologique de l'asthme avec des corticostéroïdes inhalés et/ou du salbutamol (selon la gravité des symptômes) afin d'évaluer s'il y a une amélioration des symptômes. L'évaluation de la réversibilité des symptômes d'asthme via le salbutamol PRN est réalisée par les parents tandis que celle via les corticostéroïdes est réalisée par le médecin après 3 mois. Le diagnostic d'asthme est posé si les symptômes s'améliorent à l'intérieur de la période normale (voir tableau)[10].
| Degré de sévérité | Agent administré | Dose | Amélioration des symptômes |
|---|---|---|---|
|
Salbutamol |
|
30 minutes |
|
Salbutamol |
|
30 minutes |
| Corticostéroïde
inhalé |
|
3 mois |
Un suivi est fait à 6 semaines et à 3 mois afin de s'assurer de l'adhérence au traitement[10].
Âge > 6 ans
Dans cette tranche d'âge, le diagnostic repose sur l'anamnèse, l'examen physique et les résultats aux épreuves respiratoires. La spirométrie est la méthode diagnostique de choix. Si elle est non concluante, d'autres examens diagnostiques sont recommandés.
| Enfant | Adulte |
|---|---|
| EXAMEN DIAGNOSTIQUE | |
| Spirométrie | |
Critères 1 + 2 :
|
Critères 1 + 2 :
|
| Débit de pointe[note 4] | |
| DEP augmenté post-bronchodilatateur ≥ 20 % | Critères 1 OU 2 :
|
| Test de provocation à la méthacholine | |
| PC20 < 4 mg/mL [note 5] | |
| Test de provocation à l'exercice | |
| VEMS diminué post-exercice ≥ 10-15 % | |
Diagnostic différentiel
Le diagnostic différentiel principal de l'asthme est[3][13] :
- l'anaphylaxie
- l'obstruction des voies respiratoires supérieures (corps étranger, tumeur, anneau vasculaire)
- une dysfonction des cordes vocales
- la maladie pulmonaire obstructive chronique
- des causes cardiaques
- l'insuffisance cardiaque
- une myocardite
- une péricardite
- le reflux gastro-œsophagien
- la rhinosinusite allergique ou rhinosinusite infectieuse
- le faux croup
- certaines maladies infectieuses
- la laryngite striduleuse
- la trachéite
- la bronchiolite
- la pneumonie
- la tuberculose
- la coqueluche
- les maladies congénitales et génétiques de l'enfance
- l'aspiration
- l'atélectasie
- les bronchiectasies
- l'œsophagite éosinophilique
- les troubles de la déglutition
- le syndrome d'hyperventilation et l'attaque de panique.
Voici un tableau résumant les différentes pathologies autres que l'asthme à considérer selon la sémiologie du patient[10].
| Signes et/ou symptômes | Diagnostic à considérer |
|---|---|
|
Rhinosinusite allergique ou infectieuse |
|
Obstruction des voies respiratoires supérieures
|
|
|
|
|
|
|
|
Coqueluche |
|
Dysplasie bronchopulmonaire |
|
Malformation congénitale des voies respiratoires |
|
|
|
Dyskinésie ciliaire primaire |
|
Reflux gastro-œsophagien |
|
Œsophagite éosinophilique |
|
Troubles de la déglutition
(avec possible aspiration) |
|
Troubles immunitaires |
|
|
Traitement
S'il n'est pas corrigé rapidement, l'asthme peut devenir plus difficile à traiter, car la production de mucus empêche le médicament inhalé d'atteindre la muqueuse. L'inflammation devient également plus œdémateuse. Ce processus est résolu avec des bêta-2 agonistes (par exemple, salbutamol, salmétérol, albuterol) et peut être aidé par des antagonistes des récepteurs muscariniques (par exemple, bromure d'ipratropium), qui agissent pour réduire l'inflammation et détendre la musculature bronchique ainsi que pour réduire la production de mucus[3][14]. Des corticostéroïdes oraux peuvent aussi êtres utilisés.
Principes de base
Voici les grandes lignes à retenir pour élaborer un traitement visant la maitrise de l'asthme chez un patient :
- Instituer un traitement axé sur l'amélioration à long terme de l'asthme[3]
- Déterminer le niveau de maitrise optimal[3]
- Déterminer le plus bas niveau de traitement permettant de maintenir cette maitrise[3]
- Donner la priorité au traitement de l'inflammation et, si requis, ajouter d'autres médicaments pour optimiser la maitrise de l'asthme[3]
- Assurer un enseignement et un suivi adéquats
Principes non pharmacologiques
Ils sont à peu près les mêmes pour les enfants et les adultes :
- Éviter les facteurs déclencheurs[3]
- bonnes habitudes de vie[3]
- exercice physique régulier[3]
- perte de poids[3]
- Éducation sur l'importance de l'adhérence au traitement[10][9]
- Éducation sur les bonnes techniques d'inhalation[10][9]
- choix d'un inhalateur approprié[10]
- Enfant entre 1 an et 3 ans : aérochambre et masque facial ajusté
- Enfant de 4 et 5 ans : aérochambre et embout buccal
- plan d'action écrit[9]
- Permet une auto-supervision de ses symptômes et du contrôle de son asthme
- Contient des indications claires des mesures à prendre en cas de perte de contrôle
- Contient des indications claires sur les circonstances dans lesquelles il est important de consulter un médecin
Traitement de l'exacerbation aiguë chez l'enfant
| Gravité | Critère | Médication |
|---|---|---|
| Légère | PRAM 1-3
VEMS ≥ 70 % |
|
| Modérée | PRAM 4-5
VEMS 60-70 % |
|
| Modérée-sévère | PRAM 6-7
VEMS 50-60 % |
|
| Sévère | PRAM 8-10
VEMS < 50 % |
|
| Très sévère | PRAM 11-12
Insuffisance respiratoire |
|
Il est possible de renvoyer le patient à la maison s'il respecte ces critères[18] :
- pas de tirage pendant au moins 1-2 heures après le dernier traitement bronchodilatateur
- bonne entrée d'air à l'auscultation pulmonaire, avec au maximum de légères sibilances
- SaO2 à l'air ambiant > 90 %
- Score PRAM ≤ 3
Il faut garder le patient pour une observation prolongée/admission s'il présente ces critères[18][3] :
- une crise modérée-sévère persistant pendant plus de 4-6 heures après la prise de corticostéroïdes
- toute situation psychosociale rendant le traitement à la maison difficile
- tout besoin en oxygène
- patient qui a besoin de nébulisations
- des comorbidités importantes.
Traitement de l'exacerbation aiguë chez l'adulte
Les mesures suivantes sont applicables aux patients de 16 ans et plus[19].
| Étape du traitement | Mesures |
|---|---|
| Traitement initial |
ET
|
Pour les patients ayant VEMS ou DEP < 60 % ou ayant de la dyspnée modérée-sévère:
| |
| Si aucune réponse au traitement initial:
Traitement de l'asthme sévère |
Si VEMS ou DEP sont impossibles ou sont < 40 %:
ET
ET
ET
|
| Si aucune réponse au traitement de l'asthme sévère:
Traitement de l'asthme potentiellement mortel |
|
| Si aucune réponse au traitement de l'asthme potentiellement mortel:
Traitement de l'asthme réfractaire |
|
Si toujours aucune réponse au traitement:
|
Certains critères sont à observer afin de décider de l'orientation du patient. Le patient peut être renvoyé chez lui s'il respecte ces critères[19] :
- à l'examen physique : aucune détresse respiratoire, fréquence cardiaque et respiratoire normales
- patient stable avec une réponse clinique soutenue au dernier traitement
- VEMS ou DEP > 60 % de la valeur prédite
- SaO2 > 98 % à l'air ambiant.
Des mesures sont alors à prendre au moment de renvoyer le patient chez lui[19] :
- évaluer le niveau d'éducation du patient sur sa condition et sur la technique d'inhalation
- s'assurer de l'accès à une quantité suffisante de B2-agonistes et de corticostéroïdes inhalés pour le traitement chronique
- prescrire Prednisone 30-60 mg PO die x 7-14 jours
- prescire un corticostéroïde inhalé.
Les critères suivants sont plutôt signes une mauvaise réponse au traitement et indiquent qu'il faut procéder à l'hospitalisation du patient[19] :
- Examen physique : Symptômes sévères, Somnolence, Confusion
- VEMS ou DEP impossibles à effectuer ou < 40 % de la valeur prédite
- SaO2 < 95 % à l'air ambiant
Traitement chronique de l'enfant 1-5 ans
| Degré de sévérité des symptômes d'asthme | Agent administré | Dose |
|---|---|---|
|
Salbutamol |
|
|
Salbutamol |
|
| Corticostéroïdes |
|
Si un enfant ayant des symptômes légers et intermittents et des exacerbations légères ne répond pas adéquatement à l'utilisation PRN de salbutamol, il est d'ajouter des corticostéroïdes inhalés à une dose faible, puis à une dose moyenne si la réponse est toujours sous-optimale[10].
Traitement chronique de l'enfant 6 - 11 ans
| Étape | Classe pharmacologique | Médicaments |
|---|---|---|
| Étape 1 | BACA PRN |
|
| Étape 2 | BACA PRN +
CSI faible dose |
|
| Étape 3 | BACA PRN +
CSI dose modérée |
|
| Étape 4 | BACA PRN +
CSI dose modérée/élevée + BALA/ARLT |
|
| Étape 5 | BACA PRN +
CSI dose élevée + BALA/ARLT + corticostéroïdes PO/anti-IGe |
|
Traitement chronique de l'enfant > 12 ans et adultes
| Étape | Classe pharmacologique | Médicaments |
|---|---|---|
| Étape 1 | BACA PRN |
|
| Étape 2 | BACA PRN +
CSI faible dose |
|
| Étape 3 | BACA PRN +
CSI dose modérée |
|
| Étape 4 | BACA PRN +
CSI dose modérée/élevée + BALA/ARLT |
|
| Étape 5 | BACA PRN +
CSI dose élevée + BALA/ARLT+ corticostéroïdes PO/anti-IGe |
Pièges à éviter lors du traitement de l'asthme
- Oublier de retirer le masque du nébuliseur une fois le nébuliseur terminé (laissant ainsi le patient sur seulement 6 L de 02 / min, plutôt que de le changer à 15 L / min via un masque sans recycleur)[3]
- Ne pas évaluer la technique de l'inhalateur[3]
- Négliger de souligner l'importance du traitement d'entretien avec des stéroïdes inhalés même lorsque le patient va bien[3]
Suivi
L'asthme est une maladie chronique qui ne peut être guéri et les patients ont besoin d'une surveillance à vie. Les patients doivent être informés de la nécessité de surveiller la maladie et de l'observance des médicaments. Le patient doit recevoir un plan d'action écrit contre l'asthme[3].
| Paramètres | Maitrise accetable |
|---|---|
| Symptômes diurnes | < 4 / semaine |
| Symptômes nocturnes | < 1 / semaine |
| Activité physique | Normale |
| Exacerbations | Légères, peu fréquentes |
| Absentéisme | Aucun |
| B-agoniste PRN | < 4 doses / semaine |
| VEMS | ≥ 90 % du meilleur résultat personnel |
| DEP | ≥ 90 % du meilleur résultat personnel |
| Variabilité du DEP | < 10-15 % de la variation diurne |
Les critères ci-dessus permettent de questionner et d'évaluer le patient afin de déterminer si on asthme est contrôlé ou non; si les critères ne sont pas respectés, les mesures non-pharmacologiques et pharmacologiques doivent être adaptées. Si un patient doit se présenter en urgence à l'hôpital pour exacerbation aiguë de son asthme, cela est signe que son asthme n'est pas contrôlé et qu'il faut adapter le traitement. Un suivi du contrôle de l'asthme est fait par spirométrie à chaque visite, chez les patients de 6 ans et plus. Le but de la thérapie est d'avoir une spirométrie normale ou presque normale[9].
Il arrive que des patients qui ont des résultats indiquant un asthme mal contrôlé à la spirométrie ont, en fait, peu ou aucun symptôme. Cette mauvaise perception de ses symptômes représente un facteur de risque d'asthme potentiellement mortel. Toutefois, lors d'une perte de contrôle de l'asthme chez un patient, celui-ci observe souvent des changement dans ses symptômes avant d'observer les changements à la spirométrie[9].
Si la spirométrie est indisponible ou impossible pour faire le suivi de l'asthme chez un patient, il est possible d'utiliser le débit de pointe. La plupart des patients n'ont pas besoin de mesurer leur débit de pointe, mais cela peut être fait pour les patients percevant mal leurs symptômes ou s'il y a suspicion d'asthme relié au travail. Il faut être prudent dans l'interprétation des résultats de débit de pointe, car ceux-ci sont souvent subjectifs; il ne faut donc pas baser de décisions en ce qui concerne le traitement sur les résultats de ce test[9].
Complications
Plusieurs complications sont à redouter :
- l'insuffisance respiratoire (pouvant évoluer jusqu'à la mort)
- le status asthmaticus[note 17]
- l'aspergillose broncho-pulmonaire allergique[note 18].
Évolution
De façon générale, le pronostic est favorable en cas de traitement adapté.
L'asthme n'est pas une maladie bénigne et représente 1 décès pour 100 000 personnes dans certains pays. La mortalité est liée à la fonction pulmonaire et est exacerbée par le tabagisme. Les facteurs qui augmentent le risque de mortalité comprennent l'âge de plus de 40 ans, le tabagisme de plus de 20 paquets-années, l'éosinophilie sanguine, le VEMS de 40 à 70 % de la valeur prédite et une plus grande réversibilité[22].
L'asthme entraîne une perte de temps au travail et à l'école; elle conduit également à de multiples admissions à l'hôpital et augmentant le coût des soins de santé. Un asthme mal contrôlé peut être handicapant et conduire à une mauvaise qualité de vie[3].
Prévention
L'éducation des patients sur la maladie et la modification du comportement sont vitales. Le patient doit également être encouragé à changer de mode de vie et à contrôler les facteurs de déclenchement environnementaux[3].
Les patients doivent être invités à maintenir un poids corporel sain, car les preuves révèlent que le trouble est plus difficile à contrôler chez les personnes en surpoids[3].
Les patients doivent éviter le tabac et l'utilisation de bêta-bloquants, d'aspirine et de sulfites[3].
Il est primordial d'éduquer le patient sur la bonne technique d'utilisation des inhalateurs ainsi que sur l'importance de l'observance au traitement et de l'autosurveillance[3].
Notes
- ↑ Il est nécessaire de l'identifier tôt car il peut entraîner une mortalité élevée.
- ↑ Baisse de la PA systolique > 10 mmHg lors de l'inspiration
- ↑ Peak flow en anglais et fréquemment nommé ainsi en clinique.
- ↑ C'est un test intéressant pour l'asthme lié au travail.
- ↑ PC20 = Concentration de métacholine entraînant une baisse de 20% du VEMS. Entre 4 et 16 mg/mL est une zone grise ; > 16 mg/mL est négatif.
- ↑ 6,0 et 6,1 Solution de salbutamol 5 mg/mL, donc 1 mL dans 3 mL de chlorure de sodium 0,9% q 15-20 minutes PRN
- ↑ 7,0 et 7,1 Solution de 250 μg/mL, donc 1-2 mL dans 3 mL de chlorure de sodium 0,9%
- ↑ Dilué dans 50 mL de D5W ou dans 50 mL de chlorure de sodium 0,9%
- ↑ Dilué dans 50 mL de D5W ou dans 50 mL de chlorure de sodium 0,9%
- ↑ 10,0 et 10,1 MgSO4 solution de 0,5 g/mL, donc 4 mL dilué dans 100 mL de D5W
- ↑ Épinéphrine 1 mg/mL, donc 0,3-0,5 mL
- ↑ 1 mL de solution 1 mg/mL dilué dans 9 mL de chlorure de sodium 0,9%, administrer 0,1 mg (1 mL) IV sur 5-10 minutes
- ↑ Épinéphrine 1 mg/mL, 2 mL de solution dilué dans 250 mL de D5W
- ↑ 14,0 et 14,1 Son utilisation devrait être le plus possible évitée, surtout chez les enfants, en raison des effets secondaires. Il faut avoir évalué et exclu toutes les causes possibles pouvant expliquer le contrôle difficile de l'asthme
- ↑ Les BALA ne devraient jamais être prescrits seuls. Les CSI/BALA peuvent être combinés dans un même inhalateur chez les > 12 ans (Fluticasone/Salmeterol, Budenoside/Formoterol).
- ↑ Indiqué dans l'asthme modéré-sévère persistant chez des individus de 12 ans et plus dont le test cutané est positif. Condititions d'utilisation: Asthme réfractaire, Avec allergie toute l'année à un aéroallergène, IgE sérique entre 30 et 700 IU/mL, Asthme non contrôlé avec CSI haute dose combinés à un autre agent.
- ↑ Bronchospasme sévère, intense et prolongé qui résiste au traitement
- ↑ Réaction d'hypersensibilité à Aspergillus sp.
Références
- Cette page a été modifiée ou créée le 2020/11/09 à partir de Asthma (StatPearls / Asthma (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613651 (livre).
- ↑ 1,0 1,1 et 1,2 Anthony C. Yii, Avril Z. Soh, Cynthia B. E. Chee et Yee T. Wang, « Asthma, Sinonasal Disease, and the Risk of Active Tuberculosis », The Journal of Allergy and Clinical Immunology. In Practice, vol. 7, no 2, , p. 641–648.e1 (ISSN 2213-2201, PMID 30130591, Central PMCID 6363891, DOI 10.1016/j.jaip.2018.07.036, lire en ligne)
- ↑ 2,0 2,1 et 2,2 Maria D'Amato, Antonio Molino, Giovanna Calabrese et Lorenzo Cecchi, « The impact of cold on the respiratory tract and its consequences to respiratory health », Clinical and Translational Allergy, vol. 8, , p. 20 (ISSN 2045-7022, PMID 29997887, Central PMCID 6031196, DOI 10.1186/s13601-018-0208-9, lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 3,22 3,23 3,24 3,25 3,26 3,27 3,28 3,29 3,30 3,31 3,32 3,33 3,34 3,35 3,36 3,37 3,38 3,39 et 3,40 Muhammad F. Hashmi, Maryam Tariq et Mary E. Cataletto, StatPearls, StatPearls Publishing, (PMID 28613651, lire en ligne)
- ↑ 4,0 et 4,1 B. Burrows, R. A. Barbee, M. G. Cline et R. J. Knudson, « Characteristics of asthma among elderly adults in a sample of the general population », Chest, vol. 100, no 4, , p. 935–942 (ISSN 0012-3692, PMID 1914608, DOI 10.1378/chest.100.4.935, lire en ligne)
- ↑ A. J. Martin, L. I. Landau et P. D. Phelan, « Lung function in young adults who had asthma in childhood », The American Review of Respiratory Disease, vol. 122, no 4, , p. 609–616 (ISSN 0003-0805, PMID 7436127, DOI 10.1164/arrd.1980.122.4.609, lire en ligne)
- ↑ Andréa Lessard, Hélène Turcotte, Yvon Cormier et Louis-Philippe Boulet, « Obesity and Asthma », Chest, vol. 134, no 2, , p. 317–323 (ISSN 0012-3692, DOI 10.1378/chest.07-2959, lire en ligne)
- ↑ 7,0 et 7,1 Davide Piloni, Claudio Tirelli, Rita Di Domenica et Valentina Conio, « Asthma-like symptoms: is it always a pulmonary issue? », Multidisciplinary Respiratory Medicine, vol. 13, , p. 21 (ISSN 1828-695X, PMID 30123502, Central PMCID 6091004, DOI 10.1186/s40248-018-0136-5, lire en ligne)
- ↑ 8,0 et 8,1 Bhumika Aggarwal, Aruni Mulgirigama et Norbert Berend, « Exercise-induced bronchoconstriction: prevalence, pathophysiology, patient impact, diagnosis and management », NPJ primary care respiratory medicine, vol. 28, no 1, 08 14, 2018, p. 31 (ISSN 2055-1010, PMID 30108224, Central PMCID 6092370, DOI 10.1038/s41533-018-0098-2, lire en ligne)
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 9,10 9,11 et 9,12 (en) M Diane Lougheed, Catherine Lemière, Sharon D Dell et Francine M Ducharme, « Canadian Thoracic Society Asthma Management Continuum – 2010 Consensus Summary for Children Six Years of Age and Over, and Adults », Canadian Respiratory Journal, vol. 17, no 1, , p. 15–24 (ISSN 1198-2241, PMID 20186367, Central PMCID PMC2866209, DOI 10.1155/2010/827281, lire en ligne)
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 10,10 10,11 10,12 10,13 et 10,14 (en) Francine M Ducharme, Sharon D Dell, Dhenuka Radhakrishnan et Roland M Grad, « Diagnosis and Management of Asthma in Preschoolers: A Canadian Thoracic Society and Canadian Paediatric Society Position Paper », Canadian Respiratory Journal, vol. 22, no 3, , p. 135–143 (ISSN 1198-2241, PMID 25893310, Central PMCID PMC4470545, DOI 10.1155/2015/101572, lire en ligne)
- ↑ 11,0 et 11,1 « Asthme aigu », sur Urgence CHU Sainte-Justine (consulté le 18 décembre 2020)
- ↑ (en) U.S. Department gf Health and Human Services, Asthma Care Quick Reference, (lire en ligne)
- ↑ Francine M. Ducharme, Sharon D. Dell, Dhenduka Radhakrishnan et Roland M. Grad, « Diagnosis and management of asthma in preschoolers: A Canadian Thoracic Society and Canadian Paediatric Society position paper », Canadian Respiratory Journal, vol. 22, no 3, , p. 135–143 (ISSN 1916-7245, PMID 25893310, Central PMCID 4470545, DOI 10.1155/2015/101572, lire en ligne)
- ↑ Thomas Southworth, Manminder Kaur, Lynsey Hodgson et Fabrizio Facchinetti, « Anti-inflammatory effects of the phosphodiesterase type 4 inhibitor CHF6001 on bronchoalveolar lavage lymphocytes from asthma patients », Cytokine, vol. 113, , p. 68–73 (ISSN 1096-0023, PMID 29934047, DOI 10.1016/j.cyto.2018.06.007, lire en ligne)
- ↑ (en) « Physican Orders for Severe Asthma in the Emergency Departmen », sur TREKK, (consulté le 2 janvier 2021)
- ↑ « Asthme aigu », sur Urgence CHU Sainte-Justine (consulté le 2 janvier 2021)
- ↑ (en) « Pedi STAT », sur App Store (consulté le 2 janvier 2021)
- ↑ 18,0 et 18,1 « Recommandations de base: Asthme », sur trekk, (consulté le 18 décembre 2020)
- ↑ 19,0 19,1 19,2 19,3 et 19,4 (en) Ontario Lung Association, Emergency Department Management of Asthma (Adult), Ontario, (lire en ligne)
- ↑ 20,0 20,1 et 20,2 (en) R. Hodder, M. D. Lougheed, B. H. Rowe et J. M. FitzGerald, « Management of acute asthma in adults in the emergency department: nonventilatory management », Canadian Medical Association Journal, vol. 182, no 2, , E55–E67 (ISSN 0820-3946 et 1488-2329, PMID 19858243, Central PMCID PMC2817338, DOI 10.1503/cmaj.080072, lire en ligne)
- ↑ Institut national d’excellence en santé et en services sociaux (INESSS), Outil d'aide à la décision dans le traitement de l'asthme, (lire en ligne)
- ↑ R. M. Sly, « Changing asthma mortality », Annals of Allergy, vol. 73, no 3, , p. 259–268 (ISSN 0003-4738, PMID 8092562, lire en ligne)
