« Anomalies congénitales, traits dysmorphiques (approche clinique) » : différence entre les versions
(Épidémiologie) |
(Fusion des deux pages) |
||
| Ligne 19 : | Ligne 19 : | ||
Un ''trait dysmorphique'' est un trait anatomique externe ayant une différence marquée de forme comparativement à la norme, souvent visible à l'examen physique. Une apparence dysmorphique peut signaler une anomalie congénitale et mérite un examen approfondi par le clinicien. | Un ''trait dysmorphique'' est un trait anatomique externe ayant une différence marquée de forme comparativement à la norme, souvent visible à l'examen physique. Une apparence dysmorphique peut signaler une anomalie congénitale et mérite un examen approfondi par le clinicien. | ||
La page qui suit a pour objectif de | La page qui suit a pour objectif de proposer une approche clinique aux cliniciens qui rencontrent un enfant avec traits dysmorphiques et un aperçu non-exhaustif des syndromes plus fréquents ou importants. | ||
== Épidémiologie == | == Épidémiologie == | ||
Il est estimé qu'une dysmorphie est présente dans 3% des naissances<ref>{{Citation d'un article|langue=en|prénom1=D.P|nom1=Davies|prénom2=D.J.R|nom2=Evans|titre=Clinical dysmorphology: understanding congenital abnormalities|périodique=Current Paediatrics|volume=13|numéro=4|date=2003-08|doi=10.1016/S0957-5839(03)00028-9|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0957583903000289|consulté le=2021-02-14|pages=288–297}}</ref>. Un examen néonatal adéquat est de grande importance pour dépister les anomalies congénitales associées à des traits | Il est estimé qu'une dysmorphie est présente dans 3% des naissances<ref>{{Citation d'un article|langue=en|prénom1=D.P|nom1=Davies|prénom2=D.J.R|nom2=Evans|titre=Clinical dysmorphology: understanding congenital abnormalities|périodique=Current Paediatrics|volume=13|numéro=4|date=2003-08|doi=10.1016/S0957-5839(03)00028-9|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0957583903000289|consulté le=2021-02-14|pages=288–297}}</ref>. Un examen néonatal adéquat est de grande importance pour dépister les anomalies congénitales associées à des traits | ||
==Physiopathologie == | |||
Différents mécanismes peuvent être l'origine d'anomalies congénitales: | |||
*Malformation: Développement anormal in-utéro | |||
*Interruption: Développement in-utéro normal perturbé par un facteur quelconque. (ex: syndrome de brides amniotiques) | |||
*Déformation: Déformation du fétus causé par des forces mécaniques (ex: Syndrome de Potter causé par un olygohydraminos) | |||
*Dysplasie: Organisation anormale de tissus entrainant un développement anormal in-utéro. | |||
== Étiologies<ref name=":0">{{Citation d'un ouvrage|langue=français|auteur1=Maxime Ouellet|titre=Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC|passage=89-94|lieu=Québec|éditeur=|date=hiver 2017|pages totales=325|isbn=|lire en ligne=https://wikimedi.ca/wiki/Fichier:R%C3%A9sum%C3%A9_des_objectifs_du_CMC_2017.zip}}</ref><ref name=":1">{{Citation d'un ouvrage|langue=anglais|auteur1=Tina Bivesh Marvasti, Sydney McQueen et al|titre=Toronto Notes 34th edition|passage=M2-M9|lieu=Toronto|éditeur=Toronto Notes for Medical Students Inc.|date=2018|pages totales=1374|isbn=9781927363409|lire en ligne=}}</ref> == | == Étiologies<ref name=":0">{{Citation d'un ouvrage|langue=français|auteur1=Maxime Ouellet|titre=Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC|passage=89-94|lieu=Québec|éditeur=|date=hiver 2017|pages totales=325|isbn=|lire en ligne=https://wikimedi.ca/wiki/Fichier:R%C3%A9sum%C3%A9_des_objectifs_du_CMC_2017.zip}}</ref><ref name=":1">{{Citation d'un ouvrage|langue=anglais|auteur1=Tina Bivesh Marvasti, Sydney McQueen et al|titre=Toronto Notes 34th edition|passage=M2-M9|lieu=Toronto|éditeur=Toronto Notes for Medical Students Inc.|date=2018|pages totales=1374|isbn=9781927363409|lire en ligne=}}</ref> == | ||
De nombreuses étiologies existent et parmi celles répertoriées. Nous citerons les plus fréquentes selon chaque catégorie, mais cette liste n'est en aucun cas exhaustive. | |||
{| class="wikitable" | |||
|+ | |||
! | |||
! | |||
! colspan="2" | | |||
|- | |||
| rowspan="2" |Aneuploïdie | |||
|Chromosomes autosomiques | |||
| colspan="2" |{{Étiologie|nom=Trisomie 21 (Syndrome de Dawn)|principale=0}} | |||
{{Étiologie|nom=Trisomie 18 (Syndrome d'Edwards)|principale=0}} | |||
{{Étiologie|nom=Trisomie 13 (Syndrome de Patau)|principale=0}} | |||
|- | |||
|Chromosomes sexuels | |||
| colspan="2" |{{Étiologie|nom=XO (syndrome de Turner)|principale=0}} | |||
{{Étiologie|nom=XXY (Syndrome de Klinfelter)|principale=0}} | |||
{{Étiologie|nom=Mosaïque (XYY, XXYY, etc.)|principale=0}} | |||
|- | |||
| colspan="4" |Polyploïdie | |||
|- | |||
| rowspan="5" | Maladies monogéniques | |||
| rowspan="3" |À transmission mendélienne | |||
| Autosomiques dominantes | |||
|{{Étiologie|nom=Achondroplasie|principale=0}} | |||
{{Étiologie|nom=Syndrome de Noonan|principale=0}} | |||
{{Étiologie|nom=Ectrodactylie («crab fingers»)|principale=0}} | |||
{{Étiologie|nom=Syndrome de Huntington|principale=0}} | |||
{{Étiologie|nom=Dystrophie myotonique de Steinert|principale=0}} | |||
{{Étiologie|nom=Neurofibromatose de type 1|principale=0}} | |||
{{Étiologie|nom=Syndrome de Marfan|principale=0}} | |||
{{Étiologie|nom=Syndrome de Williams|principale=0}} | |||
{{Étiologie|nom=Syndrome de Smith-Magenis|principale=0}} | |||
{{Étiologie|nom=Syndrome de DiGeorges|principale=0}} | |||
|- | |||
|Autosomiques récessives | |||
|{{Étiologie|nom=Fibrose kystique|principale=0}} | |||
{{Étiologie|nom=Ataxie de Friedrich|principale=0}} | |||
{{Étiologie|nom=Cystinose|principale=0}} | |||
{{Étiologie|nom=Maladie de Gaucher|principale=0}} | |||
{{Étiologie|nom=Syndrome de Dubin-Johnson|principale=0}} | |||
{{Étiologie|nom=Maladie de Tay-Sachs|principale=0}} | |||
{{Étiologie|nom=Drépanocytose|principale=0}} | |||
{{Étiologie|nom=Amyotrophie spinale|principale=0}} | |||
{{Étiologie|nom=Thalassémie|principale=0}} | |||
|- | |||
|Liées à l'X | |||
|{{Étiologie|nom=Syndrome de l'X fragile|principale=0}} | |||
{{Étiologie|nom=Hypophosphatémie liée à l'X|principale=0}} | |||
{{Étiologie|nom=Syndrome de Rett|principale=0}} | |||
{{Étiologie|nom=Syndrome d'Aicardi|principale=0}} | |||
{{Étiologie|nom=Syndrome d'Alport|principale=0}} | |||
{{Étiologie|nom=Hémophilie A|principale=0}} | |||
{{Étiologie|nom=Hémophilie B|principale=0}} | |||
{{Étiologie|nom=Dystrophie musculaire de Duchenne|principale=0}} | |||
{{Étiologie|nom=Dystrophie musculaire de Becker|principale=0}} | |||
{{Étiologie|nom=L'agammaglobulinémie liée à l'X|principale=0}} | |||
{{Étiologie|nom=Déficience en G6PD|principale=0}} | |||
{{Étiologie|nom=Maladie de Charcot-Marie-Tooth|principale=0}} | |||
|- | |||
| rowspan="2" |À transmission non mendélienne | |||
|Maladies mitochondriales | |||
|{{Étiologie|nom=Surdité mitochondriale|principale=0}} | |||
{{Étiologie|nom=Neuropathie optique héréditaire de Leber|principale=0}} | |||
{{Étiologie|nom=Syndrome de Pearson|principale=0}} | |||
{{Étiologie|nom=MELAS|principale=0}} | |||
{{Étiologie|nom=MERRF|principale=0}} | |||
{{Étiologie|nom=Syndrome de Kearns-Sayre|principale=0}} | |||
{{Étiologie|nom=NARP|principale=0}} | |||
{{Étiologie|nom=Maladie de Leigh|principale=0}} | |||
|- | |||
|Maladies épigénétiques | |||
|{{Étiologie|nom=Syndrome de Prader-Willi|principale=0}} | |||
{{Étiologie|nom=Syndrome d'Angelman|principale=0}} | |||
{{Étiologie|nom=Syndrome de Beckwith-Wiedemann|principale=0}} | |||
{{Étiologie|nom=Syndrome de Silver-Russell|principale=0}} | |||
|} | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Étiologies par système | |+Étiologies par système | ||
| Ligne 226 : | Ligne 347 : | ||
|} | |} | ||
== Histoire == | == Histoire == | ||
L'histoire doit être ciblée sur le diagnostic différentiel. | L'histoire doit être ciblée sur le diagnostic différentiel. Voici quelques aspects non-exhaustifs, mais intéressants à questionner: | ||
Antécédent prénatale: | |||
* Antécédents familiaux (questionnés sur au moins 3 générations): origine ethnique, maladies génétiques, consanguinité, avortements, retards intellectuels dans la famille, avortements spontanées multiples chez la mère, décès néonatals de grossesses précédentes. | |||
* Habitudes de vie de la mère: tabac, alcool, drogues | * Habitudes de vie de la mère: tabac, alcool, drogues | ||
* Médicaments pris par la mère: recherche de médicaments tératogènes | * Médicaments pris par la mère: recherche de médicaments tératogènes | ||
* Travail de la mère: contact avec enfants, animaux | * Travail de la mère: contact avec enfants, animaux | ||
* Histoire de la grossesse: | * Histoire de la grossesse: Infections (Toxoplasmose, Autre (Varicelle, Parvovirus B19, VIH), Rougeole, Cytomégalovirus, Herpès virus), particularités à l'échographie, retard de croissance intra-utérine (symétrie, asymétrie), Diabète gestationnel, etc. | ||
Antécédent néonatale: | |||
* Poids de naissance, périmètre crânien | * Poids de naissance, périmètre crânien | ||
* Hypoglycémies prolongées | * Hypoglycémies prolongées | ||
| Ligne 246 : | Ligne 363 : | ||
* Cataractes, surdité congénitales | * Cataractes, surdité congénitales | ||
* Cyanose, insuffisance cardiaque à la naissance | * Cyanose, insuffisance cardiaque à la naissance | ||
Antécédent post-natale: | |||
* [[Retard de développement]] (langage, moteur, social, etc.) | * [[Retard de développement]] (langage, moteur, social, etc.) | ||
* Évolution de la croissance (taille et poids) | * Évolution de la croissance (taille et poids) | ||
| Ligne 267 : | Ligne 384 : | ||
Lorsqu'il y a un [[Retard pubertaire (situation clinique)|retard pubertaire]] ou une [[Puberté précoce (situation clinique)|puberté précoce]], évaluer le stade de [[Tanner (classification)|Tanner]]. | Lorsqu'il y a un [[Retard pubertaire (situation clinique)|retard pubertaire]] ou une [[Puberté précoce (situation clinique)|puberté précoce]], évaluer le stade de [[Tanner (classification)|Tanner]]. | ||
À l'examen physique, il est pertinent de rechercher les éléments suivants: | |||
{| class="wikitable" | |||
! colspan="2" |Système | |||
!Anomalie | |||
|- | |||
| colspan="2" |{{Examen clinique|nom=ORL}} | |||
|{{Signe clinique discriminant|nom=Oreilles basses implantées}} | |||
{{Signe clinique discriminant|nom=Pont nasal abaissé}} | |||
{{Signe clinique discriminant|nom=Micrognatie}} | |||
{{Signe clinique discriminant|nom=Plis épicanthus interne}} | |||
{{Signe clinique discriminant|nom=Lèvre supérieure mince}} | |||
{{Signe clinique discriminant|nom=Macroglossie}} | |||
{{Signe clinique discriminant|nom=Philtrum lisse}} | |||
{{Signe clinique discriminant|nom=Fente palatine}} | |||
|- | |||
| colspan="2" |{{Examen clinique|nom=Ophtalmologie}} | |||
|{{Signe clinique discriminant|nom=Colobome}} | |||
{{Signe clinique discriminant|nom=Fentes palpébrales petites}} | |||
{{Signe clinique discriminant|nom=Strabisme}} | |||
|- | |||
| colspan="2" |{{Examen clinique|nom=Cardiologie}} | |||
|{{Signe clinique discriminant|nom=Souffle cardiaque en pédiatrie (approche clinique)}} | |||
|- | |||
| colspan="2" |{{Examen clinique|nom=Pneumologie}} | |||
| | |||
|- | |||
| colspan="2" |{{Examen clinique|nom=Endocrinologie / gynécologie}} | |||
|{{Signe clinique discriminant|nom=Hypogonadisme}} | |||
{{Signe clinique discriminant|nom=Ambiguité sexuelle}} | |||
{{Signe clinique discriminant|nom=Obésité}} | |||
|- | |||
| rowspan="5" |{{Examen clinique|nom=Musculosquelettique}} | |||
|Périphérique | |||
|{{Signe clinique discriminant|nom=Pli palmaire transverse}} | |||
{{Signe clinique discriminant|nom=Clinodactylie}} | |||
{{Signe clinique discriminant|nom=Asymétrie des membres}} | |||
{{Signe clinique discriminant|nom=Hyperlaxité}} | |||
{{Signe clinique discriminant|nom=Taille (Grande / petite)}} | |||
|- | |||
|Thorax | |||
|{{Signe clinique discriminant|nom=Mamelons écartés}} | |||
{{Signe clinique discriminant|nom=Pectus excavatum}} | |||
|- | |||
|Crânien | |||
|{{Signe clinique discriminant|nom=Micro/Macrocéphalie}} | |||
{{Signe clinique discriminant|nom=Asymétrie}} | |||
{{Signe clinique discriminant|nom=Nombre et taille des fontanelles}} | |||
|- | |||
|Cervical | |||
|{{Signe clinique discriminant|nom=Cou palmé}} | |||
|- | |||
|Vertébral | |||
|{{Signe clinique discriminant|nom=Scoliose}} | |||
{{Signe clinique discriminant|nom=Méningocèle}} | |||
{{Signe clinique discriminant|nom=Anomalie cutanée de la ligne médiale (touffe de poils, angiome)}} | |||
|} | |||
== Investigation<ref name=":0" /> == | == Investigation<ref name=":0" /> == | ||
* Référence en génétique | * Référence en génétique | ||
| Ligne 282 : | Ligne 470 : | ||
* FSC | * FSC | ||
Les examens paracliniques suggérés dans le cas d'un patient qui se présentent avec cette situation clinique sont : | |||
*{{Examen paraclinique|nom=Bilan sanguin|indication=}} : | |||
**{{Signe paraclinique discriminant|nom=Sérologie TORCH}} chez la mère | |||
**{{Signe paraclinique discriminant|nom=FSC avec différentiel}} | |||
**{{Signe paraclinique discriminant|nom=Ions élargis}} | |||
**{{Signe paraclinique discriminant|nom=Glycémie}} | |||
**{{Signe paraclinique discriminant|nom=Lactatémie}} | |||
**{{Signe paraclinique discriminant|nom=Ammoniaque sérique}} | |||
**{{Signe paraclinique discriminant|nom=Profil des acylcarnitines}} | |||
*{{Examen paraclinique|nom=SMU}} | |||
**{{Signe paraclinique discriminant|nom=Cétonurie}} | |||
*{{Examen paraclinique|nom=Radiographie|indication=Radiographies}} : Si des anomalies musculosquelettiques sont suspectée | |||
*{{Examen paraclinique|nom=Échographie}} abdominale et cardiaque | |||
*{{Examen paraclinique|nom=Étude cytogénétique}} | |||
== Drapeaux rouges == | |||
Les drapeaux rouges à surveiller chez les patients qui présentent cette situation clinique sont : | |||
*{{Drapeau rouge|nom=Syndrome VACTERL}} [https://fr.wikipedia.org/wiki/Syndrome_de_VACTERL#:~:text=Le%20syndrome%20de%20VACTERL%20(ou,extension%20du%20syndrome%20de%20VATER.] : Ensemble d'anomalies congénitales qui apparaissent en groupe. | |||
**V: Vertebrale | |||
**A: Anale (anus non perforé) | |||
** C: Cardiaque | |||
**Trachée | |||
**Oesophage (Anglais: ''Esophagus)'' | |||
**R: Rénal | |||
**L: Membres (Anglais: Limbs) | |||
*{{Drapeau rouge|nom=Anomalie majeure (1)}} : qui affecte de façon significative la fonction ou l'apparence de l'enfant. 1 seule anomalie majeure est une indication d'investigation | |||
*{{Drapeau rouge|nom=Anomalie mineure (3)}} | |||
== Prise en charge et suivi == | == Prise en charge et suivi == | ||
{| class="wikitable" | {| class="wikitable" | ||
Version du 30 mars 2022 à 13:59
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Signes cliniques discriminants | Macroglossie, Strabisme, Petite taille, Fente palatine, Cou palmé, Souffle cardiaque, Scoliose, Obésité, Grande taille, Asymétrie, ... [+] |
| Examens paracliniques |
Radiographie, TDM, AST/ALT, Échographie, Étude cytogénétique, Analyse d'urine, Bilan sanguin, Dépistage auditif |
| Drapeaux rouges |
Syndrome VACTERL, Anomalie majeure, Anomalie mineure |
| Informations | |
| Spécialités | Pédiatrie, médecine génétique, obstétrique |
|
| |
Définition
Anomalies congénitales, traits dysmorphiques (36-2)
Les anomalies congénitales sont des anomalies présentes à la naissance de l'enfant et sont souvent associées à une invalidité à long terme. Elle peut être le résultat de problèmes génétiques, de forces mécaniques (ex. syndrome des brides amniotiques) ou d'un incident pendant la gestation, donnant lieu à des maladies tératogènes.[1]
Un trait dysmorphique est un trait anatomique externe ayant une différence marquée de forme comparativement à la norme, souvent visible à l'examen physique. Une apparence dysmorphique peut signaler une anomalie congénitale et mérite un examen approfondi par le clinicien.
La page qui suit a pour objectif de proposer une approche clinique aux cliniciens qui rencontrent un enfant avec traits dysmorphiques et un aperçu non-exhaustif des syndromes plus fréquents ou importants.
Épidémiologie
Il est estimé qu'une dysmorphie est présente dans 3% des naissances[2]. Un examen néonatal adéquat est de grande importance pour dépister les anomalies congénitales associées à des traits
Physiopathologie
Différents mécanismes peuvent être l'origine d'anomalies congénitales:
- Malformation: Développement anormal in-utéro
- Interruption: Développement in-utéro normal perturbé par un facteur quelconque. (ex: syndrome de brides amniotiques)
- Déformation: Déformation du fétus causé par des forces mécaniques (ex: Syndrome de Potter causé par un olygohydraminos)
- Dysplasie: Organisation anormale de tissus entrainant un développement anormal in-utéro.
Étiologies[3][4]
De nombreuses étiologies existent et parmi celles répertoriées. Nous citerons les plus fréquentes selon chaque catégorie, mais cette liste n'est en aucun cas exhaustive.
| Aneuploïdie | Chromosomes autosomiques | trisomie 21 (Syndrome de Dawn) | |
| Chromosomes sexuels | XO (syndrome de Turner) | ||
| Polyploïdie | |||
| Maladies monogéniques | À transmission mendélienne | Autosomiques dominantes | achondroplasie
ectrodactylie («crab fingers») |
| Autosomiques récessives | fibrose kystique | ||
| Liées à l'X | syndrome de l'X fragile
dystrophie musculaire de Duchenne dystrophie musculaire de Becker | ||
| À transmission non mendélienne | Maladies mitochondriales | surdité mitochondriale | |
| Maladies épigénétiques | syndrome de Prader-Willi | ||
| Pathologie | Caractéristiques cliniques et comorbidités | Image traits physiques |
|---|---|---|
| Maladies tératogènes | ||
| syndrome d'alcoolisation foetale | Histoire de consommation d'alcool pendant la grossesse
Petit poids à la naissance, retard staturo-pondéral Dysfonction neuro-comportementale: TDAH, trouble d'apprentissage, trouble cognitif, troubles moteurs fins, difficultés d'adaptation Traits physiques:
|
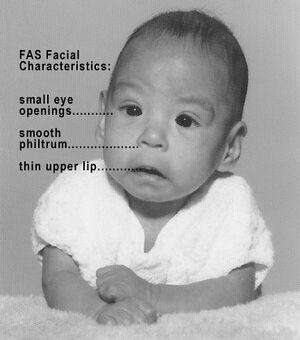 |
| infections congénitales (TORCH)[5] | Les infections TORCH réfèrent à des infections périnatales qui peuvent mener à des anomalies congénitales et un retard de croissance intra-utérin. Ces affections ont des présentations cliniques variables et se transmettent au bébé de manière transplacentaire, à la naissance ou à l'allaitement (cytomégalovirus). L'acronyme TORCH fait allusion à:
|
 |
| Anomalies génétiques | ||
| syndrome de Down (Trisomie 21)
1:600-800 naissances |
Risque augmenté avec âge maternel avancé
Otites à répétition, surdité Hanches dysplasiques, anomalies vertébrales, instabilité atlanto-axiale 50% ont des anomalies cardiaques, surtout des défauts du septum atrio-ventriculaire Atrésie duodénale/oesophagienne/anale, Hirschprung, constipation Cryptorchidie, infertilité chez l'homme, peu fertile chez la femme Hypotonie à la naissance, apnée du sommeil Déficience intellectuelle Hypothyroïdie, polycythémie, 1% risque de leucémie Traits physiques:
|
 |
| syndrome de Turner (45 XO)
1:4000 naissances vivantes féminines |
Coarctation de l'aorte
Hypoplasie des poumons Valve aortique bicuspide Risque ↑ d'hypertension artérielle Déficience intellectuelle légère à intelligence normale Retard pubertaire Traits physiques:
|
 |
| syndrome de Klinefelter (47 XXY)
1:1000 naissances masculines |
Retard de développement post-pubertaire
Gynécomastie, absence poils faciaux Déficience intellectuelle légère Comorbidités psychiatriques: anxiété, agressivité, timidité, antisociaux Infertilité, hypogonadisme Risque augmenté de tumeurs germinales et de cancer du sein Traits physiques:
|
 |
| syndrome du X fragile (Répétition trinucléotide
CGG sur chromosome X) 1:3600 hommes 1:6000 femmes |
Cause la plus fréquente de déficience intellectuelle héréditaire chez les hommes
TDAH, autisme Convulsions, scoliose, prolapsus valve mitrale Insuffisance ovarienne précoce chez les femmes Ataxie/ tremblement tardivement dans la vie Traits physiques:
|
 |
| syndrome de Prader-Willi(15q11-13)
1:15 000 |
Hypotonie, faiblesse
Hypogonadisme Hyperphagie obsessive Diabète de type 2 Retard de développement variable Traits physiques:
|
 |
| syndrome de Noonan(Expression variable de PTPN11)
1:2000 naissances vivantes |
Autosomal dominant
Insuffisance cardiaque droite Sténose pulmonaire Risque augmenté de cancer hématologique Déficience intellectuelle modérée Retard pubertaire Traits physiques:
|
 |
| syndrome de Marfan[6] | Autosomal dominant ou sporadique
Subluxation du cristallin, myopie, décollement rétinien Dilatation aortique, anévrisme disséquant, prolapsus mitral Troubles d'apprentissage Envergure > taille Rapport membres supérieurs/membres inférieurs ↓ Traits physiques:
|
 |
| Forces mécaniques | ||
| syndrome des brides amniotiques | Spectre très variable de sévérité:
Bandes amniotiques parfois visibles sur les membranes placentaires ou à l'échographie gestationnelle |
 |
Histoire
L'histoire doit être ciblée sur le diagnostic différentiel. Voici quelques aspects non-exhaustifs, mais intéressants à questionner:
Antécédent prénatale:
- Antécédents familiaux (questionnés sur au moins 3 générations): origine ethnique, maladies génétiques, consanguinité, avortements, retards intellectuels dans la famille, avortements spontanées multiples chez la mère, décès néonatals de grossesses précédentes.
- Habitudes de vie de la mère: tabac, alcool, drogues
- Médicaments pris par la mère: recherche de médicaments tératogènes
- Travail de la mère: contact avec enfants, animaux
- Histoire de la grossesse: Infections (Toxoplasmose, Autre (Varicelle, Parvovirus B19, VIH), Rougeole, Cytomégalovirus, Herpès virus), particularités à l'échographie, retard de croissance intra-utérine (symétrie, asymétrie), Diabète gestationnel, etc.
Antécédent néonatale:
- Poids de naissance, périmètre crânien
- Hypoglycémies prolongées
- Ambiguïté sexuelle
- Hypotonie à la naissance
- Hypertension artérielle
- Cataractes, surdité congénitales
- Cyanose, insuffisance cardiaque à la naissance
Antécédent post-natale:
- Retard de développement (langage, moteur, social, etc.)
- Évolution de la croissance (taille et poids)
- Anomalies de développement pubertaire
- Dysmorphies
- Hyperactivité, troubles de comportements
- Habiletés sociales
- Surdité, troubles de sommeil
- Symptômes neurologiques
Examen clinique
L'examen clinique est également orientée en fonction du diagnostic différentiel (voir section étiologies).
En général, les signes vitaux (tension artérielle, saturation de l'oxygène), la taille et le poids de l'enfant sont importants à documenter.
La recherche de traits dysmorphiques fait également partie du cœur de l'examen physique.
Lorsqu'il y a des anomalies staturales (grande taille et petite taille), considérer de mesurer l'envergure et le rapport des membres supérieurs/membres inférieurs.
Lorsqu'il y a un retard pubertaire ou une puberté précoce, évaluer le stade de Tanner.
À l'examen physique, il est pertinent de rechercher les éléments suivants:
Investigation[3]
- Référence en génétique
- Panel de dépistage génétique
- Caryotype
- FISH (+ rapide, en attente du caryotype)
- Dépistage TORCH
- RX osseuses
- Dépistage enzymatiques si pathologies recherchées
- AST/ALT (hépatite à HSV)
- TDM cérébral /écho
- Évaluation auditive
- Évaluation ophtalmologique
- Sérologie IgM anti-rubéole
- FSC
Les examens paracliniques suggérés dans le cas d'un patient qui se présentent avec cette situation clinique sont :
- Bilan sanguin :
- SMU
- Radiographie : Si des anomalies musculosquelettiques sont suspectée
- Échographie abdominale et cardiaque
- Étude cytogénétique
Drapeaux rouges
Les drapeaux rouges à surveiller chez les patients qui présentent cette situation clinique sont :
- syndrome VACTERL [1] : Ensemble d'anomalies congénitales qui apparaissent en groupe.
- V: Vertebrale
- A: Anale (anus non perforé)
- C: Cardiaque
- Trachée
- Oesophage (Anglais: Esophagus)
- R: Rénal
- L: Membres (Anglais: Limbs)
- anomalie majeure (1) : qui affecte de façon significative la fonction ou l'apparence de l'enfant. 1 seule anomalie majeure est une indication d'investigation
- anomalie mineure (3)
Prise en charge et suivi
| Pathologie | Prise en charge et suivi |
|---|---|
| Maladies tératogènes | |
| syndrome d'alcoolisation foetale |
Pronostic :
|
| infections congénitales (TORCH)[5] | Médicaments à donner à la mère en période de grossesse, sauf si spécifié autrement
Toxoplasmose: sérologie, PCR du liquide amniotique, spiramycine peut diminuer morbidité foetale Others (syphilis): Pénicilline G, suivi VDRL q 1 mois, clindamycine si allergie à la pénicilline Others (varicella-zoster): sérologie et culture, IVIg, ne PAS vacciner durant la grossesse Others (parvovirus B19): sérologie/PCR, si hydrops, suivi avec écho foetale et considérer transfusion foetale Rubéole: sérologie chez mère > 1:16 = immunité acquise, pas de traitement spécifique sauf vaccination pré-grossesse ou post-grossesse. Ne PAS vacciner durant la grossesse CMV: Sérologie sang ou urine, pas de traitement spécifique Herpès simplex: acyclovir chez femme symptomatique, considérer césarienne si lésions actives, prophylaxie suppressive à 36 sem controversée |
| Anomalies génétiques | |
| syndrome de Down | Initial
Suivi :
Pronostic :
|
| syndrome de Turner | Initial
Suivi
Pronostic
|
| syndrome de Klinefelter | Initial
Pronostic
|
| syndrome du X fragile | Initial
Pronostic
|
| syndrome de Prader-Willi | Initial
Suivi
Pronostic
|
| syndrome de Noonan | Initial
Pronostic
|
| syndrome de Marfan[7] | Initial
Suivi
Pronostic
|
| Forces mécaniques | |
| syndrome des brides amniotiques[8] | Les foetus avec polymalformations sévères crânio-faiclaes ou viscérales sont généralement non viables.
La plupart des traitements de malformations isolées est chirurgicale tôt dans la vie du nouveau-né |
Références
- ↑ « 36-2 Anomalies congénitales, traits dysmorphiques | Le Conseil médical du Canada », sur mcc.ca (consulté le 16 avril 2020)
- ↑ (en) D.P Davies et D.J.R Evans, « Clinical dysmorphology: understanding congenital abnormalities », Current Paediatrics, vol. 13, no 4, , p. 288–297 (DOI 10.1016/S0957-5839(03)00028-9, lire en ligne)
- ↑ 3,0 et 3,1 Maxime Ouellet, Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC, Québec, , 325 p. (lire en ligne), p. 89-94
- ↑ (en) Tina Bivesh Marvasti, Sydney McQueen et al, Toronto Notes 34th edition, Toronto, Toronto Notes for Medical Students Inc., , 1374 p. (ISBN 9781927363409), p. M2-M9
- ↑ 5,0 et 5,1 (en) Tina Binesh Marvasti, Sydney McQueen et al, Toronto Notes 34th edition, Toronto, Toronto Notes for Medical Students, Inc., , 1374 p. (ISBN 9781927363409), OB29
- ↑ Jean Turgeon et al, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière Éducation, , 1366 p. (ISBN 9782765047469), p. 506
- ↑ « Syndrome de Marfan - Pédiatrie », sur Édition professionnelle du Manuel MSD (consulté le 17 avril 2020)
- ↑ L. Sentilhes, « Maladie des brides amniotiques : étiopathogénie, diagnostic anténatal et prise en charge néonatale », Journal de Gynécologie Obstétrique et Biologie de la Reproduction, (ISSN JGYN-12-2003-32-8-C1-0368-2315-101019-ART2[à vérifier : ISSN invalide], lire en ligne)
